Les médiateurs de l`inflammation

Les médiateurs de l’inflammation
Médiateurs (facteurs solubles)
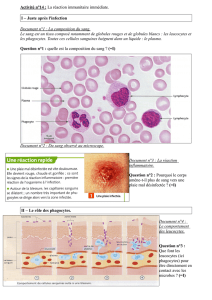
1) Qu’est-ce que c’est ?
2) Cellules sécrétrices
3) Cause de la sécrétion
Conséquences
Hystamine
1) Amine vasoactive.
2) Mastocytes et basophiles
(dans leur granules)
3) Activée par la reconnaissance
de DAMP ou PAMP ou par les
anaphylatoxines C3a et C5a
-augmente la perméabilité vasculaire
-permet la contraction des muscles lisses localement
-agit au niveau du système nerveux et provoque la
sensation de douleur.
Cytokines pro-
inflammatoires
TNFα
(Tumor
Necrosis
Factor α)
1) petites protéines (185 aa)
2) macrophages, cellules
dendritiques résidentes et
mastocytes (dans leurs
granules)
3) Activation du signal de
danger induit par les réactions
PAMP-PRR .
-stimule l’expression de molécules d’adhérence et la
production de chimiokines par les cellules
endothéliales permettant le recrutement des
leucocytes sanguins (neutrophiles, éosinophiles,
monocytes ou les NK) vers le foyer inflammatoire.
- active les systèmes microbicides des phagocytes et
est mitogène pour les lymphocytes T et B (pour
mettre en place la réponse adaptative).
- active la production de facteurs de croissances
indispensables à la réparation du tissu endommagé.
IL-1
(Interleukin
e-1)
1) petites protéines
2) Leucocytes et cellules
endothéliales, les fibroblastes
présentes dans tous les tissus
3) Reconnaissance de PAMP
-provoque des effets locaux, et des symptômes plus
généraux (effets systémiques) permettant à
l’organisme de combattre la maladie.
-agit directement sur les centres de l’hypothalamus
qui contrôlent la température corporelle dont
l’augmentation donne un avantage à l’organisme sur
le pathogène : les lymphocytes se divisent plus vite,
et le système immunitaire adaptatif est donc
mobilisé plus rapidement alors que certains
pathogènes ne se divisent pas ou moins bien à des
températures élevées.
-induit aussi une diminution de l’appétit et favorise
un certain type de sommeil.
- stimule l’expression de molécules d’adhésion au
niveau de l’endothélium vasculaire favorisant ainsi la
migration des leucocytes circulants vers le site
enflammé.
IL-
6 (Interleuki
ne-6)
1) petites protéines
2) phagocytes (macrophages et
cellules dendritiques) et cellules
endothéliales
3) En cas d’inflammation
- induit localement l’activation des phagocytes et la
modification de l’endothélium.
-favorise le recrutement de monocytes sanguins vers
les tissus et la production de protéines de la phase
aiguë par les hépatocytes.
Chimiokines
1) petites protéines
2) Sécrétées par de nombreuses
cellules sentinelles
3) Stimulation par des signaux
de danger
- dirigent la migration cellulaire (des populations
leucocytaires requises) par la formation d’un
gradient vers le tissu enflammé
Autres
cytokines
(IFN
interférons,
l’IL-12 et
l’IL-18
-(IFN) induisent la production de molécules
antivirales
-(IL) activent les cellules NK de l’immunité innée.
De type lipidique
1) Lipide
-Activation de la phospholipase A2 via la stimulation

2) Phagocyte ou mastocyte
3) Signal de danger
par le TNFα, une enzyme qui transforme les acides
gras (lipides) de la membrane plasmique de la cellule
en leucotriènes, prostaglandines et Platelet
Activating Factor (PAF) (composés sont
chimiotactiques pour les neutrophiles et les
macrophages)
-induction de l’augmentation de la dilatation des
vaisseaux et leur perméabilité, facilitant l’arrivée des
leucocytes sur le site de l’inflammation.
Protéines de la phase aigües
(pentraxines CRP C-Reactive
Protein et SAP Serum Amyloid-P)
1) Protéines, puissante
opsonines
2) Hépatocytes (cellules du foie)
3) Phase aigüe de
l’inflammation
-favorisent la phagocytose des pathogènes par les
macrophages.
Système des kinines
(bradykinine, prostaglandine)
1) Peptide vasoactif très
puissant
3) Activation du facteur de
Hageman (ou facteur XII) du
système de coagulation
sanguine , lorsqu’il rencontre
du collagène après une lésion
vasculaire (le collagène est
exposé au contact du sang
après désorganisation du tissu
endothélial)
-induisent la dilatation des veinules, l’augmentation
de la perméabilité vasculaire et la contraction locale
des muscles lisses (favorisants le recrutement de
leucocytes).
-participent au déclenchement de la sensation
douloureuse.
enzymes et le système de la
plasmine : remodelage tissulaire
(lysosyme, urokinase,
collagénase, élastase,
métalloprotéinase)
1) Enzyme
2) macrophage
-(lysosyme) dégrade les protéoglycanes de la paroi
bactérienne (directement accessible sur les bactéries
Gram+).
-détruisent la matrice extracellulaire (urokinase
permet le clivage du plasminogène, protéine du
plasma et des tissus,en plasmine) ce qui induit le
remodelage tissulaire (dissout la fibrine, remodèle le
collagène), et facilitent ainsi la migration des cellules
immunitaires vers le site inflammé.
-favorise l’angiogénèse en déclenchant la libération
de cytokines qui induisent la prolifération et la
migration des cellules endothéliales.
Les protéines microbicides et les
dérivés oxygénés (défensines et
cathélicidines, lactoferrine)
1) Petits peptides chargés
positivement capable de
s’insérer dans les membranes
contenant des phospholipides
de charge négative (comme les
bactéries Gram-)
2) Neutrophiles activés (pour
les lactoferrine) et les cellules
phagocytaires
-forment ainsi des canaux perméables capables de
lyser les pathogènes
-(lactoferrine) séquestre le fer et en prive donc les
pathogènes, ce qui inhibe leur croissance.
- produisent des dérivés toxiques de l’oxygène (eau
oxygénée, oxygène singulet) et détruisent ainsi le
pathogène phagocyté.
-sécrètent aussi de l’oxyde nitrique (NO) toxique
pour les bactéries extracellulaires.
1
/
2
100%