10 règles pour tracer le parcours du patient

10 règles pour tracer le parcours du patient
dans un réseau de santé
Bernard Giusiano, Pierre Guiraud, Hervé Meur1
L'apport le plus spécifique de l'innovation que constitue un réseau de santé est dans son
organisation. La tâche principale des organisateurs d'un réseau consiste à proposer aux acteurs de
ce réseau des façons d'agir ensemble telles que la qualité de la prise en charge des patients en soit
améliorée et cela avec la meilleure efficience. Les documents expliquant l'organisation du réseau
doivent être clairs et précis ; ils représentent une part essentielle de ce que les acteurs doivent
partager concernant les modalités de la prise en charge.
Pourquoi bien dessiner le parcours du patient ?
Le parcours du patient au sein d'un réseau est une description, centrée intentionnellement sur le
patient, des processus de sa prise en charge par les acteurs du réseau. La démarche de
formalisation des rôles de chacun dans ces processus permet aux acteurs du réseau de négocier et
d'acter les modalités de coordination et de coopération2, principales conditions de création de la
valeur ajoutée de la prise en charge par le réseau.
Bien dessiner ? Un schéma est un excellent support pour représenter des processus3. Pour qu'il
soit utile aux membres d'un groupe, il faut encore qu'un sens commun puisse s'en dégager pour
des acteurs multiples et en des temps espacés. Pour cela, il est nécessaire de s'accorder
préalablement sur les conventions graphiques utilisées.
Si une légende commune permet aux acteurs du réseau d'utiliser la représentation du parcours du
patient comme une carte, elle ne sera utile que si elle décrit précisément le territoire qu'est le
réseau. L'usage d'une méthode structurée, ici autour d'un corpus de 10 règles, permet d'optimiser
tant la pertinence de la description du réseau que son cadre d'élaboration. Ces règles sont aussi
des étapes dans le dessin du parcours, étapes qu'il est recommandé de suivre dans l'ordre, même
si certaine règles s'appliquent ensuite tout au long de l'élaboration du parcours.
La représentation du parcours du patient pourra être utile aux acteurs d'un réseau pour s'y
repérer, aux partenaires et aux tutelles pour lire le fonctionnement du réseau. Son élaboration sert
1 Les auteurs : B. Giusiano, médecin de Santé Publique, a évalué les systèmes d'information de plusieurs réseaux de
santé avec l'URCAM PACA dans le cadre d'une mission FAQSV. P. Guiraud, médecin, dirige la société
Contingences spécialisée dans l'usage des outils de travail collaboratif notamment dans le secteur de la santé. H.
Meur est coordinateur du réseau Naître et Devenir et assure une mission d'accompagnement des réseaux pour
l'URCAM PACA. Les auteurs remercient, pour leurs commentaires et suggestions, Géraldine Tonnaire, Chantal
Vincent, Florence Bonnabel, Jean-Yves Abecassis de l'URCAM PACA, Isabelle Deloffre de l'ARH PACA et les
coordinateurs des réseaux de la région Provence - Alpes - Côte d'Azur.
2 La polysémie du terme « coordination » et des termes qui lui sont fréquemment associés ne saurait être réduite par
nos soins. Nous exposons toutefois ci-après à propos des concepts de coordination, coopération et collaboration les
définitions auxquelles nous nous référerons ultérieurement dans le cadre de ce document.
• Collaboration : On entend par collaboration, une activité mobilisant des acteurs travaillant ensemble. Une
démarche collaborative s’appuie sur des processus de coopération et de coordination ainsi définis :
• Coopération : processus d’échanges -de compétences, d’informations, de temps, etc.- et d’interaction entre acteurs
mis en œuvre dans le cadre d’une collaboration.
• Coordination : ordonnancement des actions et organisation de leurs modalités de réalisation.
Ces définitions sont tirées de la publication suivante : Beuscart, Régis, Fouad, Yousfi, Dufresne, Eric et al. Travail
coopératif et réseaux. – Paris, Springer-Verlag, Informatique et santé, 1994, volume 7 : informatisation de l’unité de
soins du futur.
3 La représentation graphique de processus sous forme de logigramme fait partie des méthodes préconisées par la
Haute Autorité de santé (HAS) pour conduire, dans le cadre d'une démarche qualité, une évaluation des pratiques
professionnelles. Celle que nous proposons ici s'inspire du diagramme d'activité d'UML (Unified Modeling
Language).
dd/01/yy 1/13

Dix règles pour tracer le parcours du patient
aussi de support aux promoteurs du réseau pour en forger, parmi ses membres, une vision
commune pragmatique. Dessiner le parcours du patient est ainsi un moyen pour le réseau de se
penser, de se dire, de se construire, de s'améliorer. Bien dessiner le parcours du patient, c'est-à-
dire en tracer avec méthode un schéma efficace, peut donc s'avérer un investissement très
rentable pour un réseau de santé.
Comment bien dessiner le parcours du patient ?
L'intention qui a motivé les auteurs de ces dix règles pour tracer le parcours du patient est de
proposer une instrumentation méthodologique acceptable - parce que rentable - par les acteurs de
santé participant à des prises en charges coordonnées de patient. Ces règles sont toutes exposées
selon un formalisme commun : les bénéfices attendus de l'usage de la règle sont rappelés (item
"intérêt"), puis les modalités d'application de la règle sont exposées. Cette façon d'élucider
ensemble le fonctionnement du réseau s'inspire de l'analyse des processus, méthode classique
d'une démarche qualité au sein des organisations. Elle s'inscrit également dans le droit fil des
chemins cliniques (« clinical pathways ») dont l'usage est prôné par la Haute Autorité de Santé4
(HAS).
Exemple sur un réseau fictif :
Pour illustrer l'application de ces règles, nous prendrons l'exemple d'un réseau fictif dont le
fonctionnement aurait déjà fait l'objet d'une représentation graphique initiale intuitive. En
appliquant les dix règles, l'une après l'autre, sur ce dessin original, nous tenterons d'en
démontrer l'intérêt, via les optimisations successives du schéma initial.
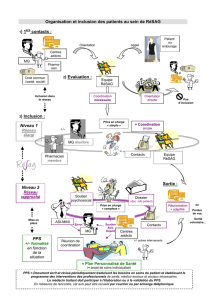
1° règle : Partir du fonctionnement global du réseau.
Intérêt : Dresser un inventaire (une carte) des éléments structurant le fonctionnement du réseau
pour en offrir une vue globale.
Dessin original du fonctionnement du réseau fictif
tel qu'on aurait pu le trouver dans la documentation du réseau
avant l'application des 10 règles.
Le fonctionnement du réseau est organisé pour satisfaire ses objectifs. Pour expliquer le
fonctionnement, on va le découper en un ensemble d'actions. Ces actions doivent avoir comme
résultat global la satisfaction des objectifs du réseau.
4 Haute Autorité de Santé, Chemin clinique, une méthode d'amélioration de la qualité. – HAS, Paris, Juin 2004.
2/13
RECHERCHE
inclusion
évaluation des
besoins
réponse
s aux
besoins
réunion de
synthèse
déc
ès
médecin
psychologue
assist. sociale
coordinateur
plan de
soins
dossier du
patient
sortie
F
O
R
M
A
T
I
O
N
EVALUATION
hôpital
SITE WEB

Dix règles pour tracer le parcours du patient
L'objectif général du réseau fictif est d'accompagner le patient pendant toute la durée de sa
maladie en satisfaisant ses besoins spécifiques au fur et à mesure qu'ils se présentent. Les
objectifs opérationnels sont les suivants :
odès l'inclusion du patient, constituer avec lui l'équipe des professionnels qui vont le
prendre en charge,
oorganiser l'évaluation régulière des besoins médicaux, psychologiques et sociaux du
patient,
ogérer pour chaque patient un plan de soins évolutif, en vérifier régulièrement la
cohérence (en réunion multidisciplinaire) et en garantir le respect dans les délais
adaptés à la situation,
omettre en place un dispositif coopératif de veille pour assurer une réactivité supérieure à
la périodicité de l'évaluation des besoins,
oconfier au patient la gestion de son "classeur" (dossier) qui reçoit tous les documents
nécessaires à sa prise en charge,
osuivre le fonctionnement du réseau et en évaluer régulièrement la qualité,
opermettre aux acteurs du réseau de partager les mêmes représentations,
oformer les professionnels à l'amélioration de leur coordination et de leur coopération
dans la prise en charge du patient,
oaider les acteurs professionnels à vérifier et à harmoniser leurs connaissances,
ofaire connaître au public le réseau et ses actions,
ogarantir aux données produites le niveau de qualité exigé dans les enquêtes
épidémiologiques auxquelles le réseau participe.
2° règle : Se mettre à la place du patient pour représenter les actions du réseau.
Intérêt : Centrer le réseau sur le patient et optimiser ainsi la valeur ajoutée du réseau pour chaque
patient pris en charge.
Le parcours du patient est la part du fonctionnement du réseau que l'on peut dessiner en se
mettant à la place du patient, c'est-à-dire en considérant toutes les actions dont le sujet est le
patient, qu'il en soit un sujet actif ou passif.
Une façon convaincante de montrer que le réseau est centré sur le patient consiste à essayer de
relier, autant que possible, chaque action organisée, chaque document produit, chaque indicateur
3/13
inclusion
évaluation des
besoins
réponses
aux
besoins
réunion de
synthèse
déc
ès
médecin
psychologue
assist. sociale
coordinateur
plan de
soins
dossier du
patient
hôpital
sortie
ACTIONS TRANSVERSALES :
- Suivi et évaluation du réseau
- Partage des représentations et
harmonisation des connaissances
- Formation
- Communication interne et externe
- Participation aux recherches
épidémiologiques
PARCOURS DU PATIENT

Dix règles pour tracer le parcours du patient
recueilli à une (ou plusieurs) étape(s) de cette référence que constitue alors le parcours du
patient5. Les actions qui ne peuvent pas être directement reliées à une étape du parcours sont des
actions transversales, ainsi qualifiées parce qu'elles n'ont pas pour sujet un patient particulier.
3° règle : Choisir un dessin différent pour chaque type d'éléments à représenter
Intérêt : Dessiner logiquement un parcours lisible et compréhensible.
Un dessin particulier (rectangle, ovale, losange, ...) représente un type d'éléments et un type
d'élément n'est représenté que par ce dessin. La forme des flèches et des traits reliant des
éléments entre eux doit respecter la même règle : un type de flèche pour un type de relation.
Cet exemple expose un choix de dessins constituant une adaptation de la méthode du
logigramme et du diagramme d'activité d'UML (ces dessins simples peuvent être facilement
réalisés avec un logiciel de traitement de texte).
limite du parcours
du patient
passage d'une action à
une autre (transition)
acteur
action contribution d'un
élément à un autre
structure
action stratégique alternative
OU
document, support
d'informations
transmissible
évènement (ou
initiative) non
programmé
parallèle
ET
base de données
4° règle : Commencer par l'inclusion et les modalités de sortie du réseau.
Intérêt : Aborder le réseau par ses limites6 pour mieux se recentrer sur sa finalité.
Chaque action doit avoir une entrée (au moins) et une sortie (cf. règle 7). L'action globale du
réseau ne déroge pas à la règle : le patient y entre en satisfaisant les critères d'inclusion et en sort
par une des différentes modalités possibles (guérison, orientation, décès, sortie contre avis, ...).
5 Aussi il est conseillé de numéroter les actions composant le parcours pour facilement y faire référence dans les
documents produits par le réseau.
6 Limites : comment on entre dans le réseau et comment l'on en sort.
4/13
accueil
inclusion
évaluation des
besoins
réponses
aux
besoins
réunion de
synthèse
prise de
nouvelles
préparation
de la sortie
dé
cè
s
médeci
n
psychologue assist. sociale
coordinateur
infirmière
plan de
soins
grille
évaluation
dossier du
patient
cabinet
hôpital
domicile

Dix règles pour tracer le parcours du patient
Pour continuer à remplir le parcours, on se demandera : "Que se passe-t-il pour le patient à la
suite de l'inclusion ?" et "Que s'est-il passé avant que le patient sorte par cette modalité ?". Pour
chaque nouvelle action représentée, le même type de questions peut être utilisé pour remplir
progressivement le parcours.
5° règle : Préciser le résultat de chaque action représentée.
Intérêt : Mettre en évidence les bénéfices pour le patient de l'organisation de sa prise en charge
en réseau.
Chaque action7, quel que soit le niveau de précision de sa description, transforme quelque chose,
quelqu'un ou son état pour produire un résultat. Pour expliquer ce qui est fait dans l'action, il est
important d'en préciser le résultat (par écrit, sous la forme d'un tableau comme ci-dessous, par
exemple). Le résultat d'une action est candidat à être choisi comme indicateur de suivi et
d'évaluation.
Actions Résultats
accueil - vérification du respect des critères majeurs d'inclusion
inclusion - choix de l'équipe de PS autour du patient
- inscription du patient et de ses PS dans l'annuaire
- création du dossier patient (classeur)
- information du patient sur le réseau
- rendez-vous pris pour l'évaluation
évaluation des besoins - liste des besoins avec degré d'urgence
réponses aux besoins - satisfaction des besoins dans les délais (à définir)
prises de nouvelles - nouvelles "fraîches" du patient (définir "fraîches")
réunion de synthèse - point sur la situation de chaque patient de la file active
7 Pour les actions décomposables en actions plus élémentaires on parle aussi de "processus". Un processus est un
enchaînement ordonné d'actions et/ou d'évènements, répondant à un certain schéma et aboutissant à un résultat.
5/13
inclusion
entrée
dé
cè
s
sorties
accueil
demande
du patient
ou du MG
inclusion
évaluation des
besoins
réponses
aux
besoins
réunion de
synthèse
prise de
nouvelles
préparation
de la sortie
dé
cè
s
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%