Faiblesse musculaire généralisée et tétraparésie aigüe : syndrome

La lettre du neurologue - n° 3 - vol. V - mars 2001
118
UU
UURRGGEENNCCEESS
RRGGEENNCCEESSDDIIAAGGNNOOSSTTIIQQUUEESS
DDIIAAGGNNOOSSTTIIQQUUEESS
FFaaiibblleessssee mmuussccuullaaiirree ggéénnéérraalliissééee
FFaaiibblleessssee mmuussccuullaaiirree ggéénnéérraalliissééee
eett ttééttrraappaarrééssiiee aaiiggüüee :: ssyynnddrroommee
eett ttééttrraappaarrééssiiee aaiiggüüee :: ssyynnddrroommee
ddee llaa qquueeuuee ddee cchheevvaall
ddee llaa qquueeuuee ddee cchheevvaall
●
● F. Rouanet, O. de Heaulme*
a grande variété des diagnos-
tics différentiels de “faiblesse
musculaire généralisée” rend
parfois le diagnostic étiologique précis
très difficile à établir. En urgence, le
médecin devra confirmer son diagnostic
par un examen clinique, préciser le
niveau lésionnel, programmer et hiérar-
chiser les examens complémentaires,
reconnaître les facteurs de gravité et
prévenir les complications. La démarche
diagnostique repose donc essentielle-
ment sur la qualité de l’interrogatoire et
de l’examen clinique. Le choix du traite-
ment et la rapidité de sa mise en route
dépendent de l’étiologie, du terrain, du
pronostic vital et fonctionnel ainsi que
de la réversibilité potentielle de l’affec-
tion causale.
Le déficit moteur peut être dû à une
atteinte centrale du faisceau pyramidal
(cortex cérébral, capsule interne, tronc
cérébral et moelle), à une atteinte péri-
phérique (corne antérieure, racine,
tronc, nerf), ou à une atteinte du muscle
lui-même.
Nous nous focaliserons sur la stratégie
diagnostique en urgence et sur les étio-
logies médullaires aiguës non trauma-
tiques. Certaines étiologies spécifiques
comme le syndrome de Guillain-Barré,
la crise myasthénique et les accidents
vasculaires cérébraux sont traitées
séparément.
FACTEURS DE GRAVITÉ
ET COMPLICATIONS
Devant une faiblesse musculaire généra-
lisée, il est indispensable en urgence, et
avant de débuter l’enquête étiologique,
d’évaluer les fonctions vitales et d’assurer
une surveillance clinique de bonne qua-
lité. En effet, le pronostic vital précoce
est plus souvent lié à l’importance et à
la rapidité d’extension de la paralysie
qu’à sa cause. Le principal risque encou-
ru par ces patients est une décompensa-
tion de la fonction respiratoire par
atteinte musculaire ou par inhalation.
Une insuffisance respiratoire peut s’ins-
taller en quelques minutes, et tout
retard à l’intubation peut entraîner des
complications sérieuses. L’appréciation
de cette fonction est d’abord clinique :
mesure de la fréquence respiratoire,
évaluation de l’amplitude thoracique,
apparition d’un tirage intercostal ou
d’une respiration paradoxale. Il est
nécessaire de mesurer systématiquement
la capacité vitale par spirométrie, et, au
moindre doute, d’apprécier la course
diaphragmatique en scopie. Les gaz du
sang, en l’absence de pathologie broncho-
pulmonaire préexistante, demeurent nor-
maux jusqu’à la décompensation aiguë et
n’ont donc pas de valeur prédictive.
Les critères d’admission en unité de
soins intensifs sont présentés dans le
tableau I.
L’intubation et la ventilation artificielle
seront pratiquées pour une saturation
en oxygène inférieure à 90 %, une
polypnée ou un épuisement du patient,
une capacité vitale inférieure à 15
ml/kg, des troubles sévères de dégluti-
tion ou une toux inefficace. Les fonc-
tions cardiaques et rénales doivent, elles
aussi, faire l’objet d’une surveillance
attentive.
Ces patients sont aussi exposés aux com-
plications liées à l’alitement : les phlé-
bites et les embolies pulmonaires seront
prévenues par un traitement anticoagu-
lant prophylactique qui ne sera débuté
qu’après avoir totalement éli-miné une
étiologie hémorragique, les infections
urinaires par incontinence ou rétention
justifient un sondage et les escarres
requièrent une prévention soigneuse.
ORIENTATION DIAGNOSTIQUE
En dehors d’un contexte traumatique où
le diagnostic est évident, les circons-
tances de survenue du déficit moteur,
son évolution et le contexte patholo-
gique associé peuvent d’emblée orienter
11..Risque de décompensation respiratoire :
atteinte des muscles respiratoires,
orthopnée, cyanose, saturation en
oxygène < 90 %, spirométrie < 50 %
22..Troubles de déglutition, anarthrie,
dysarthrie importante
33..Faiblesse musculaire d’aggravation
rapide
44..Tétraparésie sévère d’étiologie
indéterminée
55..Myoglobinurie
TTaabblleeaauu II..CCrriittèèrreess dd’’aaddmmiissssiioonn eenn uunniittéé ddee
ssooiinnss iinntteennssiiffss.. AAddaappttéé ddee MMüüllllggeess eett TTrroocchhéé
(2, 3)..
* Département des urgences, CHU Pellegrin,
Bordeaux.
LL

La lettre du neurologue - n° 3 - vol. V - mars 2001 119
UU
UURRGGEENNCCEESS
RRGGEENNCCEESSDDIIAAGGNNOOSSTTIIQQUUEESS
DDIIAAGGNNOOSSTTIIQQUUEESS
le diagnostic étiologique. Un déficit
brutal à la suite d’un effort ou d’un faux
mouvement orientera vers une hernie
discale ; un traumatisme pourra être
responsable d’une fracture rachidienne
et un traitement anticoagulant pourra
favoriser une hématomyélie ou un
hématome épidural. Dans les formes
progressives, une épidurite infectieuse
sera suspectée sur un terrain septique,
une altération de l’état général évoquera
une épidurite métastatique. Des antécé-
dents comme une néoplasie, une neuro-
fibromatose de Recklinghausen avec des
taches café au lait, une dépression
immunitaire sont aussi des éléments
d’orientation du diagnostic étiologique.
Le déficit moteur peut être précédé de
douleurs rachidiennes, radiculaires ou
cordonales ou de crampes et de myalgies
(1). Le patient consulte parfois pour
l’aggravation de signes moteurs préexis-
tants : le dérobement d’un membre, une
fatigabilité musculaire, des troubles de la
marche, une maladresse gestuelle avec
lâchage d’objets ou une claudication
médullaire intermittente. L’interrogatoire
peut mettre en évidence des signes défi-
citaires sensitifs comme des pares-
thésies en territoire radiculaire ou des
troubles de la sensibilité profonde. Les
troubles sphinctériens d’une compression
médullaire sont plutôt à type de dysurie.
L’examen neurologique doit rechercher
des signes associés au déficit moteur
comme un syndrome pyramidal, des
troubles sensitifs objectifs, des troubles
sphinctériens, un syndrome cérébelleux,
une anomalie du tonus musculaire, une
atteinte des paires crâniennes, des
troubles de conscience ou des fonctions
supérieures, des fasciculations ou des
anomalies des réflexes (1, 2).
Cet examen clinique minutieux conduit à
formuler un diagnostic de syndrome
pyramidal, écartant ainsi une atteinte
neurogène périphérique ou myogène.
Les signes sensitifs ou d’atteinte des der-
niers nerfs crâniens qui peuvent accom-
pagner une faiblesse musculaire généra-
lisée ont une grande valeur localisatrice.
Cependant, c’est souvent le profil tempo-
rel et évolutif des symptômes qui contri-
bue le plus au diagnostic final ; un début
soudain évoque une pathologie vasculai-
re, alors qu’un tableau progressif peut
révéler une compression médullaire.
Le tableau II (3) propose une démarche
diagnostique basée sur les données de
l’examen clinique.
Tétraparésie avec signes sensitifs
Des anomalies sensitives sont fréquem-
ment associées au déficit moteur prédo-
minant. Ce déficit moteur peut être
flasque avec des réflexes diminués, ou
spastique avec un syndrome pyramidal.
Dans les atteintes aiguës du cordon
médullaire, le syndrome pyramidal peut
être initialement absent. Les troubles
sphinctériens sont habituels dans les
atteintes médullaires à l’inverse des
affections du motoneurone ␣. Enfin, il
ne faut pas ignorer une exceptionnelle
mais classique lésion cérébrale à l’origine
d’une paraparésie spasmodique (ménin-
giome de la faux du cerveau).
La lésion du faisceau pyramidal peut ou
non s’accompagner d’une douleur.
Lorsqu’elle est présente, l’origine trauma-
tique, mécanique (protrusion discale, dis-
location de l’odontoïde) ou inflammatoire
(méningomyélite ou abcès) est probable.
Cependant le traumatisme n’est pas tou-
jours violent ou évident dans l’histoire
clinique. C’est en particulier le cas des
fractures de l’odontoïde dans la polyar-
thrite rhumatoïde. Le syndrome rachidien
est inconstant dans les myélopathies
compressives et, au niveau dorsal, le syn-
drome lésionnel est absent. Dans les scia-
tiques paralysantes, la sémiologie est
trompeuse : la paralysie se manifeste
alors que la douleur disparaît.
En l’absence de douleur, c’est le profil
temporel qui devient primordial, ainsi la
cause la plus probable d’un déficit sou-
dain est un accident vasculaire cérébral.
À l’inverse, l’accident vasculaire médul-
laire s’accompagne presque toujours
d’une douleur rachidienne intense.
Une tétraparésie sensitivo-motrice flasque
avec des réflexes diminués mais présents
est en général due à une polyneuropathie
qui justifie le plus souvent l’admission en
soins intensifs (porphyrie, diphtérie,
métaux lourds, médicaments, etc.).
Tétraparésie sans signe sensitif
Une tétraparésie hypertonique est rare et
se rencontre dans une hypoparathyroïdie
sévère ou un tétanos. L’hypotonie est en
faveur d’une neuropathie, d’une myopa-
thie ou d’une anomalie de la transmission
neuromusculaire. La faiblesse musculaire
est généralement plus marquée dans les
jambes et en distalité dans les neuropa-
thies, alors qu’elle prédomine au niveau
des ceintures dans les myopathies.
Devant un déficit moteur aigu avec des
réflexes abolis, il faut évoquer une hypo-
kaliémie bien qu’un choc spinal soit pos-
sible. Les paralysies hyperkaliémiques
sont la plupart du temps de durée plus
brève et ne nécessitent que rarement une
ventilation artificielle. En général, une
tétraparésie flasque d’évolution ascendan-
te avec des réflexes diminués ou abolis et
parfois des troubles sensitifs mineurs est
due à un syndrome de Guillain-Barré.
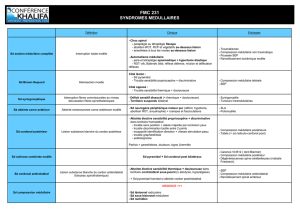
Le syndrome de la queue de cheval asso-
cie dans sa forme habituelle une paraplé-
gie ou une paraparésie flasque évoluant
vers l’amyotrophie avec abolition des
réflexes ostéotendineux, des douleurs
radiculaires suivies d’une anesthésie en
selle et des membres inférieurs, des
troubles sphinctériens précoces (réten-
tion aiguë, miction par regorgement) et
une abolition des réflexes sacrés. La pré-
sence d’un signe de Babinski caractérise
une atteinte du cône terminal. Les dou-
leurs radiculaires, l’asymétrie de la para-
lysie, la présence de troubles sphincté-
riens et le déficit sensitif périnéal per-
mettront de distinguer ce tableau d’une
polyneuropathie aiguë.
Des douleurs musculaires avec des
réflexes conservés font évoquer une
rhabdomyolyse dont la gravité est fonc-
tion des risques d’insuffisance rénale par
myoglobinémie et des risques d’arythmie
cardiaque par hyperkaliémie et hypo-
phosphorémie. Dans l’attente des résul-
tats de laboratoire, une myoglobinurie
peut être retenue si la bandelette uri-
naire est positive pour l’hémoglobine en
l’absence de globules rouges.
Dans les myopathies et les affections de
la transmission neuromusculaire, les
douleurs sont absentes. L’élévation
sérique de la créatine-kinase signe la
myopathie, alors que son taux est nor-
mal dans la myasthénie et les syndromes

La lettre du neurologue - n° 3 - vol. V - mars 2001
120
UU
UURRGGEENNCCEESS
RRGGEENNCCEESSDDIIAAGGNNOOSSTTIIQQUUEESS
DDIIAAGGNNOOSSTTIIQQUUEESS
myasthéniformes. L’électromyographie
retrouve des activités spontanées dans
les polymyosites, et les stimulations
répétitives révèlent les anomalies de
transmission neuromusculaire.
EXAMENS COMPLÉMENTAIRES
En urgence, l’IRM est devenue l’examen
de référence de la pathologie médullaire
(4, 5). Elle permet une étude globale de
la moelle et du rachis, confirme le niveau
et permet le plus souvent de déterminer
la nature de la lésion. L’exploration IRM
doit toujours être faite jusqu’à trois
niveaux au-dessus du niveau sensitif cli-
nique. L’injection de produit de contras-
te est d’une importance diagnostique
considérable. Le gadolinium, qui est
visible physiologiquement au niveau des
veines à circulation lente et des gan-
glions spinaux, se fixe sur les tumeurs
vascularisées, les abcès et la fibrose (4).
Schématiquement, l’IRM renseigne sur
l’axe rachidien et le cordon médullaire en
montrant des aspects de compression, de
grosse moelle ou de moelle normale.
Le scanner et la myélographie ne sont pra-
tiqués en urgence que lorsque l’IRM n’est
pas utilisable. L’artériographie médullaire
sélective est un examen de deuxième
intention. Elle ne sera demandée que pour
confirmer ou éventuellement traiter une
lésion vasculaire (malformation ou fistule
artérioveineuse) ou avant un geste chirur-
gical risquant de compromettre la vascu-
larisation médullaire (voie antérieure,
région dorsale moyenne). Toutefois, il ne
faut pas oublier que le bilan biologique
(enzymes musculaires, etc.) et l’électro-
myographie peuvent confirmer l’existence
d’une atteinte myogène aiguë. Les poten-
tiels évoqués somesthésiques ou moteurs
serviront à quantifier la souffrance médul-
laire. La ponction lombaire, contre-indi-
quée tant qu’une étiologie compressive
n’est pas éliminée, permet une analyse
cytochimique et bactériologique du LCR.
TTaabblleeaauu IIII..AApppprroocchhee ddiiaaggnnoossttiiqquuee.. AAddaappttéé ddee MMüüllllggeess eett aall.. (3).
Tétraparésie aiguë
Déficit sensitivo-moteur
Signes pyramidaux
(réflexes +/-)
Avec douleur Sans douleur Réflexes présentsRéflexes absents
Flasque
avec réflexes
diminués Tonus musculaire
augmenté Flasque
Déficit purement moteur
Traumatisme
Masse
cervico-médullaire
Méningo-myélite
Abcès
Infarctus spinal
Infarctus cérébral
Tumeur
intramédullaire
(gliome)
Tumeur
extramédullaire
(méningiome)
Tumeur
extradurale
(métastase)
Inflammatoire
Dégénérative
Métabolique
(vitamine B12)
Polyneuropathies
aiguës
Diphtérie
Porphyrie
Guillain-Barré
Métaux lourds
Iatrogène
Métabolique
Hypoparathyroïdie
Tétanos
Toxique
Neuropathies
motrices aiguës
Paralysie
hypokaliémique
périodique
familiale
Hypokaliémie
sévère
Hyperkaliémie
Guillain-Barré
Polyneuropathie
paranéoplasique
ou connectivite
Poliomyélite
Myopathies aiguës
Toxique ou
iatrogène
Infectieuse,
endocrinienne
Hyperthermie
maligne, syndrome
malin des
neuroleptiques
Traumatique
Ischémique
Effort excessif
Transmission
neuromusculaire
Myasthénie
Syndromes
myasthéniformes
Botulisme et
surdosage en
toxine botulique
Intoxication
organophosphorés

La lettre du neurologue - n° 3 - vol. V - mars 2001 121
UU
UURRGGEENNCCEESS
RRGGEENNCCEESSDDIIAAGGNNOOSSTTIIQQUUEESS
DDIIAAGGNNOOSSTTIIQQUUEESS
ÉTIOLOGIES
Compression médullaire
Les principales étiologies des compres-
sions médullaires sont présentées dans
le tableau III. Même si la hernie discale
est de loin l’étiologie la plus fréquente
des compressions de la queue de cheval,
les syndromes de la queue de cheval pré-
sentent quelques spécificités étiolo-
giques. Outre le canal lombaire étroit et
les infiltrations métastatiques, il existe
des tumeurs intradurales comme les neu-
rinomes ou les épendymomes intrarachi-
diens, dont la moitié siègent à ce
niveau. D’autres tumeurs bénignes, mais
d’exérèse parfois difficile, comme les
lipomes, les choléstéatomes ou les chor-
domes y sont quelquefois découvertes.
Causes vasculaires
L’accident vasculaire médullaire est rare,
douloureux et d’installation brutale (6).
Le mécanisme peut être ischémique ou
hémorragique. L’origine des ischémies
médullaires est dominée par la patholo-
gie athéromateuse et disséquante de
l’aorte et de ses branches. Les malforma-
tions artérioveineuses intramédullaires
ou périmédullaires se révèlent le plus
souvent par un accident hémorragique.
Causes infectieuses
Le mécanisme d’une faiblesse musculaire
généralisée d’origine infectieuse peut
être compressif par ostéite, spondylodis-
cite, épidurite (staphylocoque) ou
pachyméningite (tuberculose). Les myé-
lites infectieuses se rencontrent dans la
poliomyélite antérieure aiguë, la maladie
de Lyme, la syphilis ou les infections
virales à CMV ou herpès.
Causes inflammatoires
Il s’agit le plus souvent des manifesta-
tions médullaires de sclérose en plaques.
Causes non organiques
La présentation clinique est souvent
évocatrice avec des symptômes inexpli-
cables, de multiples hospitalisations en
urgence sans diagnostic précis, des dis-
cordances anatomocliniques. Cependant,
une certitude diagnostique est difficile
à obtenir et la plus grande prudence
s’impose.
TRAITEMENTS ET INDICATIONS
EN URGENCE
La récupération neurologique est d’au-
tant plus complète et rapide que le
tableau neurologique est moins sévère
et s’est constitué plus lentement. Ainsi
la décision thérapeutique doit être la
plus précoce possible et le choix du trai-
tement dépend de l’étiologie.
Devant une compression médullaire, la
laminectomie à visée décompressive est
l’intervention la plus souvent réalisée en
urgence. Cependant, d’autres voies
d’abord sont envisageables selon l’étage
et l’étiologie. Si le principal intérêt
d’une intervention chirurgicale en
urgence est d’éviter l’évolution vers la
section médullaire, la décision est sou-
vent complexe et la présentation de
chaque situation clinique impossible.
Nous n’envisagerons que quelques indi-
cations précises.
Bien que parfois discutée, une hernie
discale responsable d’un déficit moteur
(sciatique paralysante) doit être opérée
en urgence. Devant une tétraplégie trau-
matique complète, l’indication d’une
intervention chirurgicale en urgence
reste débattue. Pour certains, (7) elle
n’améliore pas le pronostic neurolo-
gique, pour d’autres, la décompression
et la fixation permet parfois d’agir sur le
niveau lésionnel.
Dans le cas de métastases épidurales, le
traitement dépend de la condition et de
l’état général du patient, de la nature de
la tumeur primitive et du degré de souf-
france médullaire. Une radiothérapie en
CCOOMMPPRREESSSSIIVVEEOOSSSSEEUUSSEETraumatique
Tumorale Métastase vertébrale
(prostate, rein, sein, thyroïde)
Tumeur osseuse (sarcome, etc.)
Dégénérative Hernie discale, arthrose, maladie
de Paget, canal rachidien étroit
Malformation de la charnière
cervico-occipitale
Infectieuse Spondylodiscite (staphylocoque,
brucelle, salmonelle, BK)
VVAASSCCUULLAAIIRREEHématomyélie, hémorragie ménin-
gée spinale, hématome sous-dural spinal
(anticoagulants)
Manifestation non hémorragique des
MAV et FAV médullaires
TTUUMMOORRAALLEEIntramédullaire Astrocytome, épendymome, gliome
Intradurale Méningiome, neurinome
extramédullaire
Extradurale Métastase épidurale, hémopathie,
dysglobulinémie
Envahissement par contiguïté (thorax)
Neuroblastome, ganglioneurome,
sympathoblastome
IINNFFEECCTTIIEEUUSSEEMéningite ou Pneumocoque, méningocoque, BK,
arachnoïdite staphylocoque, brucellose,
hydatidose
MAV : malformations artérioveineuses ; FAV : fistules artérioveineuses.
TTaabblleeaauu IIIIII.. PPrriinncciippaalleess ééttiioollooggiieess ddeess ccoommpprreessssiioonnss mméédduullllaaiirreess ssuubbaaiigguuëëss eett aaiigguuëëss..
AAddaappttéé ddee TTrroocchhéé,, ZZeerraahh eett JJoohhnnssttoonn(2, 5, 7)..

urgence ou une intervention de décom-
pression peuvent éviter la section
médullaire. Cependant les résultats sont
souvent décevants. Dans les compres-
sions médullaires néoplasiques, la loca-
lisation postérieure de la tumeur est
rare, ce qui limite l’accessibilité chirur-
gicale et complique la voie d’abord. Pour
les patients âgés, en mauvais état géné-
ral, avec des métastases multiples, une
radiothérapie antalgique est souvent le
traitement proposé.
Pour une infiltration épidurale, secon-
daire à une maladie de Hodgkin par
exemple, la radiothérapie d’urgence peut
permettre une bonne récupération.
L’intervention n’est envisagée que si la
radiothérapie n’a entraîné qu’une amé-
lioration partielle. Dans les cas où le dia-
gnostic n’est pas établi, ou s’il existe
des signes de souffrance médullaire
grave, le traitement chirurgical s’impose.
La précocité de la décompression chirur-
gicale conditionne le pronostic des
hématomes épiduraux. Dans les infarctus
médullaires, un traitement par héparine
est en général mis en route en l’absence
de dissection aortique. Le traitement
préventif est fonction de l’étiologie.
Le traitement antibiotique d’une épidu-
rite infectieuse (staphylocoque le plus
souvent) est parfois suffisant à condi-
tion d’être précoce et massif. La chirur-
gie est indiquée si le traitement médical
n’est pas rapidement efficace.
Les corticoïdes à forte dose et par voie
intraveineuse sont communément uti-
lisés dans les processus tumoraux ou
inflammatoires, et sont contre-indiqués
en cas de processus infectieux.
Une faiblesse musculaire généralisée est
une urgence dont le diagnostic repose
principalement sur l’examen clinique. La
gravité potentielle initiale est surtout
liée à l’atteinte respiratoire, ce qui jus-
tifie fréquemment une hospitalisation
en soins intensifs pour une surveillance
et une prise en charge spécifique. Les
examens complémentaires doivent être
réalisés rapidement afin de ne pas retar-
der une décision thérapeutique médicale
ou chirurgicale urgente. ■
RRÉÉFFÉÉRREENNCCEESS BBIIBBLLIIOOGGRRAAPPHHIIQQUUEESS
1. de Rohan-Chabot P. Pathologie médullaire. In :
Goulon M, Goëau-Brissonnière O, de Rohan-Chabot
P, eds Les Urgences. Paris : Maloine, 1997 : 366-7.
2. Troché G. Paralysies extensives. In : Carli P,
Riou B, eds. Urgences médico-chirurgicales de
l’adulte. Paris : Arnette, 1991 : 267-78.
3. Müllges W, Toyka KV, Hartung HP. Acute muscu-
lar weakness. In : Hacke W, ed. Neurocritical Care
1993 : 307-18.
4. Sigal R, Grenier N, Doyon D, Garcia-Torres E.
IRM de la moelle et du rachis. Paris : Masson, 1990.
5. Zerah M, Duffau H. Compression médullaire. In :
Carli P, Riou B, eds. Urgences médico-chirurgicales
de l’adulte. Paris : Arnette, 1991 : 316-22.
6. Woimant F, Guichard JP. Pathologie vasculaire
médullaire. In : Les Urgences. Goulon M, Goëau-
Brissonnière O, de Rohan-Chabot P, eds. Paris :
Maloine, 1997 : 367-70.
7. Johnston RA. The management of acute spinal
cord compression. J Neurol Neurosurg Psychiatry
1993 ; 56 : 1046-54.
UU
UURRGGEENNCCEESS
RRGGEENNCCEESSDDIIAAGGNNOOSSTTIIQQUUEESS
DDIIAAGGNNOOSSTTIIQQUUEESS
1
/
5
100%