Fasciites nécrosantes

FASCIITES NÉCROSANTES
Hervé Dupont
Pôle d’Anesthésie Réanimation, CHU Nord, 80054 Amiens cedex, France.
Email : dupont.herve@chu-amiens.fr
INTRODUCTION
Les fasciites nécrosantes sont des infections rares, mais particulièrement
graves. Les définitions ont changé récemment et on parle dorénavant de dermo-
hypodermite bactérienne nécrosante profonde [1]. Le type de bactérie en cause
et la localisation peuvent moduler la sévérité de l’infection. La prise en charge
doit être multidisciplinaire associant chirurgien, radiologue, microbiologiste et
anesthésiste-réanimateur pour être le plus rapidement possible efficace. L’oxy-
génothérapie hyperbare n’a pas fait la preuve de son efficacité. La mortalité reste
élevée malgré une amélioration des techniques de chirurgie et de réanimation.
1.
CLASSIFICATION DES DERMOHYPODERMITES BACTÉRIENNES
1.2. ANATOMIE FONCTIONNELLE
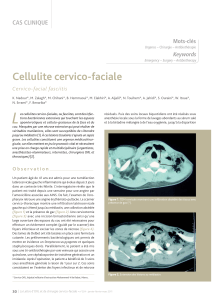
Le tissu cutané est constitué de 4 éléments (Figure 1). L’épiderme contient
la couche cornée et les kératinocytes. Le derme contient le tissu conjonctif, les
follicules pileux, les glandes sébacées et sudorales, les vaisseaux et les nerfs.
L’hypoderme contient du tissu graisseux et des vaisseaux ainsi que le fascia
superficialis inconstant. Enfin, l’aponévrose superficielle sépare l’hypoderme
du tissu musculaire.
En ce qui concerne les nouvelles définitions données par la conférence de
consensus française, les dermohypodermites bactériennes non nécrosantes
concernent la peau jusqu’au fascia superficialis (ancien érysipèle et cellulites
superficielles) [1]. Les dermohypodermites bactériennes nécrosantes atteignent
toujours par définition le fascia superficialis (fasciites nécrosantes) et associent
ou non une atteinte musculaire (myonécrose, gangrène gazeuse) [1].
1.2. CLASSIFICATION SELON LA LOCALISATION
De plus, il est possible de classer les fasciites nécrosantes en fonction de
leur localisation [2]. Les gangrènes gazeuses sont localisées essentiellement au
niveau des membres. Les gangrènes de Fournier concernent toute les fasciites

MAPAR 2007
528
périnéales, avec ou sans atteinte génitale. Les gangrènes cervico-faciales et les
gangrènes postopératoires abdominales sont particulières par leur localisation.
2. EPIDÉMIOLOGIE
Il n’existe que très peu de données concernant l’épidémiologie des fasciites
nécrosantes. Pour les infections invasives à streptocoque A, il est décrit de 5 à
10 % des formes avec fasciites aux USA et au Canada [3, 4]. Les gangrènes de
Fournier sont encore plus rares puisque 1726 cas seulement sont décrits dans
la littérature [5]. L’incidence des gangrènes gazeuses a fortement diminué de
12 % lors de la première guerre mondiale à 0,02 % lors de la guerre du Vietnam,
à 1000 cas par an aux USA actuellement.
3. TERRAIN
Il est relativement commun à tous les types d’atteinte [2] : patients
diabétiques (25 à 30 %), troubles vasculaires périphériques (36 %), obésité,
âge supérieur à 50 ans, alcoolisme chronique (15 à 20 %), immunodéprimés. A
l’opposé, les fasciites d’origine streptococciques surviennent souvent chez le
sujet jeune sans aucun antécédent. Un certain nombre de facteurs de risque
locaux ont été décrits : ulcères, maux perforants plantaires, chirurgie, varicelle
chez l’enfant, injections intraveineuses chez les toxicomanes… Enfin, les AINS
sont souvent retrouvés comme facteur aggravant. Par exemple, une étude en
pédiatrie a retrouvé un risque relatif à 11 de fasciite lors de l’utilisation d’ibupro-
fène chez l’enfant lors de varicelle [6].
Figure 1 : Anatomie fonctionnelle de la peau

Pathologies infectieuses 529
4. PRÉSENTATION DES FASCIITES NÉCROSANTES
4.1. ETIOLOGIES
Les principales étiologies des fasciites nécrosantes sont présentées dans
le Tableau I [2]. Ce tableau n’est, bien entendu, pas exhaustif, mais rassemble
les causes les plus fréquentes des fasciites nécrosantes.
Tableau I
Principales étiologies des fasciites nécrosantes
Lésion tissus mous Lésion génito-urinaire Lésion tête et cou
• Extrémités • Abcès glandes Bartholin • Face et cou
Morsure insecte ou animal • Bloc cervical Adénite cervicale
Traumatisme pénétrant • Lésion coïtale Infections oreille
Infections cutanées • Infection génito-urinaire Abcès parotide
Ulcères Sténose urètre Infections glandes salivaires
Injections produits (IV, IM,SC) Traumatisme instrumental • Scalp et péri-orbitaire
Complication postopératoire Calcul des voies urinaires Traumatisme pénétrant
Injection d’insuline Cancer Prurit
• Abdominal Massage prostatique • Suppuration dentaire
Appendicite • Post-épisiotomie Divers
Fistule colo-cutanée • Avortement septique • Cause idiopathique
Hernie étranglée • Abcès vulvaire • Dissémination hématogène
Perforation intestinale Cathéter percutané
Calcul rénal • Drainage abcès
• Périnéal • Gastrostomie
Dilatation anale • Jéjunostomie
Cancer rectal • Drain thoracique
Cure hémorroïdaire
Abcès péri-rectal
Fistule anale
Abcès pilonidal
4.2. PRÉSENTATION CLINIQUE
La présentation clinique des fasciites nécrosantes est très souvent parlante.
La douleur initialement est au premier plan sans forcément de signes cutanés,
associée à une fièvre élevée. Le retentissement général est marqué. Il existe
ensuite des modifications de la peau après un érythème, puis la peau devient
lisse, enflée, brillante. Enfin, il apparaît des bulles d’abord séreuses puis
hémorragiques évoluant vers une anesthésie complète signant la gangrène. La
crépitation cutanée est fréquente dans les infections polymicrobiennes et dans
les gangrènes gazeuses. Les fasciites nécrosantes à streptocoque A sont carac-
térisées par une extension extrêmement rapide avec une hypoesthésie précoce.
Les principales formes cliniques sont présentées dans le Tableau II [2].

MAPAR 2007
530
Tableau II
Comparaison des signes cliniques des principales formes
de fasciites nécrosantes
Fasciite
nécrosante
Fasciite
streptococcique
Gangrène
gazeuse
Signe de sepsis Importants Majeurs Majeurs
Douleur locale Importante Très marquée Très marquée
Extension Rapide Fulgurante Fulgurante
Fièvre Elevée Très élevée Modérée
Hypoesthésie Inconstante Fréquente et précoce Inconstante
Crépitation Fréquente Non Majeure
4.3. DIAGNOSTIC DIFFÉRENTIEL
Il existe des pathologies d’évolution rapide comme les mucormycoses
cutanées qui peuvent donner de véritables fasciites nécrosantes. La douleur est
souvent modérée, les signes généraux peu marqués avec peu de fièvre avec un
aspect cutané initial caractéristique ressemblant à un ulcère noir. Le principal
diagnostic différentiel des fasciites nécrosantes est un cancer cutané d’évolution
très lente, le pyoderma gangrenosum. L’évolution est très lente, sans signes de
retentissement général ni fièvre. Il survient souvent dans un contexte particulier
de colite ulcérée ou de polyarthrite rhumatoïde.
5. MICROBIOLOGIE
Les fasciites nécrosantes sont le plus souvent polymicrobienne [2]. Plu-
sieurs exceptions sont à retenir : la fasciite nécrosante à streptocoque A et la
gangrène gazeuse à Clostridium perfringens. Pour les autres causes, il existe
le plus fréquemment une association de bactéries aérobies à Gram positif
(Streptococcus spp, Enterococcus spp, Staphylococcus spp et Bacillus spp), de
bactéries aérobies à Gram négatif (entérobactéries, Pseudomonas aeruginosa,
Acinetobacter calcoaceticus, Pasteurella spp) et d’anaérobies (Bacteroides
spp, Clostridium spp, Peptostreptococcus et streptocoques anaérobies). Un
certain nombre de champignons ont été décrits comme les Candida spp ou
les Aspergillus spp, cependant la forme la plus fréquente en gravité est liée à
Rhizopus spp. Enfin il a été décrit des vibrio marins (Vibrio vulnificus) comme
ayant une pathogénicité particulièrement importante. Le Tableau III décrit les
proportions de bactéries isolées dans des fasciites nécrosantes cervicales [7]
et les gangrènes de Fournier [8].

Pathologies infectieuses 531
Tableau III
Comparaison de la fréquence d’isolement des différentes bactéries entre les
fasciites cervicales et les gangrènes de Fournier.
Bactérie Fasciites cervicales Gangrène Fournier
Streptocoques 20% 42%
Staphylocoques 7% 27%
E. coli 9% 50%
Enterobacter spp 2% 27%
P. aeruginosa 9% 26%
Proteus spp 4% 23%
Klebsiella spp 4% 16%
Bacteroides spp 44% 47%
Peptostreptococcus 49% 34%
Clostridium spp 7% 12%
6. EXAMENS COMPLÉMENTAIRES
6.1. BIOLOGIQUES
Les examens biologiques standards sont peu contributifs en dehors d’une
hyperleucocytose ou d’une leucopénie, signe de gravité. Ils n’ont d’intérêt
que pour évaluer le retentissement général du sepsis grave sur les différents
organes : équilibre acide base, fonction rénale, état d’hydratation, fonction
hépatique, coagulation, oxygénation… Par contre, il faut absolument pratiquer
des hémocultures qui sont positives dans plus d’un tiers des cas. Dans tous les
cas, des prélèvements microbiologiques peropératoires devront être effectués.
Ils doivent être apportés rapidement au laboratoire de microbiologie dans des
milieux spéciaux afin d’être ensemencés le plus vite possible sur des milieux
sélectifs.
6.2. RADIOLOGIQUES
Les radiographies standard sont souvent plus sensibles que l’examen clinique
pour détecter du gaz dans les parties molles [9, 10]. Mais clairement, elles ne
sont plus utilisées dans le diagnostic des fasciites nécrosantes. L’échographie
pourrait avoir un intérêt dans les gangrènes de Fournier [11], mais les examens
de référence sont maintenant le scanner spiralé et l’IRM. Ils permettent de voir
un épaississement des fascias, une hétérogénéité de la graisse, la présence de
gaz [10, 12]. Ces examens permettent aussi un bilan d’extension des lésions qui
est bien corrélé à la chirurgie [12].
 6
6
 7
7
 8
8
1
/
8
100%