Les applications santé : quelle réglementation pour quelle

39
VIE JURIDIQUE DU SAMEDI 25 AVRIL AU VENDREDI 1ER MAI 2015
VIE JURIDIQUE
Comme l’a récemment souligné
le Cnom, plus de quatre méde-
cins sur cinq estiment que « la
santé connectée est une oppor-
tunité pour la qualité de soins »
et 91 % jugent qu’elle est « une
opportunité pour améliorer la
prévention » des maladies chez
les patients(1).
La transformation numérique
devrait en eet permettre un déve-
loppement considérable de la méde-
cine personnalisée et préventive,
avec un profond bouleversement
du système de santé en vue notam-
ment d’une médecine potentielle-
ment plus performante : confron-
tation à distance des diagnostics ;
facilitation de la circulation de l’infor-
mation médicale (échange de sons
et d’images, traitement numérique
en vue d’un diagnostic ou d’un soin,
etc.) ; plus grande précocité du dia-
gnostic et, en conséquence, des
traitements ; traitements et gestes
chirurgicaux (notamment les tech-
nologies de réalité augmentée) plus
précis, ecaces et mieux ciblés.
Si cette transformation numérique
est sans doute l’une des plus specta-
culaires c’est parce qu’elle introduit
un media entre le professionnel et
l’acte médical délivré au patient. Elle
ouvre ainsi vers l’extérieur une rela-
tion profondément marquée par le
rapport direct et immédiat au corps
malade. Cette irruption de l’intermé-
diaire, technique ou communication-
nelle, bouleverse en conséquence la
façon de concevoir les diérentes
exigences juridiques.
C’est spécialement le cas pour les
applications santé dont la multiplica-
tion exponentielle (on en trouverait
déjà plus de 100 000 !) représente
un enjeu décisif de régulation. Ces
applications sont à la fois la traduc-
tion d’un phénomène caractéris-
tique de l’économie numérique et
un instrument de santé à nalité plus
ou moins médicale. Elles rendent
encore plus prégnante la probléma-
tique du statut des produits-fron-
tières entre la santé et le bien-être.
Mais elles posent aussi de nouvelles
questions liées à la société de l’infor-
mation, notamment celle de la sécu-
rité et de la circulation des données.
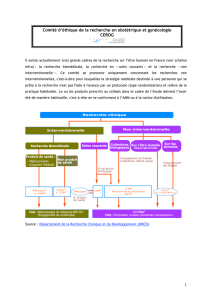
1. LE STATUT FRONTIÈRE :
APPLICATION BIEN-ÊTRE /
DISPOSITIF SANTÉ MOBILE
1.1. Les dicultés de qualication
Les applications désignées comme
« de santé » par les plateformes
(AppleStore, Google, etc.) n’ont
en réalité pas de régime juridique
propre. Elles peuvent dans certains
cas être de véritables dispositifs
médicaux soumis à ce titre à une
exigence de certication de confor-
mité (marquage CE) et au contrôle
de l’ANSM ou au contraire ne rele-
ver que d’applications de loisir non
réglementées.
Dans certains cas, le marquage CE
et le statut de dispositif médical
peuvent être utilisés à des ns exclu-
sivement marketing, ce qui détourne
la réglementation de sa nalité. Dans
d’autres cas, l’absence de marquage
CE, pour une nalité véritablement
médicale, empêche un contrôle
adéquat. S’ajoute enn toute la
diculté de qualication pour les
produits-frontières qui génère une
forte insécurité juridique. Les auto-
rités européennes savent d’ailleurs
qu’un nombre très important d’ap-
plications ne sont pas conformes à la
réglementation européenne
(2)
.
Une récente étude, commandée par
la CNIL, sur la nalité des applica-
tions de santé, a classé celles-ci du
plus haut risque (celles utilisées par
les professionnels de santé) au plus
bas (celles utilisées directement par
le patient avec un suivi bien-être :
nombre de pas, qualité du som-
meil…). Elle conclut que chaque
catégorie nécessite un niveau de
régulation diérent.
L’utilisation des dispositifs
de santé mobile (appli-
cations, objets connec-
tés) comporte plusieurs
risques sur la qualité de
l’information fournie, la
pertinence du diagnostic,
l’ecacité des conseils
prodigués et sur la sécurité
qui entoure la collecte, le
traitement et l’éventuelle
exploitation ou ré-exploi-
tation des données à
caractère personnel des
utilisateurs, l’impact sur le
secret médical…
L’application bien-être
quant à elle devrait dis-
poser d’un régime plus
souple mais sous réserve
de précautions. En eet,
l’interprétation des résul-
tats par l’utilisateur et
l’absence de médiation du
médecin comportent de
nombreux risques du moins grave,
le mauvais aiguillage, au plus grave,
l’auto-médicamentation erronée.
La variété des problématiques, voire
des antagonismes dans certains cas,
pourrait ainsi conduire à une recom-
position de l’environnement régle-
mentaire.
1.2. Quel avenir pour la réglementa-
tion : l’hypothèse d’une certication
a priori
Aux États-Unis, la Food and Drug
Administration (FDA) a émis une
recommandation le 25 septembre
2013 (mis à jour le 9 février dernier)
précisant qu’elle serait en charge
du contrôle des applications de
m-santé
(3)
.
En France, l’idée d’un label voire
d’une certication, permettant une
régulation des objets et applications
connectés et du phénomène du
quantied self commence à faire son
chemin.
La solution proposée par le Conseil
national du numérique serait de
mettre en place un guichet unique
LES APPLICATIONS SANTÉ : QUELLE
RÉGLEMENTATION POUR QUELLE RESPONSABILITÉ ?
…
Luc-Marie Augagneur
pour traiter les demandes de catégo-
risation (dispositif médical, applica-
tion bien-être ou autre)
(4)
.
Cette instance viserait à assurer que
le dispositif commercialisé respecte
la réglementation particulière à ce
type de dispositif en s’appuyant
sur les compétences des autorités
existantes ; ministère de la Santé
ou consortium regroupant l’ASIP
(Agence des systèmes d’informa-
tions partagées de santé), l’ANSM
(Agence Nationale de Sécurité du
Médicament), la HAS (Haute auto-
rité de santé) et la CNIL. Ce « guichet
unique » aurait vocation à permettre
au fabricant de déclarer le dispositif
commercialisé, si celui-ci collecte des
données personnelles de bien-être,
voire de santé, alors même que ce
dernier n’analyse pas les données
ainsi collectées.
Il serait alors utile que les critères
de qualication des dispositifs de
m-Santé soient harmonisés entre les
autorités et guichets des diérents
États membres.

40
Vie juridique
DU SAMEDI 25 AVRIL AU VENDREDI 1ER MAI 2015 VIE JURIDIQUE
2. LA RESPONSABILITÉ
INDUITE PAR LES
APPLICATIONS DE SANTÉ
2.1. La gestion de données sensibles
La collecte, le partage et l’utilisation
des données personnelles et non
personnelles de santé posent avec
acuité la question du cadre juridique
à mettre en place, an de permettre
à la fois l’innovation et la recherche
dans un souci d’intérêt général, et le
respect le plus strict de la vie privée
et des droits individuels.
Une récente étude montre d’ailleurs
que si une grande partie du public
se déclare intéressée par l’utilisation
d’objets connectés en matière de
santé, 70 % manifeste sa préoccupa-
tion à l’égard de ses données
(5)
.
À cet égard, ainsi de nombreuses
questions déterminent le régime
applicable. Elles ont principalement
trait tant à la nature et à la quali-
cation des données personnelles
qu’aux modalités d’information des
utilisateurs et de leur consentement.
Mais l’exploitation de ces données
et la possibilité de rendre ano-
nymes certaines d’entre-elles dans
la mesure où elles peuvent s’avérer
utiles pour la prévention santé à
l’échelon national (cas d’épidémie
de virus par exemple) peuvent dans
certains cas, constituer un compro-
mis entre des exigences contraires.
Pour le quantied self, il faut noter
que les données sont produites par
les utilisateurs. Pourtant, même si
ces données touchent à l’intimité, les
utilisateurs ont une large tendance à
les partager.
La CNIL s’inquiète ainsi de la sécuri-
sation et de l’utilisation des données
par les sociétés qui les collectent
(6)
.
Le rapport indique que les utilisa-
teurs ont l’impression d’avoir un
rapport direct avec ces données,
« puisqu’ils en sont à l’origine », alors
que les entreprises pourraient les
céder, ou les utiliser à des ns non
connues par les utilisateurs
(7)
.
La CNIL s’inquiète enn de la fron-
tière ténue entre le bien-être et la
santé. En eet, les données de santé
sont considérées comme sensibles
et font l’objet d’une réglementation
renforcée
(8)
.
Comme il décloisonne le rapport
entre publicité et information, le
numérique recongure les péri-
mètres traditionnels de la santé.
…
2.2. Nouveaux risques, nouvelles
responsabilités ?
Enn de nouveaux risques surgissent
avec ces applications entraînant bien
évidemment l’épineuse question de
la responsabilité.
En matière de sûreté, les capteurs
à partir desquels fonctionnent les
applications santé ont un degré de
précision très variable, notamment
en fonction de la nalité recher-
chée
(9)
.
La abilité de la technologie retenue
est donc déterminante du risque
selon l’usage qui en est fait. Par
ailleurs, s’il se produit une erreur
d’algorithme dans une application
de suivi de grossesse par exemple,
la recherche de la responsabilité se
trouve largement complexiée.
L’algorithmisation du monde
conduit à repenser tout le régime
de la responsabilité civile sur lequel
repose notre régulation du risque
et notre système de réparation des
dommages.
Dans notre droit actuel, la responsa-
bilité est l’issue d’une triple démons-
tration : une faute, un dommage et
un lien de causalité entre eux.
La faute suppose une décision
consciente ou une négligence, en
tout cas un fait de l’homme. Mais
l’algorithme constitue une aide à la
décision, notamment par la modéli-
sation prédictive issue des données.
Il faut donc prendre en compte cette
interaction décisionnelle pour appré-
hender la responsabilité et la répar-
tir entre l’usager et celui qui devrait
éventuellement supporter le risque
porté par l’algorithme qui n’est rien
d’autre qu’un robot.
De même, la question du lien de
causalité se trouve bouleversée par
le Big Data et l’algorithmisation. La
prolifération des données et la puis-
sance croissante des algorithmes
permettent d’établir certains types
de corrélations sans que nous
soyons capables d’en expliquer la
causalité scientique. Si le modèle
déductif s’imposait, c’est tout le
régime de responsabilité qui change-
rait d’ère. Or, le domaine des appli-
cations santé constitue le terrain
le plus propice pour que cet enjeu
s’exprime.
En matière de sécurité, de nom-
breuses applications sont piratables
jusqu’à 90 mètres de distance comme
c’est le cas avec les pacemakers.
Notre droit voit progressivement
émerger, dans le contexte numé-
rique, à la fois une exigence grandis-
sante de devoir de sécurité informa-
tique, mais aussi une multiplication
de cybercriminalité.
Une faille de sécurité peut dans cer-
tains cas engendrer la responsabilité
pénale du gestionnaire du système.
Dans d’autres cas, elle peut res-
treindre très fortement son droit à
réparation en cas de cyber-attaque.
La sécurité constitue donc un enjeu
fondamental pour les applications
de santé.
L’ensemble de ces considérations
(1)http://www.latribune.fr/technos-medias/20150119tribf8387c82b/objets-connectes-les-
medecins-partages-entre-interet-et-meance.html
(2)H. Guillaud, Les applications de santé en question http://internetactu.blog.lemonde.
fr/2015/03/07/les-applications-de-sante-en-questions/
(3)http://www.fda.gov/downloads/MedicalDevices/DeviceRegulationandGuidance/Gui-
danceDocuments/UCM263366.pdf
(4)https://contribuez.cnnumerique.fr/sites/default/files/media/synthese_pour_site_-_
sante_numerique_.pdf
(5)Activité physique et prévention : des secteurs porteurs sur le marché des objets connec-
tés, le Quotidien du Médecin, 13/03/205
(6)http://www.cnil.fr/les-themes/sante/che-pratique/article/donnees-de-sante-un-impera-
tif-la-securite/
(7)http://www.cnil.fr/leadmin/documents/La_CNIL/publications/DEIP/CNIL_CAHIERS_IP2_
WEB.pdf
(8)http://www.cnil.fr/linstitution/actualite/article/article/quantied-self-m-sante-le-corps-
est-il-un-nouvel-objet-connecte/
(9)H. Guillaud, Les applications de santé en question, http://internetactu.blog.lemonde.
fr/2015/03/07/les-applications-de-sante-en-questions
(10)La Mort de la mort, comment la technomédecine va bouleverser l’humanité ? (Editions
JC Lattès) de Laurent Alexandre cité dans l’article de P. Cappelli, « Santé le grand vertige
numérique » - EcoFutur Libération 15 juin 2014.
Nicolas Martin-Teillard
fait apparaître un besoin
de régulation nouveau, ne
serait-ce que pour assurer
un niveau de sécurité juri-
dique satisfaisant.
Pourtant, dans le même
temps, nous assistons à un
mouvement de privatisation
des règles de fonctionne-
ment des écosystèmes. Les
superpuissances d’Internet,
les Gafa tendent en eet à
vouloir jouer les premiers
rôles en matière de santé
connectée.
Pour le docteur Laurent
Alexandre, tout repose sur
l’idéologie transhumaniste.
Le souhait de ces géants
du web serait d’imposer
le phénomène des NBIC
(nanotechnologies, biotech-
nologies, informatique et
sciences cognitives) malgré
les atteintes à la vie privée
ou la mise en péril de la condentia-
lité des données.
Selon lui, « les «Gafa»(Google, Apple,
Facebook, Amazon) vont avoir le
monopole du contrôle de la m-santé
pour les vingt ans à venir »
(10)
. L’enjeu
n’est pas seulement celui de la régu-
lation technique mais aussi celui du
cadre concurrentiel.
Luc-Marie Augagneur,
avocat à la cour, Associé,
Département droit économique
Nicolas Martin-Teillard,
avocat à la cour, Département
propriété intellectuelle
Lamy & Associés (Lyon / Paris)
1
/
2
100%