Fractures de la patella – Principes techniques, biomécaniques et

Fractures de la patella –
Principes techniques, biomécaniques
et particularités des ostéosynthèses
P. Hoffmeyer
La patella est la pièce squelettique qui permet la transmission des forces du
quadriceps au tibia. Elle assure, d’une part, le relais de l’action d’extension
du quadriceps et, d’autre part, un rôle de protection des éléments articulaires
fémoro-tibiaux. Les fractures de la patella constituent 1 % de toutes les frac-
tures. Elles sont de deux types principaux : celles qui entraînent une dys-
fonction de l’appareil extenseur et celles qui laissent intact cet appareil.
Typologie du patient
L’âge moyen se situe entre 40 et 50 ans, avec deux fois plus d’hommes que
de femmes.
Anatomie chirurgicale
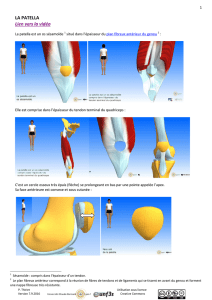
La patella, os sous-cutané, a-t-on coutume de dire, est le sésamoïde du tendon
quadricipital. Parfois des anomalies d’ossification amènent à un centre d’os-
sification supéro-latéral qui donne naissance à une patella bipartita. Le dia-
gnostic différentiel avec une fracture « fraîche », n’est pas toujours évident et
parfois le recours à des techniques sophistiquées telles que l’IRM ou la scin-
tigraphie au technétium, est nécessaire pour départager les opinions.
En extension, seule la partie inférieure du cartilage patellaire est au contact
avec le fémur. Lors de la flexion, progressivement toute la surface patellaire
se met au contact avec la région intercondylaire. Selon Rockwood, le carti-
lage patellaire est séparé en faces latérale et médiale par une crête centrale.
Chaque face a trois facettes : supérieure, moyenne et inférieure. La septième
facette est une mince bande longitudinale médiale.
Le tendon quadricipital, en plus de ses attaches supérieures et latérales, passe
par-dessus la patella en une mince bande pour rejoindre le ligament patel-
laire. Les rétinaculums patellaires ont, du côté latéral des fibres en continuité
avec le fascia lata qui s’insère sur le tubercule infracondylaire de Gerdy au

tibia. Cela explique la capacité de certains sujets à faire une extension active
quoique faible malgré une fracture transverse de la patella.
La vascularisation patellaire provient des artères géniculées supérieures,
médiales et inférieures. Une partie importante de la vascularisation vient du
pôle inférieur, notamment au travers du corps adipeux infrapatellaire.
Tableau clinique
Les fractures non déplacées peuvent ne présenter que peu de signes cliniques,
essentiellement la douleur à la palpation et à la mobilisation du genou. Pour
juger de l’intégrité de l’appareil extenseur, une ponction-aspiration accompa-
gnée d’une infiltration d’un agent anesthésique local peut être d’un grand
secours. Parfois une bursite prépatellaire hémorragique provenant soit d’un
choc direct, soit de l’hémarthrose fuyant au travers du trait fracturaire peut
être sous tension et nécessiter un geste de ponction-évacuation rapide, voire
une révision chirurgicale urgente pour éviter l’apparition d’une nécrose
cutanée. Bien entendu, on en profitera pour réaliser l’ostéosynthèse qui s’im-
pose.
Mécanisme fracturaire
Des forces directes ou indirectes peuvent être mises en cause :
– une contraction violente du quadriceps est susceptible d’entraîner une
fracture patellaire et une chute consécutive. Dans ce cas, la comminution sera
réduite ;
– le contact brutal avec le tableau de bord ou une chute sur le genou fléchi
peut fracturer la patella ;
– une dermabrasion accompagne souvent cette lésion. Elle peut aussi être
ouverte, ce qui se conçoit par la position sous-cutanée de la patella. La sépa-
ration des fragments témoigne de la contraction violente concomitante du qua-
driceps qui déchire les rétinaculums tandis que la comminution rend compte
de la violence du choc direct.
Lésions associées
Il faut veiller à faire un examen précis de la hanche, une luxation ou une frac-
ture du col fémoral ou de l’acétabulum sont possibles surtout dans les lésions
dites de « tableau de bord ». Il faudra aussi examiner soigneusement le genou
à la recherche des fractures chondrales et surtout des lésions ligamentaires
parmi lesquelles, la rupture du ligament croisé postérieur.
248 Fractures du genou

Traitement
Il est conditionné par le type de fracture (tableau I)
Fractures de la patella 249
Selon le déplacement Selon la position Selon l’aspect
Non déplacée Verticale Stellaire
Déplacée Transverse en biscuit
Comminutive (aplatissement ou tassement d’un
fragment)
Polaire Fracture sur PTG
Ostéochondrale
Tableau I – Types de fracture de la patella – Classification. Les différents éléments peuvent se
combiner entre eux.
Conservateur
Ce traitement s’applique aux fractures en général verticales ou non déplacées,
qui ne menacent pas l’intégrité de l’appareil extenseur. On les estime à moins
de 20 % des lésions. On peut accepter selon les auteurs (Böhler, Boström)
une séparation de 3 mm et une marche d’escalier n’excédant pas 2 mm.
Il s’agit le plus souvent d’une immobilisation du genou en extension dans
une attelle pendant 4 ou 6 semaines. Selon que l’on est un tenant de Böhler,
Broström et Smillie, on autorise une charge complète, genou en extension
avec deux cannes, ou si, au contraire, on est plus prudent, on recommande
l’attitude de DePalma qui préconise un appui partiel. Les contractions iso-
métriques en attelle sont encouragées précocement. On débutera ensuite une
rééducation de mobilisation et de récupération de la force.
Chirurgical
Dans le cas d’une prise en charge chirurgicale, celle-ci s’appliquera :
– d’une part, aux fractures déplacées et dont le déplacement intra-articu-
laire est supérieur à 2 mm ou la séparation supérieur à 3 mm ;
– d’autre part, à celles qui entraînent une perte de l’intégrité de l’appareil
extenseur.
La voie d’abord est faite par une incision longitudinale rectiligne, soit
centrée sur la patella, soit parapatellaire. Il s’agit d’éviter les incisions trans-
verses qui compromettraient l’avenir.
Trois situations sont possibles : ostéosynthèse, patellectomie partielle, patel-
lectomie totale. L’ostéosynthèse est en général possible lorsque la comminu-
tion ne dépasse pas huit fragments. Deux cas de figure se présentent alors :
les fractures médio-patellaires et les fractures polaires.

Fractures médio-patellaires, transverses, stellaires, comminutives
Elles représentent entre 50 et 80 % des fractures de la patella. L’ostéosynthèse,
sera confiée à une combinaison de broches de Kirschner ou de vis, éventuel-
lement canulées 3,5 mm, et de cerclages (1,25 ou 1,5 mm). Après nettoyage
des fragments, les surfaces cartilagineuses de la patella et de la trochlée fémo-
rale seront explorées à la recherche de fractures ostéochondrales ou de corps
libres. La stabilité du genou sera vérifiée et notamment l’intégrité du ligament
croisé postérieur. Pour les fractures comminutives, il peut être avantageux de
procéder par étapes :
– reconstitution de deux fragments principaux, proximal et distal. Pour
chacun d’entre eux, les fragments ont été réduits et maintenu entre eux par
des broches de Kirschner ;
– réduction des fragments principaux. Ils seront solidarisés par 4 broches
de Kirschner, deux posées de proximal en distal et réciproquement. Ceci
permet de régler au mieux la longueur de ces broches pour qu’elles ne dépas-
sent pas excessivement dans les structures tendineuses du tendon quadrici-
pital et du ligament patellaire et ne soient source de gêne pour le patient;
– un cerclage en 8 est ensuite posé qui passe sous les broches aux deux
pôles et se croise sur l’avant de la patella. Il fera office de hauban ;
– enfin, un cerclage peut être mis en place tout autour de la patella pour
assurer une stabilité aux fragments périphériques. Il a pour fonction de « ras-
sembler le troupeau ».
La réduction anatomique se teste au doigt au niveau de face articulaire de
la patella. Des radiographies sont réalisées en salle d’opération de face et de
profil. Dans certaines circonstances, on peut s’adjoindre un cliché axial genou
fléchi à 45°. Les rétinaculums sont soigneusement reconstruits et suturés.
Plus récemment, une variante surtout utilisée dans les fractures transverses
non comminutives propose l’utilisation de deux vis 4 mm canulées spongieuses
à filetage partiel qui réunissent les deux fragments et au travers desquelles on
passera un cerclage en 8 antérieur comme décrit précédemment. Ce montage
est surtout réservé aux fractures de patella sur os non porotique, chez le jeune.
Fractures polaires
La règle première est de ne jamais exciser les fragments osseux aussi petits
paraissent-ils. En effet ceux-ci ont un lit et il est relativement facile de les y
replacer. Leur ablation enlève un repère anatomique fondamental pour l’opé-
rateur qui ne saura plus où fixer le ligament patellaire. Il risque d’être mis en
position trop antérieure ou trop postérieure sur la patella, ce qui la fera bas-
culer dans sa course en flexion et en extension. Là aussi, les fragments sont
fixés par broches et cerclages-haubanages ou par des fils non résorbables insérés
en transpatellaire. On discutera ensuite de l’application d’un cerclage d’abais-
sement. La tension de celui-ci sera réglée genou fléchi à 45°. On passe un
cerclage en « O », qui part de la base de la patella et qui s’appuie sur une vis
corticale 4,5 mm de longueur appropriée mise en place juste en-dessous de
la tubérosité tibiale. Il faut être très attentif au fait que ces cerclages d’abaisse-
250 Fractures du genou

ment sont susceptibles d’entraîner des patellas basses dans les suites. On ne les uti-
lisera avec parcimonie, que dans les cas où aucune autre solution n’est satis-
faisante. Il ne faut, sous aucun prétexte, les laisser en place plus de 4 à 6
semaines.
Fractures en « biscuit »
Lors de certaines fractures de la patella plutôt sur os porotique, un ou plu-
sieurs fragments peuvent se tasser et s’aplatir sous la violence du traumatisme.
On notera une incongruence articulaire sous la forme d’une importante
marche d’escalier même si, par ailleurs, la réduction paraît correcte. Il faudra
relever la surface articulaire impactée ou tassée et éventuellement la soutenir
avec un petit greffon ou un substitut osseux. Le fragment, dont la hauteur
est ainsi rétablie, sera remis en place et la fracture ostéosynthésée comme décrit
plus haut.
Fractures ouvertes
Il faut procéder à un parage soigneux de la plaie cutanée, une excision par-
tielle de la bourse et des tissus contaminés est nécessaire. On peut être amené
à laisser la plaie ouverte et procéder à une fermeture en deux temps. C’est à
ce moment-là que l’on fera l’ostéosynthèse. Il s’agit d’une situation rare. Le
plus souvent on peut fermer après l’ostéosynthèse. Une couverture antibio-
tique prophylactique appropriée est indispensable dans ce cas.
Fracture de patella sur prothèse totale de genou (PTG)
La fracture de patella sur une prothèse totale de genou représente la fracture
périprothétique la plus fréquente. Approximativement 1 % des PTG présen-
tent cette complication. Soixante-quinze pour cent de ces fractures sont de
type verticale et ne créent pas d’interruption de l’appareil extenseur. Les cir-
constances d’apparition de ces fractures sont multiples :
– per-opératoires au cours d’une opération primaire ou de révision ;
– au décours d’une PTG ;
– causées par une fracture de fatigue, sur contraction trop forte du qua-
driceps, lors d’un rattrapage de chute par exemple ;
– un traumatisme ;
– une nécrose aseptique ;
– le plus souvent une combinaison de ces éléments.
Les fractures per-opératoires sont peu fréquentes et souvent liées à des
erreurs techniques. Vouloir resurfacer une patella de moins de 10 à 15 mm
d’épaisseur prédispose à une fracture. Dans la règle, il faut éviter de resur-
facer la patella lors d’une reprise.
Certaines fractures après PTG ne sont pas associées à un traumatisme. Les
causes peuvent être imputées parfois au patient : ostéoporose, polyarthrite,
sexe masculin, niveau d’activité trop élevé, trop belle mobilité. Souvent l’im-
plant est en cause : dessin de l’implant, quille centrale, implant non cimenté,
Fractures de la patella 251
 6
6
 7
7
1
/
7
100%







![LA PATELLA [ROTULE] C`est l`os qui s`articule avec la trochlée](http://s1.studylibfr.com/store/data/001184469_1-56c1a4731b9b987bd774092041048197-300x300.png)
