La prescription inappropriée de médicaments chez la personne

Af 275-2004 ©2004 Successful Aging SA
Les complications iatrogéniques sont monnaie courante en
gériatrie, les deux principales causes susceptibles d’être
corrigées étant les prescriptions inappropriées et les effets
indésirables des médicaments. Des études d’observation
réalisées en Grande Bretagne ont estimé la prévalence des
effets secondaires des substances médicamenteuses à 6,5%.
Leur coût peut être évalué en terme de surmortalité pour le
patient (estimée à 0,15%), d’utilisation des capacités
hospitalières avec une durée médiane d’occupation de lit de 8
journées (soit 4% des capacités des hôpitaux) ainsi qu’en
termes financiers avec une dépense annuelle estimée pour le
système de santé à 847 millions d’euros.
Compte tenu de leur susceptibilité aux effets secondaires
des médicaments en raison des différences
pharmacodynamiques et pharmacocinétiques ainsi que de la
polypathologie fréquente, les dangers des prescriptions
inappropriées chez les sujets âgés ont été bien identifiés par
les gériatres. En raison d’altérations homéostatiques, les
effets indésirables sont plus fréquents et plus sévères chez ces
patients que chez les sujets plus jeunes.
L’enseignement de la gérontopharmacologie est un moyen
de diffusion des mises en garde lors de la prescription chez
les seniors. La liste de médicaments publiée par Beers
recense par ailleurs ceux qui devraient être évités chez ces
patients. Bien que cette liste ne soit pas de type « evidence-
based », puisque les études randomisées et contrôlées
permettant d’établir l’innocuité ou les dangers des substances
sont rares dans cette population, elle constitue néanmoins une
base de travail raisonnable.
Un groupe d’investigateurs a analysé les prescriptions
d’une très vaste cohorte de patients américains (âge moyen
73,7 ± 6,5 ans) non hospitalisés. L’analyse a porté sur plus de
750 000 sujets provenant des 50 états des Etats-Unis. Les
informations concernant les prescriptions ont été obtenues à
partir d’une base de données informatisée censée contenir
98% d’entre-elles, ce qui laisse envisager une extrapolation
des résultats à l’ensemble de la population. Les informations
ne concernent pas la prise de médicaments hors prescription
ni l’adhésion au traitement, mais reflète bien les habitudes de
prescription des praticiens.
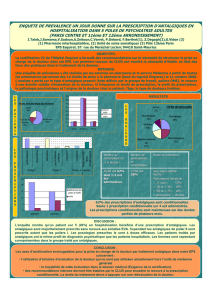
Les résultats montrent clairement que 21% des patients
ont reçu un médicament pouvant être la cause de problèmes
selon la liste établie par Beers et près de 16%, soit 25 550
sujets, se sont vu prescrire 2 de ces substances. Des exemples
type de ces prescriptions inappropriées sont présentés dans le
tableau ci-dessous.
Cette étude d’observation n’est toutefois pas une preuve
de la mise en danger ou d’une relation causale; des analyses
complémentaires seraient nécessaires pour en établir les liens.
L’utilité des bases de données informatisées de prescriptions
apparaît ici, et laisse penser que de telles bases pourraient
permettre d’aider à réduire le nombre d’anomalies. Malgré
l’existence de cette liste de Beers et plusieurs décades
d’éducation par les gériatres, on peut être déçu de constater
que les habitudes de prescription n’aient pas été modifiées de
façon plus importante. Une approche plus didactique faisant
appel aux technologies de l’information serait peut-être
nécessaire. Des essais qui permettraient d’établir des données
basées sur les preuves (« evidence based ») en
gérontopharmacologie seraient de toute évidence les
bienvenus. L’industrie pharmaceutique semble cependant
hésitante dans ce domaine pour diverses raisons plus ou
moins évidentes.
S. Conroy
University of Nottingham, UK
La prescription inappropriée de médicaments chez la
personne âgée ne semble pas exceptionnelle
Curtis LH, Østbye T, Sendersky V, Hutchison S, Dans PE, Wright A, Woosley RL, Schulman KA. Inappropriate
prescribing for elderly americans in a large outpatient population. Arch Intern Med. 2004;164:1621-1625
· Amitriptyline
· Diazépam
· Dicyclomine
· Chlodiazépoxide
· Doxépine
· Cyclobenzaprine
· Hydroxyzine
· Oxybutynine
· Prométhazine
· Indométhacine
Principes actifs de la liste de Beers les plus fréquemment prescrits chez les patients âgés américains
1
/
1
100%