les examens complementaires en cardiologie

IFSI RABELAIS
Module fixe : Cardiologie, 1ère année
1
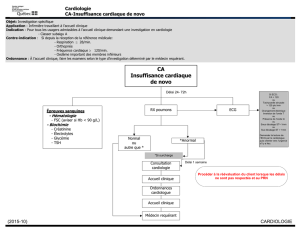
LES EXAMENS COMPLEMENTAIRES EN CARDIOLOGIE
L’examen initial comporte entre autres :
- l’interrogatoire de la personne
- l’examen clinique (l’inspection ; recherche de la tolérance des symptômes et inspection des
téguments et membres inférieurs)
- la palpation
- la prise du pouls et de la pression artérielle aux deux bras
- l’auscultation cardiaque.
Les examens complémentaires sont ceux prescrits et/ou réalisés par le médecin qui apporteront des
informations complémentaires sur l’état de santé de la personne.
A- LES EXPLORATIONS CARDIO-VASCULAIRES :
- L’électrocardiogramme,
- L’épreuve d’effort,
- L’enregistrement E.C.G. de longue durée : le Holter,
- La radiographie thoracique,
- L’échographie et l’échographie trans-oesophagienne,
- L’effet Doppler (ou doppler),
- La phono-mécanographie,
- Les examens isotopiques,
- Les cathétérismes cardiaques droit et gauche,
- Les artériographies ou angiographies : coronarographie, artériographies des membres
inférieurs.
B- LE BILAN BIOLOGIQUE SANGUIN :
- L’hémogramme,
- Le ionogramme sanguin,
- Le bilan lipidique,
- Les tests de coagulation,
- Les enzymes cardiaques ou transaminases,
- Les gaz du sang, la saturation en O2.

IFSI RABELAIS
Module fixe : Cardiologie, 1ère année
2
A- LES EXPLORATIONS CARDIO-VASCULAIRES :
1- L’ ELECTROCARDIOGRAMME
1-1 Rappels :
L e cœur a une activité électrique et est constitué de cellules qui ont une polarité électrique
(elles possèdent une charge électrique).
La dépolarisation = inversion momentanée des charges électriques entre 2 points d’un tissu.
La dépolarisation d’un nerf = passage de l’influx nerveux.
La dépolarisation (par stimulation électrique) d’une fibre musculaire = contraction
Les phénomènes de polarisation – dépolarisation interviennent dans la propagation de l’influx nerveux et dans
la contraction musculaire.
Le nœud sinusal ou nœud de Keith et Flack, situé dans l’oreillette droite, déclenche une impulsion
électrique à l’origine de la contraction cardiaque. Cette impulsion électrique s’étend à travers les fibres
musculaires contractiles des deux oreillettes et gagne le nœud auriculo-ventriculaire où la conduction
est ralentie. Puis, elle atteint le faisceau de His pour se terminer dans les branches du réseau de
Purkinje.
A l’état de repos, les cellules cardiaques sont chargée négativement (à l’intérieur) et positivement en
surface. Ce courant électrique est dû à la répartition ionique de part et d’autre de la membrane. Les
cellules sont dites polarisées.
Quand elles sont stimulées électriquement, elles se dépolarisent (inversion de polarisation : l’extérieur
devient négatif, l’intérieur positif par entrée du sodium qui se trouvait à l’extérieur), elles se chargent
positivement ce qui entraîne la contraction.
Les ondes de dépolarisation et les ondes de repolarisation sont enregistrées par l’ECG.
Quand elles sont complètement dépolarisées, elles retrouvent spontanément leur charge initiale : c’est
la repolarisation (retour à l’état initial), ou phase de réinitialisation, « de récupération ».
1-2 Définition :
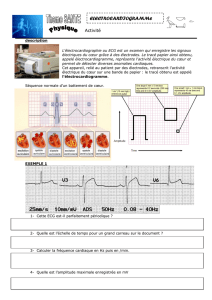
L’ECG un examen qui consiste à enregistrer l’activité électrique du cœur (variations de potentiel), en
continu, sur un papier graphique millimétré(ou visualisation sur un écran).
L’activité électrique est recueillie à la surface des téguments.
Autre définition : Enregistrement des courants d’action produits par l’activité du cœur, en fonction du temps.
La conduction des influx à travers le cœur produit des courants électriques détectés à la surface du corps, qui
sont amplifiés par l’électrocardiographe et inscrit sur une bande papier millimétré.
1-3 But de l’examen :
L’ECG permet d’évaluer les perturbations suivantes (par modification du tracé normal de l’ECG) :
Troubles du rythme (auriculaires, ventriculaires)
Troubles de la conduction (bloc de branche, bloc auriculo-ventriculaire)
Hypertrophies des cavités
Ischémie et infarctus du myocarde
Déséquilibre hydro-électrolytique (hypo ou hyperkaliémie, hypo ou hypercalcémie)
Surcharge médicamenteuse (quinine et digitaline)
Fréquence et rythme cardiaque
Détection des hypertrophies et des régions qui peuvent être lésées, notamment par
un infarctus du myocarde
1-4 Déroulement de l’examen :
L’ECG est un acte technique rapide et simple. Des précautions élémentaires sont à prendre.
Préparation physique et psychique :
Information du patient sur la nature de l’examen et sur ses caractères indolore et court (15 minutes).
Le patient est installé confortablement en décubitus dorsal, bras le long du corps qui ne doivent pas toucher le
cadre du lit.
Le torse est nu. Les parties distales des 4 membres sont dégagées.
Le patient doit être détendu, calme et respirer calmement (autant que possible, sauf situation d’urgence).
La pièce doit être correctement chauffée.
Le patient n’a pas besoin d’être à jeun.

IFSI RABELAIS
Module fixe : Cardiologie, 1ère année
3
Raser si nécessaire le patient velu (niveau de pose des précordiales) en cas d’ECG fréquents prévisibles.
Lors de l’examen, respect de l’immobilité et le fait de ne pas parler à la demande du réalisateur de l’examen
(médecin ou IDE).
Préparation et vérification du matériel.
Appareil en état de marche + papier millimétré suffisant.
Electrodes, alcool + gel, essuie mains ou compresses non stériles, poubelle.
Etiquettes pour identification du patient sur l’ECG ou enregistrement préalable sur l’appareil avec impression
des données sur la feuille ECG.
Eliminer ou diminuer les sources de parasitage (appareils électriques proches, matelas alternating,
mauvaise mise à la terre, tremblement ou contraction musculaire du patient, mauvais contact des électrodes
sur la peau, mauvaise mise à la terre…)
Pose des électrodes :
Les électrodes des membres se présentent sous forme de bracelets fixés aux poignets et aux chevilles.
- rouge marquée RA (Right Arm) pour le poignet droit
- jaune marquée LA (Left Arm) pour le poignet gauche
- verte marquée LF (Left Foot) pour la cheville gauche
- noire marquée RF (Right Foot) pour la cheville droite
Les précordiales sont fixées directement sur la peau du patient. Elles se présentent sous forme de « patch »
autocollant. Autrefois, elles se présentaient sous forme de ventouse.
La position des électrodes précordiales est définie comme suit :
V1 (rouge)
4ème espace intercostal, bord droit du sternum
V2 (jaune)
4ème espace intercostal, bord gauche du sternum
V3 (vert)
A mi-chemin entre V2 et V4
V4 (marron)
5ème espace intercostal gauche, ligne médio-claviculaire (moitié de la clavicule), sous le
mamelon
V5 (noir)
5ème espace gauche, ligne axillaire antérieure, à mi-chemin entre V4 et V6
V6
(violet/bleu)
5ème espace gauche, ligne axillaire moyenne
En pratique, on posera V3, V5 en dernier (repère entre V2 et V4, V4 et V6).
La palpation de la personne permet de repérer les espaces intercostaux, on compte donc les côtes. Le
contact entre la peau et l’électrode est amélioré par l’application d’une pâte conductrice (gel en tube).

IFSI RABELAIS
Module fixe : Cardiologie, 1ère année
4
Mise en route de l’appareil
Vérification du réglage de la vitesse à 25 mm/s.
Edition du tracé, (noter nom, prénom, date de naissance ou étiquette et jour, heure de la réalisation).
Le tracé comporte 2 axes :
- l’axe horizontal détermine un repère de temps (1 mm ou 1 carreau <=> 0,04 s)
1 cm = 0,04 s (vitesse de déroulement du papier = 25 mm/s)
- l’axe vertical est le repère d’amplitude (1 cm <=> 1 mV, 1 millivolt)
L’enregistrement va être étudié sous des angles différents. Plus ces points d’observation ou de dérivation
sont nombreux et plus ils vont se recouper entre eux, plus le portrait électrique de cet activité cardiaque sera
exact.
L’ECG standard est composé de 12 dérivations (D1, D2, D3, aVR, aVL, aVF, V1 à V6) :
Les appareils modernes permettent l’enregistrement dans le même temps de toutes les dérivations souhaitées
sans intervention sur l’appareil.
* Dérivations standards
~> D1, D2, D3 : dérivations standards bipolaires
D1 : bras droit – bras gauche
D2 : bras droit – jambe gauche
D3 : bras gauche – jambe gauche
~> AVR, AVL, AVF : dérivations unipolaires des membres
aVR : bras droit
aVL : bras gauche
aVF : pied gauche
Elles sont enregistrées grâce aux électrodes fixées à l’extrémité des 4 membres.
Les six dérivations se croisent en un point du thorax dans un plan frontal (vertical).
* Dérivations précordiales ou thoraciques unipolaires
Elles sont enregistrées grâce aux électrodes placées sur la face antérieure du thorax.
Chaque paroi du cœur va correspondre à un groupe de dérivation :
V1-V2 => cavités droites du cœur
V3-V4 => septum interventriculaire
V5-V6 => cavités gauches du cœur
Cela permet de connaître la topographie et l’étendue d’une éventuelle zone ischémique.
Ces dérivations vont progressivement de la droite vers la gauche.
En l’absence de problème sur le tracé, qui conduit à réaliser un nouveau tracé (initiative médicale ou
IDE), ôter les électrodes et le gel. Réinstaller la personne si besoin.
Nettoyer les fiches électriques et rangement du matériel.
Transmission écrite (dossier de soin + archivage du tracé) + transmission orale au médecin.
Noter une présence de douleur pendant l’examen sur le graphique.
1-5 Résultats :
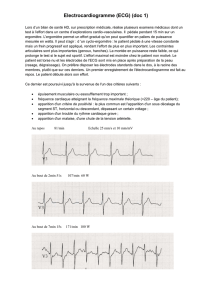
Le tracé normal :
L’ECG d’un patient en rythme sinusal (rythme normal) comporte l’onde P, le complexe QRS et l’onde T.
On note également sur le tracé un segment ST et un intervalle PR.
Ces ondes sont clairement identifiables en dérivation D 2.
(L’onde au niveau de S descend un peu plus vers le bas)

IFSI RABELAIS
Module fixe : Cardiologie, 1ère année
5
Onde P (= 0,04 à 0,11s)
Dépolarisation des oreillettes = contraction des
oreillettes
Complexe QRS (0,04 à 0,10)
Dépolarisation ventriculaire = contraction des
ventricules
Onde T (0,04 à 0,08)
Repolarisation ventriculaire
Segment ST (0,12 à 0,20s)
Temps de pose entre le complexe QRS et l’onde T
Intervalle ou espace PR (0,12 à 0,20)
Conduction auriculo-ventriculaire
Intervalle QT (inf. à 0,38)
Systole ventriculaire
L’onde de repolarisation des oreillettes n’est pas visible car elle est masquée par la dépolarisation
ventriculaire (complexe QRS).
L’état de repos correspond à la ligne horizontale, sur l’électrocardiographe. La dépolarisation correspond à la
déflexion vers le haut, la repolarisation à la déflexion vers le bas.
Anomalies du tracé :
Les anomalies sont constituées par des sus ou sous-décalages, des atténuation ou disparition d’onde, des
modifications des temps normalement attendus, …
Parmi les anomalies majeures, on note :
Infarctus en voie de constitution : sus-décalage du segment ST englobant l’onde T (onde de Pardee)
Onde T négative (inversée) : ischémie (diminution de la perfusion cardiaque)
Bradycardie importante (inf. à 40/min)
Tachycardie importante (sup. à 120/min) voire fibrillation ventriculaire.
Tracé désorganisé, anarchique, onde P et complexe QRS non reconnaissables signent cette fibrillation
ventriculaire (risque majeur d’arrêt cardio-vasculaire).
Il n’appartient pas à l’IDE d’interpréter finement l’ECG. Cependant, elle doit être capable de repérer ces
anomalies et doit les signaler immédiatement au médecin. Tout ECG réalisé est à lire par un médecin.
ONDE DE PARDEE
Tracé ischémie
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%