les examens non sanglant en cardiologie

MODULE CARDIOLOGIE
Les examens non sanglants en cardiologie
Mme DELPLANQUE
21 juin 2005
I) LA RADIOLOGIE DE THORAX
A) Définition
Examen utilisant les rayons X. qui est réalisé pour apprécier l'état pleuro pulmonaires
et le volume des cavités cardiaques
permet de déceler des dilatations des cavités
permet de déceler un œdème pulmonaire ou épanchement liquidien conséquence d'une
pathologie cardiaque (exemple : insuffisance cardiaque)
B) Indications
Toute douleur thoracique
toute dyspnée
toute hyperthermie isolée (foyers pulmonaires et cardiaques)
dans le cadre d'une asthénie
II) L’ELECTROCARDIOGRAMME
A) Définition
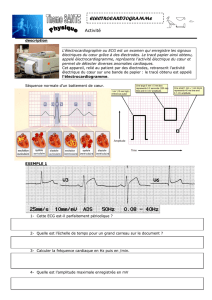
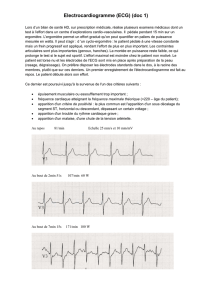
Enregistrement de l'activité électrique du cœur, à l'aide d'électrodes placées à
l'extrémité des quatre membres et sur le thorax
on enregistre la dépolarisation (contraction) des oreillettes, et la repolarisation des
ventricules
sur un papier millimétré à une vitesse constante
B) Indications
Douleur thoracique avec suspicion d'infarctus
troubles du rythme
troubles de la conduction
C) Principe de l'examen
On enregistre les dérivations standard et des dérivations précordiales
standard : D1, D2, D3,AVR, AVL, AVF
précordiales : V1, V2, V3, V4, V5, V6……..V9 parfois

D) Déroulement
1) Vérifier le fonctionnement de l'appareil
Vitesse de déroulement du papier 25mm/s
Etalonnage 1mvolt = 1cm
2) Préparation psychique de la personne
Expliquer l'examen
l'informer sur le déroulement et la durée
favoriser le calme
respirer calmement
rassurer le patient
3) Préparation physique
Torse nu
sans chaussettes ou chaussettes baissées
allongé en décubitus dorsal
ne pas toucher les barres du lit
disposez les électrodes aux chevilles et aux poignées
disposez les électrodes précordiales (pâtes conductrices ou eau)
brancher les fils aux électrodes
noter sur l'ECG : le nom du patient, la date, l'heure, noter s’il y a présence de douleurs,
noter si la personne à un traitement
4) Faire lire et interpréter l'ECG
5) réinstallation du patient
6) nettoyage de l'appareil
III) LES ECHOGRAPHIES CARDIAQUES
A) Échographie cardiaque trans-thoracique (ETT)
1) Définition
Technique non invasive, indolore, utilisant les ultrasons
elle peut être couplée au doppler
2) Indications
Diagnostic d'insuffisance cardiaque (exemple : insuffisance cardiaque gauche présence
d'une dilatation)
diagnostic de valvulopathies

3) Principe
Les ultrasons sont réfléchis sur les parois et retournent sur le capteur
Sonde transducteur connectée à un amplificateur, oscilloscope est un enregistreur
4) Préparation
Informer, expliquer
installer confortablement la personne en décubitus dorsal
préparé du papier pour essuyer le gel
en salle d'examen ou au lit du patient
B) Échographie cardiaque trans-œsophagienne (ETO)
1) Définition
Examen qui utilise les ultrasons par l'intermédiaire d'une sonde placée dans
l'œsophage
visualisation plus précise que l'échographie normale
2) Indications
Diagnostique de la dissection aortique
diagnostique de l'endocardite infectieuse
diagnostique de rupture de valves ou cordage de valves
dysfonctionnements des valves aux prothèses valvulaires
thrombus ou tumeur dans les oreillettes ou ventricules
3) Principe
Un tube (diamètre du petit doigt) ou sonde qui doit être avalée par le patient
4) Déroulement
Préparation psychologique :
o non douloureux, désagréable
o besoin qu'il avale au bon moment
o expliquer l'examen
préparation physique :
o à jeun depuis 4 heures (nausées, vomissements)
o ablation de prothèses dentaires
o propreté de la bouche
o l'installation décubitus dorsale
o un peu relevé
o protection sur la poitrine
o anesthésie laryngée (XYLOCAINE*) spray au gel
o lui dire de respirer calmement et profondément
o introduction de la sonde et demande au patient de déglutir
o possibilité de mettre une canule pour éviter que le patient ne morde la sonde

o c'est la personne est anxieuse possibilités d'une prémédication
o durée de 15 à 20 minutes
5) Surveillance après l'examen
Apparition du réflexe de déglutissions (XYLOCAINE*)
ne pas boire ne pas manger en moyenne 2 heures après l'examen
si prémédication rester allongée 30 minutes à 1 heure après examen
haricot et mouchoir (crachats, nausées, vomissements)
6) Décontaminer et ranger le matériel
Suivre le protocole du service
C) Les autres échographies
1) L'échographie bidimensionnelle
Trans thoracique
2) Échographie couplée au doppler (Écho-doppler)
IV) LES DOPPLERS
A) Définition
L'examen non invasif qui utilise les ultrasons
B) Principe
Les ultrasons traversent les différentes densités et liquides en mouvement et échange
de fréquences, ce qui permet d'analyser les flux sanguins
C) Les différents types
Doppler continue
doppler pulsé
doppler couleur
D) Indications
Dépistage des sténoses
surveillance des gros troncs artériels
anévrisme artériel
surveillance des fistules artério-veineuse
doppler artérielle, veineux

V) LES HOLTERS
A) Le Holter ECG
1) Définition
Enregistrement continuait de l'électrocardiogramme au moins pendant 24 heures en
ambulatoire (au plus proche des conditions de vie normale)
2) Indications
Troubles du rythme
troubles de conduction
évaluation et surveillance des traitements anti arythmiques
3) Principe
Recueil sur une bande magnétique
enregistreur avec Câble et électrodes
dérivations précordiales
4) Préparation
Expliquer l'examen et le déroulement
placer les électrodes et brancher l'appareil
dégraisser la peau, dépiler la personne si besoin
vérifier la fixation
pas de bain ou de douche
demander au patient de noter ses activités de la journée, en indiquant des éventuelles
manifestations cliniques avec l'heure (douleur, palpitations, dyspnée)
B) Le Holter tensionnel (MAPA : mesures ambulatoires de la pression artérielle)
1) Définition
Enregistrement continu de la tension artérielle sur un minimum de 24 heures en
ambulatoire (mesure tous les 15 à 20 minutes)
2) Indications
Diagnostic d'une hypertension artérielle
évaluation d'un traitement antihypertenseur
diagnostic d'une hypotension orthostatique
3) Principe
Brassard au bras du patient
relié à un enregistreur
 6
6
 7
7
1
/
7
100%