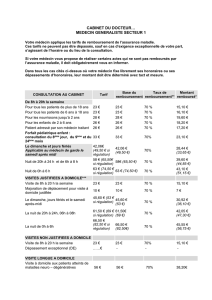
Position fag : Asthme – BPCO

AM du 7 octobre 2008 (MB 15/10/2008)
Position du FAG
Dans le cadre de la bonne prescription des médicaments le FAG a voulu garder une
attitude constructive et responsable
C’est dans cette dynamique que nous avons proposé à la CRM l’année passée une série
de proposition qui nous semblent raisonnables, constructives et responsables.
Nous vous rappelons ci dessous ces propositions
PROPOSITIONS SIMPLIFICATION CHAPITRE 2
Préambule :
Dans un premier temps, nous avions établi une liste non exhaustive de difficultés
rencontrées par les praticiens de terrain à propos de la réglementation concernant le
remboursement des médicaments.
La complexité de la réglementation, le manque d’information, ou pire, la
désinformation par les firmes pharmaceutiques, la lourdeur administrative, les conflits
d’intérêts, la méfiance envers les prescripteurs, « l’échelonnement à l’envers » sont
autant de problèmes auxquels les généralistes sont confrontés.
Cette insécurité juridique ainsi que cette dévalorisation de la fonction du médecin de
famille entraîne la démotivation des généralistes, et la désertification de la
profession.
Il est donc urgent, de leur rendre confiance et de revaloriser leur fonction.
Nos objectifs sont communs :
Qualité des soins
Accessibilité des soins
Équilibre budgétaire

PROPOSITIONS :
1. Simplification de la réglementation
L’élaboration de Recommandations de Bonne Pratique par la Commission de
Remboursement des Médicaments est longue et fastidieuse.
Ces recommandations sont écrites en langage juridique peu accessible aux
médecins.
La lourdeur de la procédure ne permet pas une mise à jour permanente.
Proposition :
Les recommandations doivent être élaborées par la profession.
Elles doivent pouvoir être exprimées clairement en quelques lignes
2. Information des médecins
Pour qu’une information correcte soit possible, il faut qu’elle soit claire, brève
et que les règles ne changent pas perpétuellement.
Proposition :
Envoi une fois par an des critères de remboursement sous un format
« carnet ordonnance », maximum une page par médicament et sous
format électronique
Les anciennes modalités de remboursement sont applicables jusqu’à la
réception de la nouvelle version
De nouvelles modalités ne sont exigibles qu’à cette date
3. Désinformation des firmes
Les délégués médicaux se doivent d’informer correctement les prescripteurs
sur les indications exactes et la réglementation en cours concernant leurs
produits, ils mériteront ainsi le titre d’« informateurs médicaux ».
Propositions :
Obligation d’informer sur les modalités de remboursement
Contrôle accru de l’information délivrée par l’industrie pharmaceutique
et pénalisation de l’incitation à la prescription hors réglementation
4. Lourdeur administrative.
La gestion du dossier médical doit pouvoir être personnalisée (excepté le
DMG qui reprend les éléments essentiels transmissibles du dossier)

Il est impensable que ce dossier médical : « outil de qualité » devienne un outil
de « contrôle » ou de défense, obligeant le médecin à consigner le moindre de
ces gestes, notamment lors de visites à domicile.
Propositions :
Les éléments de preuve à conserver au dossier ne devraient être exigés
que lors de la procédure de monitoring
5. Nombre de conditionnements autorisés
En ce qui concerne le nombre de conditionnements autorisés, il est fastidieux
pour le médecin de comptabiliser le nombre de prescription, d’autant plus qu’il
peut ne pas être le seul prescripteur et que le patient peut l’induire en erreur
en prétextant la perte d’ordonnances. Le nombre de conditionnements
prescrits et délivrés n’est donc contrôlable ni par le prescripteur, ni par le
pharmacien. Seul l’office de tarification ou la mutuelle du patient disposent des
données adéquates permettant le remboursement ou non du médicament
prescrit par le médecin.
Proposition :
Il est souhaitable, dans la mesure où ce contrôle est indispensable, qu’il
ne soit effectué que par le médecin-conseil, seul détenteur de
l’information
6. Responsabilisation du prescripteur
Un traitement initié par un tiers médecin est considéré comme rentrant dans
le cadre de la réglementation, sauf avis contraire.
Proposition :
C’est le médecin qui initie le traitement qui doit s’assurer de la
conformité à la réglementation de remboursement.
7. Méfiance envers les prescripteurs
Les éléments de preuve à conserver au dossier peuvent être considérés
comme un manque de confiance vis-à-vis des généralistes surtout l’exigence
de protocoles originaux.
Proposition :
La mention d’une donnée doit pouvoir suffire.
8. Echelonnement à l’envers
L’obligation de passage par le spécialiste pour le remboursement de certaines
molécules incite le patient à se rendre directement chez le spécialiste pour
obtenir le remboursement du médicament.

De plus, dans les régions peu médicalisées, cela oblige parfois le patient à
parcourir des distances importantes… équité ?
Proposition :
Hormis les cas où un examen spécialisé est indispensable, le recours au
spécialiste pour obtenir le remboursement d’un médicament ne devrait
pas être imposé
9. Conflits d’intérêts
Même si, les recommandations de la CRM sont basées sur des données
scientifiques, elles tiennent compte de données économiques.
Ces considérations, parfaitement défendables sur un plan Santé Publique sont
parfois difficilement acceptables par le médecin généraliste qui se doit d’être
le défenseur de son patient.
Problème de la relation médecin-malade
Problèmes éthiques : choix d’échelle, niveau de risque…
Problème d’actualisation trop lente des recommandations (le
médecin se doit de soigner son patient suivant les données
actuelles de la science.
La prescription de médicaments devrait toujours suivre les Recommandations
de Bonne Pratique.
Les médicaments du chapitre 1 (antibiotiques, antihypertenseurs,…) ne
devraient pas déroger à cette règle.
Nous voulons défendre une culture de l’Evaluation et de l’Amélioration de la
Qualité.
Proposition :
Fusion des chapitres 1 et 2 :
Prescription généralisée suivant les RBPs
Evaluation des pratiques et demande de justification chez les médecins
qui s’écartent trop des normes de prescription usuelles.
Une mise sous monitoring avec obligation de conserver certains
éléments au dossier n’interviendrait que pour les médecins incapables
de se justifier.
La plupart de ces propositions sont restées lettre morte et
mais un nouvel AM est publié le 15/10/2008 et est
d’application depuis le 1 /11.
La méthode utilisée, le timing et la présentation nous donne
l’impression, une fois de plus, que la spécificité de notre
métier est complètement ignorée, voire désavouée et que

seuls des avis qui ne connaissent en rien les réalités du terrain
de la médecine générale ont été pris en compte.
Outre les points que nous avions soulevés lors de notre
courrier antérieur, nous croyons utiles d’insister sur les points
suivants :
1. Il est absolument ANTI-ETHIQUE de couler les
recommandations de bonne pratique en forme de loi.
Elles n’ont pas été conçues pour cela. Le médecin
généraliste n’est pas un robot chargé de suivre des lignes
de conduite.
Ces RBPs sont des outils de référence qui aident le
médecin à prendre une décision médicale en tenant
compte de son expérience et de l’avis du patient.
Nombre de situations individuelles ne sont pas prises en
compte dans les RBPs, en effet celles-ci ne tiennent
pratiquement jamais compte des polypathologies, ni des
patients agés, les patients concernés n’en méritent
pourtant pas moins des soins appropriés.
2. le fait d'imposer un acte technique (en l’occurrence, une
mesure du DEP ou une spirométrie) pour décider d’une
indication thérapeutique en MEDECINE GENERALE est un
non-sens. La position spécifique du généraliste dans le
système de santé implique qu'il puisse prendre des
décisions en fonction de son examen et de la prévalence
des pathologies qu’il est susceptible de rencontrer, sans
qu’il ne lui soit nécessaire de procéder à des examens
complémentaires. Cette gestion du doute demeure une
fonction essentielle du médecin généraliste, elle garantit
par ailleurs l’équilibre financier de tout système de
santé. Ces dispositions légales mettent en péril le
principe même de l’usage efficient des ressources de
santé.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%