Télécharger

MMC Pédiatrie
ALIMENTATION DE L'ENFANT SAIN ET MALADE
Introduction
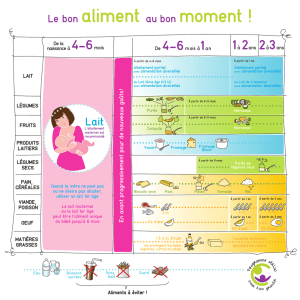
De la naissance à 4 mois, tous les besoins nutritionnels de l'enfant sont couverts par le lait
maternel.
Par contre entre 4 et 6 mois celui-ci ne suffit plus à couvrir les besoins en énergie et en protéines.
Entre la naissance et 4 mois, l'enfant double son poids (3kg : 5 à 7 kg) ce qui nécessite un apport en
énergie.
Le lait
Préparé à partir du lait de vache.
2 catégories : lait 1er âge → 0 à 4 mois
lait 2è âge → 5 à 12 mois
Lait 1er âge enrichi en :
acide linoléique → développement cérébral
minéraux (fer ++) → prévention anémie
vitamines (vit D) → bonne croissance et prévention infection
Lait 2è âge :
moins de protéines, de lipides, de sel
enrichis en minéraux (fer), acide linoléique et en vit (vit D)
S'adaptent à l'alimentation diversifiée.
Préviennent risques de patho rénale, obésité, HTA.
Lait ou préparations spécifiques
Indications
Caractéristiques
Marques
Pallier aux régurgitations du
nourrisson
Épaississant naturel (caroube,
amidon, maïs ou riz) ajouté au
lait
Nidal
Milumel
Guigoz
Faciliter la digestion, prévenir
ballonnements coliques
Ferments lactiques ajoutés au
lait (pour acidifier bifidus actif)
Perlagon
Guigoz transit
Gallia
Réalimenter après une diarrhée
aiguë
Éléments énergétiques ajoutés
au lait
AL 110
Alimenter nourrisson atteint
allergie
Protéines de lait ont été
partiellement hydrolysées
Blédilait HA
Galia HA
Nourrisson atteint d'intolérance
aux protéines de vache
2 types :
* protéines totalement
hydrolysées
* remplacées par protéines
végétales
Alfaré
Prégestimil
Galia soja
Guigoz soja
Nouveau né prématuré ou faible
poids
Éléments nutritionnels
énergétiques ajoutés au lait 1er
âge
Pré aptamil
Pré galia
Pré Nidal
Rations de lait

* Pour calculer on utilise la règle d'Appert : <5mois (+100ml en fonction courbe de poids et
appétit)
Poids de l'enfant en grammes + 250ml (+100ml) = ration de lait / 24h
10
Nombre de repas : 1 à 2 mois = 6 repas / 24h
3 à 4 mois = 5 repas
4 à 5 mois = 4 repas
* > 5mois, la règle d'Appert ne s'applique plus si poids > 6kg
Quantité de lait ne doit pas dépasser 210 ml d'eau + 7 mesurettes rases de lait
( 1 mesurette rase de lait pour 30 ml eau)
Quand alimentation diversifiée après 5 ans, toujours donner au moins 500ml de lait ou équivalent / j
(2 biberons + produits laitiers suffisent).
Diversification alimentaire
Tient compte de la maturation physiologique de l'organisme du bébé.
Vers 4/5 mois, enfant commence à utiliser la partie antérieure de sa langue pour déglutir.
A 5/6 mois, sécrétions des sucs digestifs et pancréatiques deviennent suffisantes → assimilation des
aliments.
7 mois = réflexe de mastication
Étapes
Pas trop précoce (pas avant 5/6 mois) : respect de la maturation physiologique. Éviter une allergie
alimentaire, un déséquilibre nutritionnel et prévenir l'obésité.
aura une progression lente (sur plusieurs mois)
sera arrêtée au moindre trouble
sera tardive chez enfants ayant un terrain allergique (>6mois, >12mois pour les aliments
allergisants : blanc d'œuf, arachide, poisson, fruits exotiques)
0 à 4 mois
6 puis 5 repas
- Période d'alimentation lactée exclusive.
- Lait maternel ou 1er âge = le seul aliment.
4 à 5 mois
5 puis 4 repas
- Périodes alimentation semi diversifiée, 4 mois lait 2è âge, on
peut introduire :
* légumes et fruits cuits (homogénéisés ou mixés)
* farine (sans gluten)
A 6 mois
4 repas
- Période d'alimentation diversifiée : 2 repas midi er soir et 2
repas lactés matin, goûter
- ½ L de lait indispensable
- Dès 6 mois : viande, poisson et autres aliments progressivement
Introduction des fruits
1ers aliments introduits : fruits et légumes homogénéisés
fruits sont riches en fibres et vitamines C et minéraux
élargissent goût de l'enfant, lui font découvrir d'autres couleurs et consistances
Jus de fruits et fruits cuits

plus souvent à base d'agrumes riches en Vit C
acidité favorise le reflux, déconseillé avant 4 mois
10 ml de jus par mois d'âge
Fruits cuits
à partir de 4 mois sous forme homogénéisée ou compote
1 à 2 cuillères au début puis augmentation ration
1ers fruits souvent pomme ou poire
Toujours surveiller tolérance digestive.
Besoins en vitamines
Indispensables :
vit A : protège infections et défend intégrité peau et muqueuses
vit D : permet croissance osseuse et protège du rachitisme
vit C : protège du scorbut
folates et vit B12 : fabrication des globules rouges
Etapes du sevrage
fruits crus > 6/7 mois
1ers légumes : dès 4/5 mois sous forme homogénéisée ou mixée.
Donner au début quelques cuillères à café et augmenter progressivement.
d'abord : carottes pour le transit intestinal puis introduction des autres légumes qui seront peu
salés
Vers 6 mois : soupes ou purées (1/3 PdT + 1/3 carottes + 1/3 légumes verts)
légumes crus : 1 an
farines : 1er âge, 4 à 5 mois sans gluten
2è âge, 6 mois
Début 1cc puis augmentation progressive en fonction âge, appétit, poids (généralement 1 à 2g/ mois
d'âge).
Introduction viande, poisson
indispensables à la fabrication des tissus donc à la croissance
introduits à 6/7 mois au cours d'un seul des 4 repas quotidiens
viandes maigres (bœuf, veau, poulet) : 3x/sem
poisson 2x/sem
œuf 1x/sem
jambon 1x/sem
à partir de 8 mois : aliments moulinés
introduction fruits crus bien mûrs écrasés en les lavant avant utilisation
quand enfant sait mâcher, les couper en morceaux
introduction tapioca, semoule/floraline, biscuits
introduction légumes au repas du soir, complété par compote et laitage (ou biberon)
à partir de 1 an
régime de plus en plus diversifié
passage au lait vache possible
légumes écrasés à la fourchette ou petits morceaux (dentition adaptée)
introduction pain, pâtes, riz et blanc œuf
Cuillère peut être donnée à l'enfant pour qu'il se familiarise avec l'objet.
À partir de 18 mois

introduction lait vache, crudités, légumes à goût fort (salsifis, choux, navets...), légumes secs
de 18 mois à 3 ans
important de conserver 500ml de lait/j ou équivalent
utilisation de la cuillère
à partir de 3 ans alimentation semblable à l'adulte sans protéines le soir (pas avant 7 ans car pas
utiles le soir → risque obésité)
Étapes du sevrage doivent être respectées sinon risque de malnutrition.
ENFANTS MALADES
Affections de la fonction digestive
1) Vomissements
complication déshydratation (perte eau et sel)
dénutrition avec perte poids
traitement : fractionnement et épaississement alimentation
antivomitifs ¼ heure avant repas, pansements gastriques en fin repas
2) Diarrhées, vomissements
supprimer lait et remplacer par solutés de réhydratation orale (SRO)
chez enfant à alimentation diversifiée, fractionner les repas
donner à boire souvent et par petites quantités
Si intolérance gastrique absolue avec impossibilité de faire absorber à l'enfant → risque de
déshydratation → hospitalisation avec pose perf.
3) Diarrhée aiguë
modification brutale du nombre et de l'aspect des selles (fréquentes, abondantes, très molles ou
liquides)
généralement guérison en 5 à 10j
risque majeur : déshydratation
risque potentiel : érythème fessier
supprimer le lait, biberons SRO (pas plus de 6 à 8 heures car amaigrissement)
introduire substituts de lait (pauvres lactose : Diargal). Si bébé < 4mois : lait sans protéines de
lait
Après diversification alimentaire:
hydratation SRO
alimentation pauvre en résidus (riz, maïzena, poisson grillé, gruyère...)
ralentir transit et retenir eau → éviter déshydratation : aliments riches en pectine et tanins (jus
carottes, compote coings, banane...)
réalimentation : fruits, légumes peu fibreux, puis laits et autres laitages
4) Déshydratation
Se caractérise par une perte importante et brutale d'eau et d'électrolytes.
Elle représente une urgence en pédiatrie, exige une prise en charge rapide du fait de la survenue
possible de complications graves neurologiques et rénales.
Signes : perte de poids (diagnostic et évaluation de la gravité) en %.

dépression fontanelle
yeux cernés, enfoncés
présence de pli cutané à l'abdomen, teint pâle et gris
extrémités froides et cyanosées
Conduite à tenir
perte de 8 à 10% : hospitalisation pour réalimentation par voie parentérale et surveillance
hémodynamique et clinique
perte <5% : surveillance à domicile
5) Reflux gastro-œsophagien
cause : trop grande béance du cardia
traitement : position proclive dorsale
épaississement du repas
sur PM : lait anti-régurgitation si épaississement pas suffisant
médicaments favorisant vidange gastrique (Primpéran®), anti acides en cas
d'œsophagite (Inipomp®, Mopral®)
6) Constipation
Traitement diététique et éducatif :
sur PM suppositoires glycérine et laxatifs
huile de paraffine
Eau Hépar de temps en temps
pruneau, jus d'orange
massages abdominaux
1
/
5
100%