Télécharger ceci

Monsieur G. 82 ans est hospitalisé dans le service de gériatrie ou je travaille pour la
prise en charge des conséquences d’une chute mécanique (pneumopathie hypoxémiante
et rhabdomyolyse).
Le patient a pour principaux antécédents une hypertrophie de la prostate, des allergies
multiples, un AVC non séquellaire et une dépression .
Son ordonnance comportait ; KARDEGIC 160 mg ; inexium 40 mg, deroxat 20 mg ,
polaramine 2 mg : 1 cp à tous les repas , atarax : 1 cp le soir , xatral 10 mg lp : cp le
matin , paracetamol 1g : 1cpx4 si douleur , tramadol 50 mg : 1cp si douleur et BI
profenid 100 LP : 1cp le matin et le soir
Il vit à la maison avec sa femme , sans aide. Il est peu autonome pour les gestes de la vie
quotidienne ( sa femme l’aide à faire sa toilette , à l’habiller ).Elle fait également le
ménage, les courses et les repas .
La prise de sang montrait un syndrome inflammatoire et une hyponatrémie à 125.
La première fois que j ai vu mon patient et sa femme c est la détresse de cette dernière
qui m’a marqué .je pensais dans un premier temps qu’elle était inquiète pour son époux
car il était hospitalisé .elle m’a répondu que certes elle était inquiète de cela mais qu’elle
était complètement épuisée., qu’elle n’arrivait plus à faire tous toute seule .Je lui ai
demandé pourquoi elle n’avait pas pris des aides à la maison , elle m ‘a dit que c était
trop cher , qu’ils n’en n’avaient pas les moyens financiers .Mais qu’elle avait de plus en
plus de mal à s’en occuper car il était trop lourd pour elle .Elle m a fait de la peine car on
voyait vraiment qu’elle voulait s ‘occuper de son mari mais qu’elle n y arrivait plus .Je
lui ai parlé des aides sociales qu’on pouvait potentiellement mettre en place et que l
assistante sociale allait venir .
Au moment de faire les prescriptions de mon patient je me suis retrouvée avec une
ordonnance que j ai trouvé assez iatrogène . J ai donc appelle le médecin traitant qui m ‘a
confirmé qu’il prenait un anti histaminique mais sans que des allergies soient
retrouvées , des anti douleurs car il a de l’arthrose et qu’ il avait le deroxat depuis
plusieurs années .
.J’ai donc décidé d’élaguer l’ordonnance en supprimant l inexium , les AINS, le tramadol
.le deroxat m a posé problème à cause de hyponatrémie j ai beaucoup hésité car la
patiente n’avait pas de trouble ionique jusqu’à présent , mais garder une antidépresseur
au long cours ce n’est pas vraiment recommander j’ai donc décidé de l arrêter .. Quand j
ai fait ce petit élagage je me suis posée de multiples questions :ai je bien fait ?J ai
imaginé les pires scenarios dont le suicide de mon patient suite à l arrêt du deroxat .
Le Kardégic m’a aussi posé un problème car son AVC était une notion que le médecin
avait eu son prédécesseur recopié de contre rendu en compte rendu sans que l’on puisse
établir son origine. Jai donc décider de le garder , sans changement de posologie .je
voyais déjà mon patient faire un AVC durant la nuit et qu’on demande qui était le
mauvais médecin ayant arrêté ce médicament ou pire la mort de mon patient suite à une
IDM .
En effet il est beaucoup plus simple de prescrire que de deprescrire . Je me trouvais
seule et un peu perdu en ce début de stage devant mon ordinateur .En maintenant après
deux mois dans stage j’ai appris une chose essentielle : le dé prescription .En effet pour
chaque patient nous faisons un tableau avec leurs maladies , leurs médicaments et on

voit si ils ont le traitement optimal pour chaque maladie et si il y a des médicaments
sans maladie identifiée.
Chez mon patient j ai fait des choix selon mes habitudes ,ce que j’avais appris durant
mes années études mais sans fondement .De plus, je ne me suis pas du tout intéressée
au interactions médicamenteuses ;notion que j allais vite découvrir dans ce stage .
Le sevrage en AINS et tramadol ne m’ont pas posé de problème par contre suite à l arrêt
de l Atarax a été très compliqué .En effet même si j ai expliqué à mon patient la raison de
la dé prescription ce dernier n avait pas l ‘aire convaincu mais a été d ‘accord pour
essayer .je lui au diminué d’un quart de comprimé .Dans les jours qui ont suivi min
patient n ‘a pas présenté de syndrome de sevrage physique mais mentale .Ce dernier se
plaignait sans cesse qu’il n arrivait pas à dormir et qu’il avait besoin de sa dose
complète .J ai cédé et je lui ai re prescrit sa dose habituelle même si je pense que c’est
plus délétère qu’autre chose et sans bénéfice réel .J’ai beaucoup réfléchi sur in échec de
sevrage , je pense qu’ en travaillant à l hôpital de prescrire ce que prescrit le médecin
traitant est très dure .En effet les patients ont plus confiance en leur médecin traitant
qui le connaît depuis plusieurs années que nous qui le connaissons depuis plusieurs
heures en plus ils ont l ‘impression qu’on critique leur médecin traitant et ca les patients
n’aime pas non plus .Je pense donc que seule le médecin traitant peut obtenir une
sevrage grâce à l alliance thérapeutique forte .
Durant l hospitalisation mon patient avait systématiquement des tensions élevées .J ai
donc décidé de lui introduire un traitement hypotenseur : l’amlor .Pourquoi l amlor .Je
ne saurais le dire mais dès qu’un patient qui n’est pas diabétique c’est mon médicament
de première intension .Je ne saurais revenir à l’origine de mon amour pour ce dernier
mais il est profond.
Comme tous patients de gériatrie qui chutent nous avons fait un test hypotension
orthostatique qui c est avéré d’être positive .Le patient avait plusieurs raisons de faire
de l hypotension d’une part à cause de ses médicaments contre la maladie de parkinson
et d’une être du fait de la maladie de parkinson qui entraine en dysautotomie. J’ai donc
prescrit à mon patient des bas de contentions de grade 2, et je lui au prescrit du gutron.
Mais je ne sais pas si il y a autres choses à faire pour les hypotensions orthostatiques
neurogènes.
Durant son séjour, nous avons établis les scores de dépendances avec la grille aggir puis
on a fait une demande APA afin qu’ils aient les ressources afin de payer les aides mises
en place, aide à la toilette et à l habillage 2 fois par jours, aide à faire la ménage 2 heures
2 fois par semaine et une auxiliaire de vie 2 fois par semaine afin de faire les courses et
autres taches domestiques. Les aides ont été mises en place par l’assistante sociale mais
je me suis demandée comment je ferrais une fois dans mon cabinet sans aide car je ne
sais pas de tout comment on obtient APA, ou ASPA.
Je voulais donc faire comme axe
- iatrogénie sur l ordonnance de mon patient en suivant es recommandations start
and stopp( on en a parlé au tutorat et en stage) en prenant en charge le sevrage
des benzodiazépine et hyponatrémie médicamenteuse prescrire
- -traitement hypertension artérielle chez la personne âgée
- aide sociale APA ET ASPA.
I/choix hypertenseur chez les personnes âgées et prise en charge d’une
hypotension orthostatique

1°HTA adulte ;
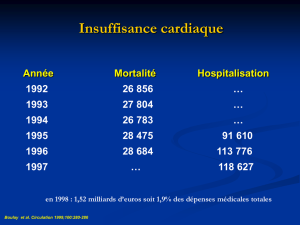
L’ Objectif de pression artérielle systolique chez les plus de 80 ans est inferieur à
150mmHg,sans hypotension orthostatique, en ne pas dépassant pas la prescription de
plus de trois antihypertenseurs
Il existe 5 classes médicamenteuses en France :
-Les diurétiques :
-Les inhibiteurs calciques
-Les inhibiteurs de l enzyme de conversion,
-Les antagonistes de récepteurs de l angiotensine 2
-Beta bloquants
En France : le choix des hypertenseurs se fait en fonction des antécédents des patients
et de ses co morbidités.
Les recommandations qu’avaient émises HAS mais qui ont été suspendu recommander
les diurétiques thiazidiques et les inhibiteurs calciques chez les personnes âgées
Les dernières recommandations françaises datent de 2015 se basent sur une étude
prenant en compte l’efficacité en termes de réduction de la mortalité, de prévention des
événements cérébro et cardiovasculaires, la tolérance, la persistance au
Traitement) et sur le critère d’efficience .Elle a permit de rapporter les différences entre
les différentes classes .Il vaut mieux choisir les IEC, les inhiteurs calciques et les
diurétiques thiazidiques. La non efficience des bêtabloquants en l’absence de
complications cardiovasculaires a été démontrée. En 2013 ils recommandait de
préférence les diurétiques ou les IEC .
Les recommandations européennes ne tranchent pas non plus.
Dans le littérature une méta analyse de 2003 regroupent des articles sur 10 ans a
démontré que les diurétiques sont plus efficaces en terme de mortalité cardiovasculaire
et en terme de mort et mortalité pour une TA similaire.
La société de cardiologie américaines a publié un recommandations sur les personnes
âgées en démontrant qu’ à part les beta bloquant les autres classes médicamenteuses
ont démontré une efficacité sur la réduction des évènements cardio vasculaire..
Cette tendance est confirmé par la revue prescrire pour les patients en générale qui
portent également son choix sur les diurétiques thiazidique avec comme second choix
les IEC chez les patients de tous âgée même chez les plus de 80 ans .Les IEC sont
proposée en en premiers choix pour les patients diabétiques ou à risque de
diabète car les diurétiques thiazidiques ont un risque hyperglycémie . En effet les
IEC sont moins bons que les diurétiques dans la prévention des AVC ; les
inhibiteurs calciques dans celui de la prévention cardiovasculaire

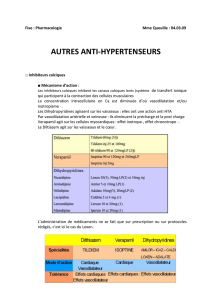
Interaction médicamenteuse :
Diurétique
thiazidique
Beta bloquant
IEC/sartan
lls diminuent la
production de
rénine)
Hyponatremie,
hyperglycemie
hyperuricemie
alcalose
hypochloremique
Desydratation
Douleur
musculaore
crmape
Troible digestif
Cephalée
Insuffisnace
renale
Hypotension
arterielle
insuffisance
cardiaques ,
ralentisseiurs de la
conduction ,
bradycardies ,
hyptension
arterielles
bronchospasme
liées au blocage
beta 2 des muscles
misses
bronchiques
angor en cas de cas
de sevrage subite
exacerbation d’un
syndrome de
raynaud
-CEPHALÉES N
VETIGES
trouble digestif
dont les diarrhées
hypoglycémie
trouble érection
HYPOTENSION
ARTERIELLE
SENSATION
VERTIGINEUSE ,
FAITIGUE ,
CEPHALÉE
PARESTHESIE
TROUBLE
DIGESTIFS
HYPERKALIEMIE,
HYPONATREMIE
INSUFFISNACE
RENALE
ATTEINTE
CUTANÉE PHOTO
SENSIBILITÉ
Toux
hypoglycémie
Crampes
Vasodilatation
périphérique(céphalée
, bouffée de chaleur,
oedeme des chevilles ,
pises de poids
hypotension)
Troubles digestif (
RGO, constipation)
Trouble de ka
conduction , BAV
bradycardie
Accroissement des
gencives
gynécomastie
Insuffisance
renale (ains IEC )
Hyponatremiant
Bradycardie : Anti
arythmique
bradycardisant
(amiodarone,
digoxine,
inhibiteurs
calciques
Hyponatrémie
(diurétique, IRS,
antiépileptique)
Hyperkaliémie
(diurétique
hyperkaliemiant,
Bradycardie (bb
digoxine.)
Inotrope positif (BB
anesthésique locaux)
Torsade de pointe ( FG

Hypokaliémiant
Hypercalcemiant
(lithium, vitamine
D ,calcium,
vitamine A)
Hyperuricémiant
(ivrabradine,
ticagrelor
levodopa
Crampe
Attention
diminution de
d’excrétion rénale
bradycardisant ;
diltiazem,
varamapil), les
anticholenergiques
utilisée dans la
maladie alzeimer
donopezil,
galantamine,
rivastigmine
Hypokaliémies
pouvant entrainer
les torsades de
pointes
Cauchemar ;
benzodiazépine
opioïde,
antiparkinsonien,
antihypertenseur
centraux
sel de potassium,
digoxine
héparine)
Hypoglycémie
(insuline, quinine,
tramadol)
Crampe
(diurétique,
laxatif, corticoïde)
Trouble du gout
(levodopa lithium)
Elimination rénale
diminuée (lithium,
digoxine,
metformine
antipaludéenne anti
histaminique n
macrolide
Accroissement des
gensives anti
épileptiques n
immunodépresseurs
Gynécomastie :
neuroleptique anti
androgène non
stéroïdien inhibiteurs
5 alfa réductase
ATTENSION
SENSIBLE
INDUCTEUR
ENZYMATIUQE
2°hypotension orthostatique
Etiologies :
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%