1 - polys-ENC

Polycopié National des Enseignants de Cardiologie / 2002-2003
1
ISCHEMIE AIGUE DES MEMBRES INFERIEURS
P. LERMUSIAUX - B. CHARBONNIER CHU Trousseau Tours
I - MECANISMES DE L'ISCHEMIE AIGUE
Lorsqu'un vaisseau principal s'obstrue de deux choses l'une : soit ceci se fait de manière progressive
et le réseau collatéral va pouvoir se développer. L'obstruction sera alors plus ou moins
symptomatique, mais rarement aiguë. Soit l'obstruction est brutale, par exemple dans le cas d'un
embol venant du coeur et allant bloquer une artère saine, ou lors de la survenue d'une hémorragie
dans une plaque d'athérome transformant une plaque peu sténosante en une thrombose, avec
formation de thrombus en amont et en aval. En cas d'obstruction brutale, va se développer une
ischémie aiguë. Le siège de l'obstruction va aussi influencer la symptomatologie clinique. Une
obstruction d'une bifurcation artérielle laissera peu de possibilités à la collatéralité de se développer.
Parmi les causes d'ischémies aiguës, on distingue habituellement l'embolie d'origine cardiaque
survenant sur des artères saines et la thrombose de vaisseaux athéromateux. L'analyse est en fait
souvent beaucoup plus complexe, car des embolies peuvent survenir sur des vaisseaux
athéromateux et une thrombose compliquant une sténose athéromateuse peut envoyer des embols en
aval, créant des embolies d'origine artérielle. C'est dire que l'artériographie est le plus souvent d'une
grande aide pour définir la stratégie thérapeutique.
II - CONSEQUENCES DE L'ISCHEMIE
Conséquences locales :
La revascularisation après une phase d'ischémie aboutit à un oedème musculaire. Les muscles de la
jambe sont entourés d'une aponévrose qui ne peut se distendre. C'est dire que si l'oedème est
important, les muscles vont être comprimés et l'ischémie va persister par un effet de garrot.
L'importance de l'oedème est proportionnelle à la durée de l'ischémie et à sa sévérité. Le moyen
d'éviter ce phénomène de garrot est de réaliser une aponévrotomie. Ceci consiste à pratiquer une
incision cutanée jambière interne et externe, puis à inciser les trois loges aponévrotiques. Il est
parfois nécessaire d'y adjoindre des aponévrotomies de cheville et du pied. La cicatrisation de ces
aponévrotomies est très longue et des greffes seront ultérieurement nécessaires. Il est donc
important d'essayer de refermer ou, tout du moins, de rapprocher les berges cutanées dès la phase
d'oedème aigu passé, en général à partir du troisième jour post-opératoire. Lorsque l'ischémie est

Polycopié National des Enseignants de Cardiologie / 2002-2003
2
moins sévère, les aponévrotomies ne sont pas réalisées de principe, mais pourront s'avérer
nécessaires quelques heures plus tard devant une loge antéro-externe tendue et douloureuse.
Conséquences générales :
Lorsque la masse musculaire ischémique est importante et lorsque la revascularisation est tardive, la
lyse des cellules musculaires va libérer la myoglobine qui peut entraîner une tubulopathie rénale
avec anurie. Un lavage de membre en per opératoire et une diurèse forcée vont limiter les
conséquences métaboliques. Le lavage de membre consiste, après avoir clampé l'artère et la veine, à
injecter du sérum physiologique dans l'artère et à le récupérer par une incision réalisée sur la veine.
III - PLAN CHOISI
Le plan habituel d'une question d'internat est de choisir une forme clinique typique, d'envisager des
diagnostics différentiels, de décrire le chapitre traitement sous forme méthodes et indications. En
fait, si le tableau clinique d'ischémie aiguë est stéréotypé, les étiologies sont multiples et le
traitement variable. Il en résulte de nombreuses erreurs de compréhension. Ainsi, tous les malades
se voient traités par sonde de Fogarty, alors que ce type de traitement à des indications spécifiques.
Aussi, nous avons préféré décrire des situations cliniques précises en traitant chacune d'elle sous
forme d'une mini-question.
IV - POINTS IMPORTANTS
A - Les questions que le chirurgien va poser à l'interne de garde
• La gravité de l'ischémie : elle est déterminée par l'examen du membre malade
(sensitivomotrice ou non).
• L'étiologie est évoquée :
a) par l'examen du membre controlatéral (embolie probable si tous les pouls sont perçus,
thrombose athéromateuse ou embolie sur artère pathologique si les pouls distaux sont
absents),
b) par la recherche de troubles du rythme.

Polycopié National des Enseignants de Cardiologie / 2002-2003
3
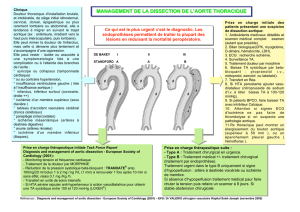
B - Devant un malade souffrant d'une ischémie aiguë des membres inférieurs, le médecin doit
répondre à cinq questions :
1/ faire le diagnostic, ce qui est en règle facile.
2/ déterminer la gravité, ce qui va conditionner l'urgence d'un geste chirurgical.
3/ déterminer la cause, ce qui va conditionner la tactique opératoire.
4/ déterminer le niveau de l'obstruction.
5/ apprécier l'état cardiaque et général du malade.
C - Dans la rédaction d'une question, il faut traiter l'ischémie aiguë et ne pas oublier de
traiter la cause ! ( exemple une valvulopathie emboligène pour éviter la récidive)
D - Questions fréquentes
a) Eléments cliniques en faveur d'une embolie devant une ischémie aiguë :
- absence d'artériopathie controlatérale,
- présence d'une pathologie emboligène (valvulopathie, troubles du rythme),
- sévérité de l'ischémie,
- début très brutal.
b) Eléments cliniques en faveur d'une thrombose athéromateuse :
- présence d'une artériopathie controlatérale,
- antécédents de claudication intermittente,
- existence de facteurs de risque de la maladie athéromateuse,
- amélioration de l'ischémie après introduction de l'Héparine,
- ischémie moins sévère de début plus progressif.

Polycopié National des Enseignants de Cardiologie / 2002-2003
4
QUESTION : ISCHEMIE AIGUË DES MEMBRES INFERIEURS
Faire le diagnostic et apprécier le degré d'urgence est la plupart du temps assez facile. Il faut, par
contre, savoir que le traitement chirurgical d'une ischémie aiguë peut être complexe et nécessite
l'avis d'un chirurgien vasculaire expérimenté. Le risque c'est l'amputation, mais aussi un risque vital
en cas de revascularisation tardive d'une ischémie étendue.
1. Diagnostic
Le diagnostic est facile. C'est la survenue d'une douleur de début brutal, associée à un
refroidissement du membre inférieur. A l'inspection, le membre est pâle et à la palpation, il est
froid. Il n'y a plus de pouls capillaire.
2. Déterminer la gravité
C'est examiner le membre atteint pour rechercher un déficit sensitif et/ou un déficit moteur. En cas
de déficit sensitivo-moteur complet du pied, c'est une véritable course contre la montre pour éviter
une amputation ou des séquelles ultérieures.
3. Déterminer la cause
L'interrogatoire précisera l'existence d'une claudication intermittente, de troubles du rythme
("palpitations"), de facteurs de risque (tabac, diabète, hypertension artérielle, cholestérol). C'est
habituellement l'examen du membre inférieur opposé qui va donner la solution. Si tous les pouls
sont perçus et le malade en arythmie complète, il s'agit probablement d'une embolie. Si les pouls
poplités et distaux ne sont pas perçus, les artères sont athéromateuses et, qu'il s'agisse d'une embolie
sur artères athéromateuses ou d'une thrombose athéromateuse, la stratégie chirurgicale sera
sensiblement la même.
4. Déterminer le niveau
Si le pouls fémoral n'est pas perçu, l'obstacle est en amont (artère iliaque) et/ou sur l'artère fémorale.
Si le pouls fémoral est bien battant, l'obstacle est en aval sur l'axe fémoro-poplité.

Polycopié National des Enseignants de Cardiologie / 2002-2003
5
En résumé, le diagnostic d'ischémie est souvent évident :
• Deux questions pour déterminer la gravité :
« Est-ce que vous sentez lorsqu'on touche votre pied ? »
« Est-ce que vous pouvez bouger vos orteils ? »
• Palper les pouls distaux du membre sain pour savoir si les artères sont saines ou
athéromateuses, ausculter le coeur pour trouver une valvulopathie et apprécier le rythme
cardiaque régulier ou non.
5. Conduite à tenir
Si l'on est au domicile du malade, celui-ci doit être immédiatement transféré dans une unité de
chirurgie vasculaire. Une injection d'Héparine est classiquement préconisée. Cette attitude est
discutable si le délai de transfert vers l'unité de chirurgie est réduit, car ceci empêchera la réalisation
d'une anesthésie loco-régionale.
Dès lors que le malade est hospitalisé, un bilan pré-opératoire ciblé est demandé. L'ECG est
systématique pour déceler les troubles du rythme. L'écho-doppler n'apporte que peu d'éléments
supplémentaires par rapport à l'examen clinique et risque de retarder la prise en charge
thérapeutique.
L'artériographie est un examen essentiel, sauf dans le cas d'une ischémie sensitivo-motrice
complète. Dans ce cas, il n'y a plus de circulation sanguine et le produit de contraste ne circulera
pas non plus.
Dans les autres cas, l'artériographie va permettre :
1) de préciser la cause de l'ischémie :
a) embolie avec l'aspect typique d'arrêt cupuliforme,
b) thrombose avec artères irrégulières, calcifiées. Il s'agit souvent d'une thrombose
complète de l'axe iliaque ou de l'axe fémoro-poplité,
c) embolie sur artères pathologiques,
d) causes plus rares.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%