Apnées du sommeil et troubles du rythme cardiaque

Apnées du sommeil et troubles du rythme cardiaque : quel rôle pour la
stimulation cardiaque ?
Article de J. L. Hoffmann J.-B. Thorens M. Zimmermann
Revue Médicale Suisse
Les apnées du sommeil sont fréquentes dans la consultation de médecine générale ; elles affectent la qualité de
vie et grèvent parfois le pronostic vital lors de survenue de complications cardiovasculaires.
Ce travail rappelle les principales conséquences des apnées du sommeil sur le système cardiovasculaire et
redéfinit la place de la stimulation cardiaque comme traitement de ce syndrome.
Apnées du sommeil : définitions
Liée en grande partie à l'obésité, la prévalence des apnées du sommeil ne cesse d'augmenter ; dans un travail
publié en 1993, la prévalence de troubles respiratoires du sommeil était observée chez plus de 9% des hommes et
environ 4% des femmes, et le diagnostic de syndrome d'apnée du sommeil (défini comme un score apnées-
hypopnées M 5/heure accompagné d'une somnolence diurne) retenu chez 4% des hommes et 2% des femmes
d'âge moyen.1,2
Les apnées du sommeil sont caractérisées par l'arrêt transitoire de la respiration durant le sommeil, défini
arbitrairement par des pauses de plus de dix secondes pour les adultes (huit secondes pour les enfants), entraînant
des désaturations artérielles en oxygène et des troubles du sommeil (éveils, microéveils).
On distingue essentiellement les apnées centrales des apnées obstructives. Les apnées centrales sont dues à un
arrêt momentané de la commande respiratoire provenant du tronc cérébral. Les apnées obstructives sont
consécutives à une obstruction des voies aériennes supérieures durant le sommeil, malgré des mouvements
respiratoires persistants (figure 1).

Les hypopnées sont définies le plus souvent comme une réduction de l'onde de flux respiratoire de plus de 50%,
entraînant des effets similaires aux apnées sur la saturation en oxygène et sur le sommeil.
Le diagnostic de syndrome d'apnée du sommeil (SAS) repose sur l'anamnèse (ronflements, troubles du sommeil,
somnolence diurne, céphalées matinales, etc.), et sur divers enregistrements nocturnes (oxymétrie de pouls,
polygraphie respiratoire ou polysomnographie).
L'enregistrement polysomnographique, étalon-or, est un examen relativement compliqué et coûteux ; en étudiant
les tracés neurographiques sympathiques enregistrés pendant le sommeil, on a constaté que les apnées du
sommeil entraînaient des changements cycliques du tonus sympathique et vague. De récents travaux ont montré
la possibilité de suspecter les apnées du sommeil par l'étude de la variabilité sinusale lors d'enregistrements ECG
de 24 heures (Holter).3 De même, l'interrogation de certains stimulateurs cardiaques, porteurs de capteurs de
ventilation minute, permet parfois de suspecter le diagnostic de SAS.4
Apnées du sommeil : complications cardiovasculaires
Ces troubles respiratoires durant le sommeil entraînent une morbidité variable, allant de la somnolence diurne
aux atteintes cardio-vasculaires.5-8 Sur le plan cardiovasculaire, les complications des apnées du sommeil sont
essentiellement caractérisées par le développement d'une hypertension artérielle,5 en grande partie liée à
l'augmentation du tonus sympathique ; le traitement des SAS permet de diminuer l'hypertension artérielle.9 En
dehors de l'hypertension artérielle, la survenue d'un SAS peut participer au développement d'une hypertension
artérielle pulmonaire. Les études épidémiologiques démontrent également une augmentation de l'incidence de la

maladie coronarienne et des accidents vasculaires cérébraux en présence d'un SAS.6,7 Les troubles du rythme
cardiaque surviennent chez 5 à 10% des patients souffrant d'un SAS, en relation avec l'augmentation du tonus
vagal et l'hypoxémie ; les plus fréquemment rencontrés dans les apnées du sommeil sont les bradycardies avec
asystolie. En dehors des bradycardies, la survenue de fibrillation auriculaire est augmentée dans les SAS.
Environ 30 à 40% des patients en insuffisance cardiaque présentent des apnées centrales, qui contribuent à
l'évolution défavorable de l'insuffisance cardiaque. Le traitement par ventilation positive permet d'améliorer le
pronostic (notamment par amélioration de la contractilité myocardique).10
Apnées du sommeil : traitement
Le traitement des apnées centrales reste difficile car elles sont souvent secondaires à d'autres morbidités sévères
telles que des maladies neurologiques ou une insuffisance cardiaque. Un soutien ventilatoire, le plus souvent par
support de pression (Continuous positive airway pressure = CPAP ou mieux Bilevel positive airway pressure =
BiPAP) est parfois nécessaire.11
Le traitement des apnées obstructives comprend plusieurs éléments, associant à une tentative de réduction
pondérale et à l'abstinence d'alcool et de sédatifs, un éventuel positionnement décubitus latéral forcé, une orthèse
mandibulaire d'avancement ou une ventilation en pression positive (CPAP ou BiPAP).8 La chirurgie ORL de
type uvulopalatopharyngoplastie s'est avérée décevante et la chirurgie reconstructive maxillo-faciale reste
réservée à des situations particulières.
Suite à des travaux effectués auprès de patients porteurs de stimulateurs cardiaques et souffrant de certaines
formes de fibrillation auriculaire (FA), il avait été démontré que la stimulation auriculaire à une fréquence plus
élevée que la fréquence sinusale diminuait dans certaines situations particulières les accès de FA, avec également
une diminution des troubles respiratoires.
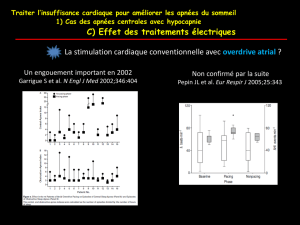
En 2002, un premier travail a montré une diminution des apnées du sommeil (centrales et obstructives) chez
quinze patients porteurs de stimulateurs cardiaques, stimulés avec une fréquence cardiaque plus rapide de quinze
battements par rapport à la fréquence de base,12 des travaux ultérieurs, comportant uniquement des patients
souffrant d'apnées obstructives, n'ont cependant pas confirmé ces résultats.13-16
Ainsi, la stimulation cardiaque ne permet pas de traiter les apnées du sommeil mais reste un outil utile en cas de
bradycardie. En présence de certaines formes d'insuffisance cardiaque avec asynchronie marquée de la
contractilité du ventricule gauche, la resynchronisation ventriculaire par stimulation biventriculaire reste une
thérapie démontrée.17,18
Conclusions
La prévalence des apnées du sommeil centrales ou obstructives est importante en médecine générale et entraîne
de nombreuses complications ; si le diagnostic est relativement aisé, le traitement reste problématique ; les
mesures hygiéno-diététiques restent la plupart du temps insuffisantes, il n'y a pas de traitement médicamenteux
reconnu pour le traitement des apnées obstructives, bien que le traitement de l'insuffisance cardiaque diminue la
survenue des apnées centrales. Les traitements par pression positive qui constituent la thérapeutique la plus
efficace ne sont pas toujours bien tolérés.
Sur le plan cardiovasculaire, les apnées du sommeil participent à l'apparition d'hypertension artérielle et parfois
d'hypertension artérielle pulmonaire ; les troubles du rythme sont fréquents. La stimulation cardiaque n'apporte
aucun bénéfice direct sur les troubles respiratoires, mais permet de traiter les patients souffrant de bradycardie ou
de certaines formes d'insuffisance cardiaque systolique (resynchronisation par stimulation biventriculaire), elles-
mêmes parfois responsables d'un syndrome d'apnée centrale du sommeil.
Auteur(s) : J. L. Hoffmann J.-B. Thorens M. Zimmermann
Contact de(s) l'auteur(s) : Dr Jacques Lars Hoffmann 8, rue Maurice-Braillard, 1202 Genève

lars.hoffmann@bluewin.ch Dr Jean-Benoît Thorens Pneumologie Dr Marc Zimmermann
Département cardiovasculaire Hôpital de la Tour, 1217 Meyrin jean.benoit.thorens@latour.ch
zimmermann.famil[email protected]
Bibliographie : 1 ** Young T, Palta M, Dempsey J, et al. The occurrence of sleep-disordered breathing among middle-aged adults.
N Engl J Med 1993;328:1230-5. 2 Tschopp JM, Simon R. Syndrome d’apnées du sommeil, une pathologie fréquente encore
insuffisamment diagnostiquée. Rev Med Suisse 2005;23:1556-60. 3 Roche F, Pichot V, Sforza E, et al. Predicting sleep apnoea
syndrome from heart period : A time-frequency wavelet analysis. Eur Respir J 2003;22:937-42. 4 Shalaby AA. Implantable pacing
devices and sleep apnea : Implications for diagnosis and therapy. Congest Heart Fail 2005;11:80-6. 5 Bixler EO, Vgontzas AN, Lin HM,
et al. Association of hypertension and sleep-disordered breathing. Arch Intern Med 2000;160:2289-95. 6 Laaban JP.. Complications
cardiovasculaires du syndrome d’apnée du sommeil. Med Hyg 2002;60:692-6. 7 Parish JM, Somers VK. Obstructive sleep apnea and
cardiovascular disease. Mayo Clin Proc 2004;79:1036-46. 8 Yaggi HK, Concato J, Kernan WN, et al. Obstructive sleep apnea as a risk
factor for stroke and death. N Engl J Med 2005;353:2034-41. 9 * Marin JM, Carrizo SJ, Vicente E, et al. Long-term cardiovascular
outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure : An
observational study. Lancet 2005;365:1046-53. 10 Becker HF, Jerrentrup A, Ploch T, et al. Effect of nasal continuous positive airway
pressure treatment on blood pressure in patients with obstructive sleep apnea. Circulation 2003;107:68-73. 11 Bradley TD, Logan AG,
Kimoff RJ, et al. Continuous positive airway pressure for central sleep apnea and heart failure. N Engl J Med 2005;353:2025-33. 12
Garrigue S, Bordier P, Jais P, et al. Benefit of atrial pacing in sleep apnea syndrome. N Engl J Med 2002; 346:404-12. 13 Pepin JL,
Defaye P, Garrigue S, et al. Overdrive atrial pacing does not improve obstructive sleep apnoea syndrome. Eur Respir J 2005;25:343-7.
14 Luthje L, Unterberg-Buchwald C, Dajani D, et al. Atrial overdrive pacing in sleep apnea patients with implanted pacemaker. Am J
Respir Crit Care Med 2005;172:118-22. 15 Simantirakis EN, Schiza SE, Chrysostomakis SI, et al. Atrial overdrive pacing for the
obstructive sleep apnea-hypopnea syndrome. N Engl J Med 2005;353:2568-77. 16 Krahn AD, Yee R, Erickson MK, et al. Physiologic
pacing in patients with obstructive sleep apnea : A prospective, randomized crossover trial. J Am Coll Cardiol 2006;47:379-83. 17 *
Jarcho JA. Resynchronizing ventricular contraction in heart failure. N Engl J Med 2005;352:1594-7. 18 * Simantirakis EN, Vardas PE.
Cardiac pacing in sleep apnoea : Diagnostic ant therapeutic implications. Europace 2006;8:984-7. * à lire ** à lire absolument
1
/
4
100%