Séméiologie des troubles sensitifs

- SEMEIOLOGIE DES TROUBLES SENSITFS -
Elle comprend les troubles de la sensibilité profonde et les troubles de la sensibilité
superficielle.
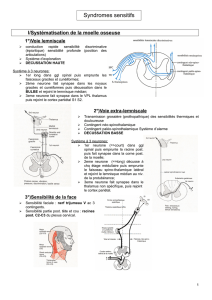
I) RAPPEL ANATOMIQUE :
sensibilité profonde proprioceptive consciente
naissance au niveau des récepteurs des fuseaux neuro-musculaires, des organes tendineux de
Golgi, et des corpuscules profonds de Pacini qui sont des récepteurs de pression que l’on
trouve au niveau des aponévroses, mais également au niveau du derme des mains et des pieds.
Les fibres sont des fibres myélinisées de grand diamètre Le corps cellulaire de ces fibres
sensitives se trouve au niveau du ganglion rachidien postérieur. De là, les fibres empruntent
les cordons postérieurs de la moelle (faisceau de Goll et Burdach). Le deuxième neurone est
situé dans le noyau de Goll et Burdach au niveau du bulbe. A la partie inférieure du bulbe les
fibres de la sensibilité profonde décussent pour rejoindre le ruban de Reil médian et se
terminent au niveau du noyau ventro-postéro-latéral du thalamus. Le troisième neurone est à
ce niveau et ses fibres se terminent dans le cortex pariétal au niveau de l’aire pariétale
ascendante.
sensibilité superficielle de la sensibilité épicritique
récepteurs cutanés pour la sensibilité épicritique (tact fin), les fibres myélinisées de calibre
inférieur aux fibres proprioceptives, le corps cellulaire du premier neurone est situé dans le
ganglion rachidien postérieur et les fibres empruntent les cordons postérieurs de la moelle. Le
troisième neurone est situé au niveau du thalamus et les fibres gagnent le cortex pariétal.
Sensibilité superficielle du tact protopathique et de la sensibilité thermoalgésique
naissant de récepteurs pour le tact protopathique grossier) et thermoalgésique. Les fibres sont
de petites fibres amyéliniquesLes . Le corps cellulaire du premier neurone est situé dans le
ganglion rachidien postérieur ; le corps cellulaire du deuxième neurone est situé dans la corne
postérieure de la moelle. De là les fibres croisent la ligne médiane pour donner le faisceau
spino-thalamique. Le troisième neurone est situé au niveau du thalamus et les fibres gagnent
le cortex pariétal.

II - SEMEIOLOGIE DES TROUBLES DE LA SENSIBILITE PROFONDE CONSCIENTE :

a) Les troubles subjectifs comportent les douleurs dites « cordonales ».
Les plus caractéristiques sont les sensations d’étau ou de constriction autour des articulations.
On observe également des paresthésies (non douloureuses) à type de fourmillements peu
spécifiques, de dysesthésies (sensation anormale et désagréable) soit spontanée à type de
courant chaud ou froid passant sous la peau ou provoquée par un contact normal (impressions
de marcher sur du coton).
Plus rarement il peut s’agir de douleurs vives dites fulgurantes, en éclair, survenant par crises
de quelques minutes à quelques heures ou térébrantes à type de morsure profonde en un point
fixe.
b) les troubles objectifs étudiés les yeux fermés
un signe majeur est l’ataxie sensitive recherchée sur le sujet debout, les talons rapprochés et
on observe lorsque le patient ferme les yeux des oscillations s’aggravant progressivement
parfois jusqu’à la chute. C’est le signe de Romberg.
La perte de la pallesthésie (sensibilité vibratoire) recherchée à l’aide d’un diapason.
Recherchée sur les structures osseuses en allant du distal au proximal (exemple aux membres
inférieurs: 1er orteil, cheville, genou, crête iliaque), c’est un signe fréquent
La perte du sens de position des segments de membre (le malade ne peut indiquer les yeux
fermés la position que l’on imprime au membre atteint : perte du sens de position des orteils.
L’existence de troubles sensitifs profonds perturbe la marche : le pied est lancé brusquement
en avant, trop loin et retombe en frappant le sol avec le talon : on dit que le malade talonne :
marche « talonnante ».
Il existe une incoordination motrice aggravée par l’occlusion des yeux, mise en évidence dans
l’épreuve doigt nez et talon genou.
On observe également le phénomène de la main instable ataxique : lorsque le patient a les
bras tendus dans l’attitude du serment, on observe de petits mouvements des doigts dans le
sens de la pesanteur qui disparaissent les yeux ouverts.
Les troubles sensitifs profonds s’aggravent de façon très importante lorsque est
supprimé le contrôle de la vue.
Associées à l’atteinte sensitive on observe une hypotonie et on peut avoir une abolition des
ROTs.

III - SEMEIOLOGIE DE L’ATTEINTE SENSITIVE SUPERFICIELLE :
a) Les troubles subjectifs comportent des douleurs le plus souvent à type de brûlure, de
piqûre, d’arrachement, de déchirure (le plus souvent par atteinte des petites fibres) avec
parfois des renforcements de la douleur suivant un trajet nerveux (névralgie) et des
paresthésies à type de fourmillements et de picotements (fibres myélinisées).
b) Les troubles objectifs
Sensibilité thermique et algique : on étudie la douleur à la piqûre avec une épingle et la
sensibilité au chaud et au froid (tubes à essai)
Sensibilité épicritique : tact fin (s’oppose à la sensibilité protopathique grossière et mal
localisée) est étudiée au toucher léger avec un coton. L’altération de la sensibilité épicritique
se traduit par une perte de la sensibilité discriminative. On l’étudie avec le compas de Weber
(discrimination de 2 points au niveau de la pulpe de la première phalange de l’index). Par
ailleurs le patient est incapable de reconnaître les yeux fermés des objets placés dans la main.
C’est la perte du sens stéréognosique (astéréognosie). Il y a une perte de la graphesthésie :
aptitude à reconnaître une figure ou un symbole tracé sur la peau.

IV - TERMINOLOGIE DES TROUBLES SENSITIFS :
Perte de la sensibilité : l’anesthésie est l’abolition des différents types de sensibilité
(analgésie à la douleur). L’anesthésie peut être totale, intéressant tous les modes de la
sensibilité, ou dissociée (intéressant seulement certains modes de la sensibilité). L’anesthésie
peut être généralisée, ou localisée, suivant une topographie tronculaire ou radiculaire.
L’hypoesthésie est simplement la diminution de la sensibilité.
Modification de la perception objective
- les paresthésies sont des sensations anormales non douloureuses et les dysesthésies sont
des sensations anormales non douloureuse mais désagréable
- l'allodynie = est l’exagération de la sensibilité (hyperesthésie ou hyperalgésie). Les
sensations tactiles sont transformées en sensations douloureuses et les sensations
douloureuses sont exagérées.
- L’hyperpathie est la diffusion de la douleur autour du point d’excitation. L’hyperpathie
entraîne généralement un retentissement affectif important, la douleur apparaissant souvent
disproportionnée avec l’intensité de l’excitation.
- L’astéréognosie peut être liée à une perte des sensibilités élémentaires, tact, thermoalgésie,
sensibilité profonde. Si ces sensibilités élémentaires sont normales, on évoque alors une
astéréognosie par agnosie d’origine corticale.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%