Objectifs du parcours d`éducation

840908364 1
Groupe Hospitalier Necker Enfants-Malades - Saint Vincent de Paul
149 rue de Sèvres 75743 Paris Cedex 15
Service :
Centre de Référence des Maladies Héréditaires du Métabolisme (MHM)
Unité de Neuro-Métabolisme
Intitulé
Parcours d’éducation thérapeutique des patients atteints d’hyperinsulinisme persistant (HI) traités par un régime
riche en glucose et un traitement médicamenteux.
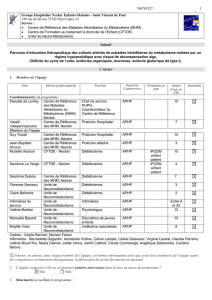
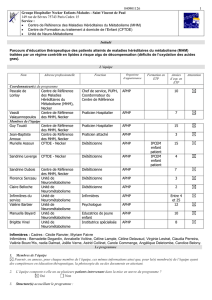
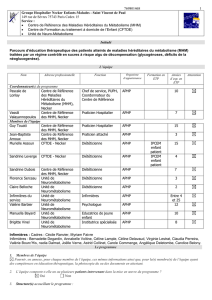
L’équipe
Nom
Adresse professionnelle
Fonction
Organisme
d’appartenance
Formation en
ETP
Années
d’exp. en
ETP
Attestation
Coordonnateur(s) du programme
Pascale de
Lonlay
Centre de Référence
des Maladies
Héréditaires du
Métabolisme (MHM),
Necker
Chef de service, PUPH,
Coordonnateur du
Centre de Référence
APHP
10
Vassili
Valayannopoulos
Centre de Référence
des MHM, Necker
Praticien Hospitalier
APHP
7
Membres de l’équipe
Guy Touati
Centre de Référence
des MHM, Necker
Praticien Hospitalier
APHP
15
Jean-Baptiste
Arnoux
Centre de Référence
des MHM, Necker
Praticien attaché
APHP
3
Florence Serceau
Unité de
Neurométabolisme
Diététicienne
APHP
3
Claire Belloche
Unité de
Neurométabolisme
Diététicienne
APHP
2
Infirmières du
service
Unité de
Neurométabolisme
Infirmières
APHP
Entre 4
et 25
Valérie Barbier
Unité de
Neurométabolisme
Psychologue
APHP
12
Manuella Bayard
Unité de
Neurométabolisme
Educatrice de jeune
enfant
APHP
10
Brigitte Vinel
Unité de
Neurométabolisme
Institutrice spécialisée
APHP
8
Infirmières : Cadres : Cécile Ranvier, Myriam Faivre
Infirmières : Bernadette Degardin, Annabelle Voltine, Céline Lample, Céline Delavaud, Virginie Lestrat, Claudia Perreira,
Valérie Bourc’His, nadia Dalmat, Joëlle Verne, Astrid Collinet, Carole Commenge, Angélique Deletombe, Candice Belony.
Le programme
1. Membres de l’équipe
Fournir, en annexe, pour chaque membre de l’équipe, ces mêmes informations ainsi que, pour le(s) membre(s) de l’équipe ayant
des compétences en éducation thérapeutique, la photocopie du ou des documents en attestant.
2. L’équipe comporte-t-elle un ou plusieurs patients intervenant dans la mise en œuvre du programme ?
Oui Non
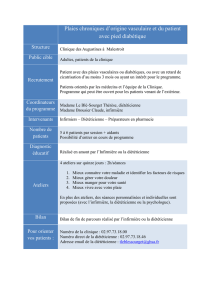
3. Structure(s) accueillant le programme :
Nom : Unité de Neuro-Métabolisme
Adresse : Hôpital Necker 149 rue de Sèvres 75743 Paris
Statut juridique : APHP
Horaires d’ouverture : permanent
Si le programme comporte plus d’une structure d’accueil, fournir en annexe, pour chaque structure, ces mêmes informations.
Si le programme concerne plus d’une région, fournir en annexe, pour chaque région, l’ensemble des informations relatives à la
rubrique « l’équipe ».

840908364 2
Le programme
4. Intitulé :
Parcours d’éducation thérapeutique des patients atteints d’hyperinsulinisme persistant traités par un régime riche en
glucose et un traitement médicamenteux.
Offre initiale : Education thérapeutique initiale des enfants atteints d’hyperinsulinisme persistant traités par un
régime riche en glucose et un traitement médicamenteux et de leurs parents au moment du diagnostic
Offres de suivi : Suivi éducatif des enfants atteints d’hyperinsulinisme persistant traités par un régime riche en
glucose et un traitement médicamenteux.
Offres de reprise de l’éducation thérapeutique des enfants atteints d’hyperinsulinisme persistant traités par un
régime riche en glucose et un traitement médicamenteux.
En cas de difficultés dans l’apprentissage au cours de l’offre initiale - Remotivation – Changement de
traitement – persistance des hypoglycémies
5. S’agit-il d’un programme opérationnel avant la promulgation de la loi du 21 juillet 2009 portant réforme de l’hôpital et relative
aux patients, à la santé et aux territoires ? Oui Non
Si oui, depuis quelle année ? 1998
6. S’agit-il d’un programme opérationnel après la publication de la loi du 21 juillet 2009 ?
Oui Non
7. Pour les programmes dont le coordonnateur est un médecin ou un autre professionnel de santé :
Le programme a-t-il été co-construit avec une association de patients agréée au titre de l’article L. 1114-1 du code de la
santé publique ?
Oui Non
Si oui, avec quelle association ?
Cette association participe-t-elle au déroulement du programme ?
Oui Non
8. Pour les programmes dont le coordonnateur est un membre d’une association de patients agréée au titre de l’article L. 1114-1
du code de la santé publique :
Le programme a-t-il été co-construit avec une équipe médicale ?
Oui Non
Si oui, avec quelle équipe ?
Cette équipe médicale participera-t-elle au déroulement du programme ?
Oui Non
9. A quel(s) problème(s) de santé le programme s’adresse-t-il :
Au moins une des 30 affections de longue durée exonérant du ticket modérateur (ALD 30), l’asthme ou une ou plusieurs
maladies rares : Maladies héréditaires du métabolisme : ALD 17
Une priorité régionale. Préciser : L’unité de Métabolisme a été labélisée Centre de Référence des Maladies
Héréditaires du Métabolisme pour la région Ile-de-France depuis 2004.
Autre. Préciser : ........................................................................
10. Si possible, quelle est l’estimation du nombre de bénéficiaires potentiels du programme ? 45 patients
11. Le programme d’éducation thérapeutique est-il couplé avec une action d’accompagnement au sens de l’article L. 1161-3 ?
Oui Non
12. Joindre en annexe une description du programme en deux pages maximum
La coordination
13. Décrire succinctement quelles modalités de coordination et d’information entre les intervenants au sein du programme sont
envisagées.
Pour les programmes réalisés en hospitalisation (éducation initiale – reprises) :

840908364 3
Au sein de l’équipe, les informations relatives aux patients sont mises en commun et partagées au cours de 3 réunions
hebdomadaires le lundi, le mercredi et la réunion de l’équipe pluridisciplinaire le jeudi matin.
A l’issue des entretiens de diagnostic éducatif une synthèse est réalisée lors d’une réunion de l’équipe. Une synthèse
écrite du diagnostic éducatif et des objectifs personnalisés est jointe au dossier d’éducation.
Une réunion de synthèse avec l’ensemble de l’équipe soignante a lieu en fin d’hospitalisation. Une synthèse écrite des
compétences acquises par l’enfant et ses parents est intégrée au dossier d’éducation et est transmise au médecin traitant
et au médecin hospitalier de proximité qui prendra en charge l’enfant en cas de décompensation.
Pour le programme de suivi régulier :
Après chaque consultation ou hospitalisation, un compte-rendu écrit est intégré au dossier médical et au dossier
d’éducation.
14. Décrire succinctement quelles modalités de coordination et d’information avec les autres intervenants du parcours de soins du
patient, notamment son médecin traitant, sont prévues.
Avec l’accord du patient et de ses parents, le médecin traitant (pédiatre ou généraliste) qui suit l’enfant et les autres
intervenants du parcours de soins notamment l’infirmière et/ou le médecin scolaire, l’infirmière à domicile (infirmière
libérale ou HAD) le cas échéant, les autres médecins correspondants, sont informés des étapes du parcours
d’éducation par un courrier précisant les modalités du programme individualisé, les synthèses de diagnostic éducatif
et des acquisitions de compétences par l’enfant et ses parents lors des différentes étapes du parcours éducatif : à
l’issue du programme initial lors de la découverte de la maladie, lors de l’évaluation annuelle, à l’issue des
programmes de reprise de l’éducation.
Des contacts téléphoniques sont pris si nécessaire toujours en accord avec l’enfant et sa famille. Ce programme est
réalisé par les diététiciennes et donne lieu à un document de synthèse joint au dossier d’éducation et transmis au
pédiatre métabolicien qui suit l’enfant.
L’éthique, la confidentialité et la déontologie
Joindre en annexe une copie des documents d’information et de consentement du patient lors de son entrée dans le programme.
15. Décrire succinctement selon quelles modalités la confidentialité des données (y compris informatisées, le cas échéant)
concernant le patient est assurée et selon quelles modalités son consentement pour l’entrée dans le programme et son
consentement pour la transmission des données le concernant seront recueillis.
Les patients et leurs familles sont informés des modalités des programmes du parcours d’éducation au moment de
l’hospitalisation par un membre de l’équipe ou par le pédiatre-métabolicien qui suit l’enfant en consultation. Ils sont
informés des bénéfices qu’ils peuvent en tirer et de leur possibilité de sortir du programme à tout moment et sans
préjudice d’aucune nature. Un document d’information présentant les programmes est donné aux enfants et à leurs
parents par un membre de l’équipe lors des hospitalisations ou par le pédiatre-métabolicien du service qui suit
l’enfant en consultation.
A leur entrée dans chaque programme, le consentement écrit du patient et de ses parents est recueilli.
Le patient est également informé que les informations qu’il partage avec le soignant pendant les séances d’éducation
ne seront transmises aux professionnels concernés par le programme qu’avec son accord dans le but d’améliorer sa
prise en charge globale.
Les intervenants veillent à respecter la confidentialité des échanges lors des entretiens et des séances d’éducation
qui ont lieu dans un bureau ou une salle d’éducation.
16. Le cas échéant, l’exploitation des données individuelles donnera-t-elle lieu à une demande d’autorisation auprès de la CNIL ?
Oui Non
Joindre en annexe une copie de charte d’engagement de confidentialité que devront signer les intervenants.
Joindre en annexe une copie de la charte de déontologie qui sera conclue entre les intervenants.

840908364 4
L’évaluation du programme
17. Décrire succinctement selon quelles modalités et sur quel(s) critère(s) sera réalisée l’auto-évaluation annuelle du programme.
Pour tous les programmes : auto-évaluation annuelle de l’activité globale et du déroulement de chaque programme
activité globale : file active et son évolution par programme, nombre de séances réalisées par type
(individuelle et collective) et par programmes, nombre de perdus de vue
déroulement des programmes :
satisfaction des bénéficiaires des programmes, des membres de l’équipe et des intervenants du
parcours de soins
La saisie des données d’évaluation est effectuée par les intervenants du programme, l’analyse est effectuée par le
coordonateur qui présente les résultats au cours d’une réunion annuelle de l’équipe éducative, discussion pour améliorer
le contenu et le déroulement de ces programmes.
18. Décrire succinctement selon quelles modalités et sur quel(s) critère(s) sera réalisée l’évaluation quadriennale du programme.
1/ Reprise des rapports des évaluations annuelles depuis l’autorisation des programmes et les actions d’amélioration qui
ont été menées : activités, déroulement des programmes, pratiques professionnelles.
2/ Evaluation des effets des programmes :
Ce que les patients ont appris sur leur maladie, les principes du traitement, le raisonnement clinique, la prise de
décision
Ce que les patients ont acquis en termes de compétences au regard de leur programme personnalisé
Ce que les patients ont acquis en termes de compétences techniques nécessaires à la pratique quotidienne des
thérapeutiques liées à la maladie
Ce que les patients ont pu mettre réellement en application dans leur vie quotidienne
Ce qui a changé dans l’état de santé des patients : nombre d’épisodes d’hypoglyécemie, de visites aux urgences,
d’appel SAMU, d’hospitalisation, d’absentéisme scolaire.
Ce qui a changé ou évolué dans la vie quotidienne des patients : impact de la maladie sur leur qualité de vie.
La transparence
19. Lister les éventuelles sources de financement du programme en précisant, pour chaque source, le montant du financement.
Les programmes ont été élaborés et mis en œuvre sans influence des opinions ou des intérêts des industriels du
médicament, ou des dispositifs médicaux ou des technologies de l’information.
Ressources mobilisées pour dispenser l’ETP :
Locaux :
o dans le service : bureau des diététiciennes, salle d’éducation commune à plusieurs services, bureaux des
intervenants, postes de soins infirmiers
secrétariat : convocation des patients pour les séances collectives
ressources humaines (équivalent temps plein) : 1 ETP médecin (4 médecins), 0,5 ETP diététiciennes (2
diététiciennes), 3 ETP infirmière (15 infirmières), 0,5 ETP psychologue, 0,3 ETP institutrice, 0,2 ETP éducatrice.
saisie et analyse des données d’évaluation
formation des soignants à l’ETP (initiale, continue, congrès, séminaires…)
Sources de financement :
Activités ambulatoires : MIG éducation thérapeutique
Activités en hospitalisation : budget de l’unité de Neuro-Métabolisme

840908364 5
Description du PROGRAMME
Intitulé
Parcours d’éducation thérapeutique des patients atteints d’hyperinsulinisme persistant traités par un régime riche en
glucose et par un traitement médicamenteux.
Offre initiale : Education thérapeutique initiale des enfants atteints d’hyperinsulinisme persistant traités par un régime riche en
glucose et par un traitement médicamenteux et de leurs parents au moment du diagnostic
Offres de suivi : Suivi éducatif des enfants atteints d’hyperinsulinisme persistant traités par un régime riche en glucose et et d’ un
traitement médicamenteux et de leurs parents tout au long de leur parcours de soins
Offres de reprise de l’éducation thérapeutique des enfants atteints d’hyperinsulinisme persistant traités par un régime riche en
glucose et de leurs parents
o Individuelle : En cas de difficultés dans l’apprentissage au cours de l’offre initiale - hypoglycémies fréquentes -
complications
Problématique, contexte, rappel des actions menées
L’hyperinsulinisme persistant (HI) est une maladie à la fois métabolique et endocrinienne avec une composante génétique et souvent
héréditaire. Il est dû à une absence de régulation de la sécrétion d’insuline par les cellules pancréatiques résultant à une sécrétion
anormalement élevée responsable d’hypoglycémies profondes et répétées. En l’absence de traitement, les hypoglycémies peuvent
être responsables de manifestations neurologiques aiguës (convulsions) ou chroniques (retard mental, spasticité, dystonie, épilepsie).
Le traitement symptomatique repose sur l’apport de glucose en fortes quantités par le régime oral ou administré en continu par sonde
nasogastrique. Des médicaments spécifiques peuvent être utilisés qui dans certains cas permettent la disparition des hypoglycémies
dispensant du régime. Néanmoins pour les patients ne montrant pas de réponse à ces traitements, le régime riche en glucides reste
la base essentielle du traitement. En cas d’échec du régime et du traitement médicamenteux une chirurgie pancréatique peut être
proposée. S’il s’agit d’un hyperinsulinisme « focal » (c’est à dire intéressant une petite partie du pancréas) la chirurgie est en règle
curatrice toute en laissant une fonction pancréatique normale. S’il s’agit en revanche d’un hyperinsulinisme « diffus » (c’est à dire
intéressant l’ensemble du pancréas) une pancréatectomie quasi-totale est nécessaire exposant l’enfant à un risque majeur de diabète
sucré post-opératoire immédiat ou plus tardif.
En France, l’hyperinsulinisme persistant est reconnu comme étant une des maladies héréditaires du métabolisme prisen charges par
par la CNAM comme des affections à longue durée au titre de la 17° maladie. En France, 6 centres de référence pour les MHM ont
été labélisés entre 2004 et 2007 (dont le notre) dans le cadre du plan maladies rares. Cette labellisation a permis de structurer la prise
en charge des patients atteints de MHM selon des critères géographiques, d’infrastructure et d’offre de soins pour les patients atteints
de MHM. Néanmoins en ce qui concerne l’HI notre centre continue à avoir un très fort recrutement national et international compte
tenu de l’infrastructure permettant des examens hautement spécialisés (TEP scan pancréatique) et possédant une équipe médicale
(Unité de Métabolisme) et chirurgicale (Chirurgie Digestive Infantile) très expérimentée. De ce fait les actions d’éducation
thérapeutique menées par notre centre restent extrêmement singulières malgré notre volonté de développer et mutualiser cette
expérience au sein des autres centres de référence et de la Société Française pour les Erreurs Innées du Métabolisme (SFEIM).
Données disponibles relatives à son efficacité
Arnoux JB, de Lonlay P, Ribeiro MJ, Hussain K, Blankenstein O, Mohnike K,Valayannopoulos V, Robert JJ, Rahier J,
Sempoux C, Bellanné C, Verkarre V, Aigrain Y, Jaubert F, Brunelle F, Nihoul-Fékété C.Congenital hyperinsulinism. Early
Hum Dev. 2010 May;86(5):287-94.
de Lonlay P, Fournet JC, Touati G, Groos MS, Martin D, Sevin C, Delagne V, Mayaud C, Chigot V, Sempoux C, Brusset MC,
Laborde K, Bellane-Chantelot C, Vassault A, Rahier J, Junien C, Brunelle F, Nihoul-Fékété C, Saudubray JM, Robert JJ.
Heterogeneity of persistent hyperinsulinaemic hypoglycaemia. A series of 175 cases. Eur J Pediatr. 2002 Jan;161(1):37-48.
HAS-INPES, Structuration d’un programme d’ETP dans le champ des maladies chroniques. Guide méthodologique, 2007
D’IVERNOIS, GAGNAYRE – Apprendre à éduquer le patient : approche pédagogique – Paris, Maloine – 2008
La Presse Médicale. Dossier thématique « Education thérapeutique » 2009 (38) N°12 1770- 1813
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%