Objectifs du parcours d`éducation

769781527 1
Groupe Hospitalier Necker Enfants-Malades - Saint Vincent de Paul
149 rue de Sèvres 75743 Paris Cedex 15
Service :
Centre de Référence des Maladies Héréditaires du Métabolisme (MHM)
Centre de Formation au traitement à domicile de l’Enfant (CFTDE)
Unité de Neuro-Métabolisme
Intitulé
Parcours d’éducation thérapeutique des enfants atteints de maladies héréditaires du métabolisme traitées par un
régime hypoprotidique avec risque de décompensation aigu
(Déficits du cycle de l’urée, aciduries organiques, leucinose, acidurie glutarique de type I).
L’équipe
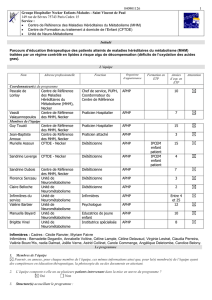
1. Membres de l’équipe
Nom
Adresse professionnelle
Fonction
Organisme
d’appartenance
Formation en
ETP
Années
d’exp. en
ETP
Attestation
Coordonnateur(s) du programme
Pascale de Lonlay
Centre de Référence
des Maladies
Héréditaires du
Métabolisme (MHM),
Necker
Chef de service,
PUPH,
Coordonnateur du
Centre de Référence
APHP
10
Vassili
Valayannopoulos
Centre de Référence
des MHM, Necker
Praticien Hospitalier
APHP
7
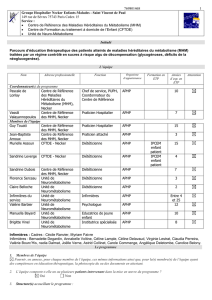
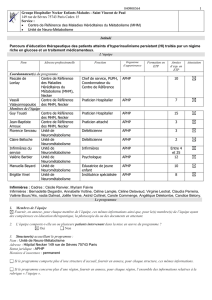
Membres de l’équipe
Guy Touati
Centre de Référence
des MHM, Necker
Praticien Hospitalier
APHP
15
Jean-Baptiste
Arnoux
Centre de Référence
des MHM, Necker
Praticien attaché
APHP
3
Murielle Assoun
CFTDE - Necker
Diététicienne
APHP
IPCEM
enfant
patient
15
Sandrine Le Verge
CFTDE - Necker
Diététicienne
APHP
IPCEM
enfant
patient
4
Sandrine Dubois
Centre de Référence
des MHM, Necker
Diététicienne
APHP
7
Florence Serceau
Unité de
Neurométabolisme
Diététicienne
APHP
3
Claire Belloche
Unité de
Neurométabolisme
Diététicienne
APHP
2
Infirmières du
service
Unité de
Neurométabolisme
Infirmières
APHP
Entre 4
et 25
Valérie Barbier
Unité de
Neurométabolisme
Psychologue
APHP
12
Manuella Bayard
Unité de
Neurométabolisme
Educatrice de jeunes
enfants
APHP
10
Brigitte Vinel
Unité de
Neurométabolisme
Institutrice spécialisée
APHP
8
Cadres : Cécile Ranvier, Myriam Faivre
Infirmières : Bernadette Degardin, Annabelle Voltine, Céline Lample, Céline Delavaud, Virginie Lestrat, Claudia Perreira,
Valérie Bourc’His, Nadia Dalmat, Joëlle Verne, Astrid Collinet, Carole Commenge, Angélique Deletombe, Candice
Belony.
Fournir, en annexe, pour chaque membre de l’équipe, ces mêmes informations ainsi que, pour le(s) membre(s) de l’équipe ayant
des compétences en éducation thérapeutique, la photocopie du ou des documents en attestant.
2. L’équipe comporte-t-elle un ou plusieurs patients intervenant dans la mise en œuvre du programme ?
Oui Non
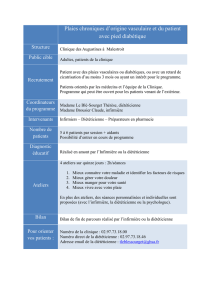
3. Structure(s) accueillant le programme :

769781527 2
Nom : Unité de Neuro-Métabolisme
Adresse : Hôpital Necker 149 rue de Sèvres 75743 Paris
Statut juridique : APHP
Horaires d’ouverture : permanent
Si le programme comporte plus d’une structure d’accueil, fournir en annexe, pour chaque structure, ces mêmes informations.
Si le programme concerne plus d’une région, fournir en annexe, pour chaque région, l’ensemble des informations relatives à la
rubrique « l’équipe ».
Le programme
4. Intitulé :
Parcours d’éducation thérapeutique des enfants atteints de maladies héréditaires du métabolisme (MHM) traitées
par un régime hypoprotidique avec risque de décompensation aigu
(Déficits du cycle de l’urée, aciduries organiques, leucinose, acidurie glutarique de type I).
Offre initiale au moment du diagnostic
Offres de suivi :
o Suivi éducatif individuel
o Programmes collectifs spécifiques à l’âge des enfants
Parents de petits patients (moins de 5 ans)
Adolescents de 12-18 ans et leurs parents
Offres de reprise en cas de difficultés dans l’apprentissage au cours de l’offre initiale ou en cas de décompensations
fréquentes
5. S’agit-il d’un programme opérationnel avant la promulgation de la loi du 21 juillet 2009 portant réforme de l’hôpital et relative
aux patients, à la santé et aux territoires ? Oui Non
Si oui, depuis quelle année ? 1986
6. S’agit-il d’un programme opérationnel après la publication de la loi du 21 juillet 2009 ?
Oui Non
7. Pour les programmes dont le coordonnateur est un médecin ou un autre professionnel de santé :
Le programme a-t-il été co-construit avec une association de patients agréée au titre de l’article L. 1114-1 du code de la
santé publique ?
Oui Non
Si oui, avec quelle association ?
Cette association participe-t-elle au déroulement du programme ?
Oui Non
8. Pour les programmes dont le coordonnateur est un membre d’une association de patients agréée au titre de l’article L. 1114-1
du code de la santé publique :
Le programme a-t-il été co-construit avec une équipe médicale ?
Oui Non
Si oui, avec quelle équipe ?
Cette équipe médicale participera-t-elle au déroulement du programme ?
Oui Non
9. A quel(s) problème(s) de santé le programme s’adresse-t-il :
Au moins une des 30 affections de longue durée exonérant du ticket modérateur (ALD 30), l’asthme ou une ou plusieurs
maladies rares : Maladies héréditaires du métabolisme : ALD 17
Une priorité régionale. Préciser : L’unité de Métabolisme a été labélisée Centre de Référence des Maladies
Héréditaires du Métabolisme pour la région Ile-de-France depuis 2004.
Autre. Préciser : ........................................................................
10. Si possible, quelle est l’estimation du nombre de bénéficiaires potentiels du programme ? 210 patients
11. Le programme d’éducation thérapeutique est-il couplé avec une action d’accompagnement au sens de l’article L. 1161-3 ?
Oui Non
12. Joindre en annexe une description du programme en deux pages maximum
La coordination

769781527 3
13. Décrire succinctement quelles modalités de coordination et d’information entre les intervenants au sein du programme sont
envisagées.
Pour les programmes réalisés en hospitalisation (éducation initiale – reprises) :
Au sein de l’équipe, les informations relatives aux patients sont mises en commun et partagées au cours de 3 réunions
hebdomadaires le lundi, le mercredi et la réunion de l’équipe pluridisciplinaire le jeudi matin.
A l’issue des entretiens de diagnostic éducatif une synthèse est réalisée lors d’une réunion de l’équipe. Une synthèse
écrite du diagnostic éducatif et des objectifs personnalisés sont joints au dossier d’éducation.
Une réunion de synthèse avec l’ensemble de l’équipe soignante a lieu en fin d’hospitalisation. Une synthèse écrite des
compétences acquises par l’enfant et ses parents est intégrée au dossier d’éducation et est transmise au médecin traitant
et au médecin hospitalier de proximité qui prendra en charge l’enfant en cas de décompensation.
Pour le programme de suivi régulier :
Les consultations sont réalisées en binôme médecin-diététicienne. Un compte-rendu écrit est intégré au dossier médical
et au dossier d’éducation.
14. Décrire succinctement quelles modalités de coordination et d’information avec les autres intervenants du parcours de soins du
patient, notamment son médecin traitant, sont prévues.
Avec l’accord du patient et de ses parents, le médecin traitant (pédiatre ou généraliste) qui suit l’enfant et les autres
intervenants du parcours de soins notamment l’infirmière et/ou le médecin scolaire, l’infirmière à domicile (infirmière
libérale ou HAD) le cas échéant, les autres médecins correspondants, sont informés des étapes du parcours
d’éducation par un courrier précisant les modalités du programme individualisé, les synthèses de diagnostic éducatif
et des acquisitions de compétences par l’enfant et ses parents lors des différentes étapes du parcours éducatif : à
l’issue du programme initial lors de la découverte de la maladie, lors de l’évaluation annuelle, à l’issue des
programmes de reprise de l’éducation.
Des contacts téléphoniques sont pris si nécessaire toujours en accord avec l’enfant et sa famille. Ce programme est
réalisé par les diététiciennes formatrices et donne lieu à un document de synthèse joint au dossier d’éducation et
transmis au pédiatre métabolicien qui suit l’enfant.
L’éthique, la confidentialité et la déontologie
Joindre en annexe une copie des documents d’information et de consentement du patient lors de son entrée dans le programme.
15. Décrire succinctement selon quelles modalités la confidentialité des données (y compris informatisées, le cas échéant)
concernant le patient est assurée et selon quelles modalités son consentement pour l’entrée dans le programme et son
consentement pour la transmission des données le concernant seront recueillis.
Les patients et leurs familles sont informés des modalités des programmes du parcours d’éducation au moment de
l’hospitalisation par un membre de l’équipe ou par le métabolicien pédiatre qui suit l’enfant en consultation. Ils sont
informés des bénéfices qu’ils peuvent en tirer et de leur possibilité de sortir du programme à tout moment et sans
préjudice d’aucune nature. Un document d’information présentant les programmes est donné aux enfants et à leurs
parents par un membre de l’équipe lors des hospitalisations ou par le pédiatre-métabolicien du service qui suit
l’enfant en consultation.
A leur entrée dans chaque programme, le consentement écrit du patient et de ses parents est recueilli.
Le patient est également informé que les informations qu’il partage avec le soignant pendant les séances d’éducation
ne seront transmises aux professionnels concernés par le programme qu’avec son accord dans le but d’améliorer sa
prise en charge globale.
Les intervenants veillent à respecter la confidentialité des échanges lors des entretiens et des séances d’éducation
qui ont lieu dans un bureau ou une salle d’éducation.
16. Le cas échéant, l’exploitation des données individuelles donnera-t-elle lieu à une demande d’autorisation auprès de la CNIL ?
Oui Non
Joindre en annexe une copie de charte d’engagement de confidentialité que devront signer les intervenants.
Joindre en annexe une copie de la charte de déontologie qui sera conclue entre les intervenants.
L’évaluation du programme
17. Décrire succinctement selon quelles modalités et sur quel(s) critère(s) sera réalisée l’auto-évaluation annuelle du programme.
Pour tous les programmes : auto-évaluation annuelle de l’activité globale et du déroulement de chaque programme
activité globale : file active et son évolution par programme, nombre de séances réalisées par type
(individuelle et collective) et par programmes, nombre de perdus de vue

769781527 4
déroulement des programmes :
satisfaction des bénéficiaires des programmes, des membres de l’équipe et des intervenants du
parcours de soins
analyse qualitative du déroulement des séances collectives à partir des données de synthèses des
programmes collectifs
Pour les programmes collectifs :
A la fin de chaque séance collective un debriefing de la séance est prévu faisant le point sur le déroulement et l’animation
de la séance : une fiche de synthèse est rédigée.
A la fin de chaque programme collectif une réunion des intervenants fait une synthèse du déroulement global du
programme en reprenant les fiches de synthèses de chaque séance.
La saisie des données d’évaluation est effectuée par les intervenants du programme, l’analyse est effectuée par le
coordonateur qui présente les résultats au cours d’une réunion annuelle de l’équipe éducative, discussion pour améliorer
le contenu et le déroulement de ces programmes.
18. Décrire succinctement selon quelles modalités et sur quel(s) critère(s) sera réalisée l’évaluation quadriennale du programme.
1/ Reprise des rapports des évaluations annuelles depuis l’autorisation des programmes et les actions d’amélioration qui
ont été menées : activités, déroulement des programmes, pratiques professionnelles.
2/ Evaluation des effets des programmes :
Ce que les patients ont appris sur leur maladie, les principes du traitement, le raisonnement clinique, la prise de
décision
Ce que les patients ont acquis en termes de compétences au regard de leur programme personnalisé
Ce que les patients ont pu mettre réellement en application dans leur vie quotidienne
Ce qui a changé dans l’état de santé des patients : nombre d’épisodes de décompensation, de visites aux urgences,
d’appel SAMU, d’hospitalisation, d’absentéisme scolaire.
Ce qui a changé ou évolué dans la vie quotidienne des patients : impact de la maladie sur leur qualité de vie.
La transparence
19. Lister les éventuelles sources de financement du programme en précisant, pour chaque source, le montant du financement.
Les programmes ont été élaborés et mis en œuvre sans influence des opinions ou des intérêts des industriels du
médicament, ou des dispositifs médicaux ou des technologies de l’information.
Ressources mobilisées pour dispenser l’ETP :
Locaux :
o dans le service : bureau des diététiciennes formatrices, salle d’éducation commune à plusieurs services,
bureaux des intervenants, postes de soins infirmiers
o au CFTDE : salle de réunion, salle de stockage du matériel pédagogique
secrétariat : convocation des patients pour les séances collectives
ressources pédagogiques : livre de recettes
documents de communication sur le programme
ressources humaines (équivalent temps plein) : 1 ETP médecin (4 médecins), 3,5 ETP diététiciennes formatrices (5
diététiciennes), 2 ETP infirmière (15 infirmières), 0,5 ETP psychologue, 0,3 ETP institutrice, 0,2 ETP éducatrice.
saisie et analyse des données d’évaluation
formation des soignants à l’ETP (initiale, continue, congrès, séminaires…)
Sources de financement :
Activités ambulatoires : MIG éducation thérapeutique
Activités en hospitalisation : budget de l’unité de Neuro-Métabolisme

769781527 5
Description du PROGRAMME
Intitulé
Parcours d’éducation thérapeutique des enfants atteints de maladies héréditaires du métabolisme (MHM)
traitées par un régime hypoprotidique avec risque de décompensation aigu.
Offre initiale au moment du diagnostic
Offres de suivi pour les parents et les enfants tout au long du parcours de soins
o Individuelle
o Programmes collectifs d’éducation thérapeutique des enfants ou adolescents atteints et de leurs parents
Offres de reprise en cas de difficultés dans l’apprentissage au cours de l’offre initiale ou de décompensations
fréquentes
Problématique, contexte, rappel des actions menées
Les Maladies Héréditaires du Métabolisme (MHM) sont des maladies individuellement très rares. Ce sont des maladies
biochimiques, le plus souvent liées à un déficit d’une enzyme, de son cofacteur ou d’un transporteur, impliqués dans la
synthèse ou la dégradation d’un substrat biochimique. On connaît aujourd’hui environ 500 MHM, et de nouvelles
maladies sont décrites chaque année. La plupart de ces maladies sont traitables par un régime alimentaire visant à
limiter le processus d’intoxication (aminoacidopathies), limiter le temps de jeûne afin d’éviter une situation catabolique
pouvant entraîner une consommation énergétique accrue (aciduries organiques, déficits de l’oxydation des acides gras)
ou la survenue d’une hypoglycémie (glycogénoses, déficits de la néoglucogénèse, hyperinsulinisme persistant) et fournir
des substrats énergétiques alternatifs (régime cétogène : déficit en PDH, déficit en GLUT 1).
Les MHM traitées par régime hypoprotidique avec risque de décompensation aigu sont un sous-groupe des MHM
incluant la leucinose, les déficits du cycle de l’urée, les aciduries organiques, l’acidurie glutarique de type I). Le régime
hypoprotidique peut être renforcé par l’utilisation des moyens techniques comme la nutrition entérale par sonde
nasogastrique ou gastrostomie. Les décompensations de ces maladies peuvent avoir une gravité particulière raison pour
laquelle le patient et son entourage doivent avoir une bonne connaissance des signes cliniques et des actions à
entreprendre dans ces situations. Dans la leucinose la surveillance biologique régulière impose une formation dédiée à
l’apprentissage de la réalisation des prélèvements capillaires sur papier buvard qui sont expédiés régulièrement au
laboratoire de référence.
En France, les MHM sont reconnues et identifiées par la CNAM comme des affections à longue durée au titre de la 17°
maladie et sont un des groupes de surspécialité pédiatrique affilié à la Société Française de Pédiatrie. En Europe, le
métabolisme a été reconnu comme une surspécialité pédiatrique à part entière depuis 2002. En France, 6 centres de
référence pour les MHM ont été labélisés entre 2004 et 2007 (dont le notre) dans le cadre du plan maladies rares. Cette
labellisation a permis de structurer la prise en charge des patients atteints de MHM selon des critères géographiques,
d’infrastructure et d’offre de soins pour les patients atteints de MHM. Des actions communes ont été menées par les
centres de référence et par la Société Française pour les Erreurs Innées du Métabolisme (SFEIM) afin d’homogénéiser
la prise en charge des patients et mettre à disposition des supports d’éducation communs, plus particulièrement pour
l’éducation thérapeutique.
Données disponibles relatives à son efficacité
- HAS-INPES, Structuration d’un programme d’ETP dans le champ des maladies chroniques. Guide
méthodologique, 2007
- D’IVERNOIS, GAGNAYRE – Apprendre à éduquer le patient : approche pédagogique – Paris, Maloine – 2008
- La Presse Médicale. Dossier thématique « Education thérapeutique » 2009 (38) N°12 1770- 1813
- Touati G, Valayannopoulos V, Mention K et al. Methylmalonic and propionic acidurias: management without or with
a few supplements of specific amino acid mixture. J Inherit Metab Dis. 2006 Apr-Jun;29(2-3):288-98.
- Saudubray JM, Martin D, de Lonlay P, et al. Recognition and management of fatty acid oxidation defects: a series
of 107 patients. J Inherit Metab Dis. 1999 Jun;22(4):488-502.
- van der Meer SB, Poggi F, Spada M, et al. Clinical outcome and long-term management of 17 patients with
propionic acidaemia. Eur J Pediatr. 1996 Mar;155(3):205-10.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%