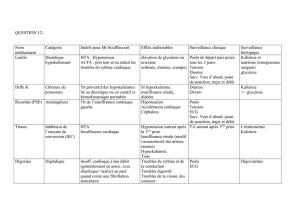
insuffisance cardiaque , oedeme aigu pulmonaire

1
INSUFFISANCE CARDIAQUE , OEDEME AIGU PULMONAIRE
Oedème aigu du poumon (OAP)
Définition : envahissement des alvéoles pulmonaires par du plasma sanguin ayant traversé
les parois des capillaires. Il s’agit d’une urgence vitale qui correspond à une insuffisance
ventriculaire gauche. Cela entraîne une anomalie débit pression vitesse qui entraîne la
perfusion du plasma dans les alvéoles et de ce fait une diminution de l’O2 dans le sang par
effet d’espace mort alvéolaire.
Etiologie : (Question 3)
- décompensation aigu de l’insuffisance cardiaque qui cause une augmentation de pression
dans la circulation pulmonaire, la faiblesse de la pompe du cœur gauche entraîne une
stagnation de sang dans la circulation pulmonaire
- Hyper tension artérielle , trouble du rythme
- Altération de la perméabilité des capillaires pulmonaires par des agents infectieux ou
toxique
- Surcharge hydrique (Hypervolémie ) augmentation de la pression hydrostatique
- Déficit en protéines (déséquilibre de la pression oncotique)
- choc anaphylactique
dans le cas concret nous concernant, le facteur déclenchant semble être le non respect de
son régime hyposodé suivi du repas organisé par le club du 3me âge en lien avec ses
antécédents d’ HTA, d’insuffisance cardiaque gauche, d’ACFA chronique et de BPCO
Sémiologie :
L’examen clinique :
- Détresse respiratoire avec dyspnée intense et brutale. Respiration difficile avec geignement
et prolongation du temps d’expiration
- Asthénie importante obligeant le paient à s’asseoir
- Râles à l’auscultation des poumons avec crépitants prédominants aux bases des poumons
- Crachats mousseux rosés caractéristiques
- Toux
- Cyanose
- Augmentation de la fréquence cardiaque, chute de la tension artérielle
- + - œdème subaigu (entre aigu et chronique) = les symptômes s’atténuent mais lentement
- Agitation et angoisse, sentiment de mort imminente
- Signes d’insuffisance cardiaque préexistante : hépatomégalie, turgescence des jugulaires
Les examens complémentaires
- L’ ECG indispensable, qui détermine la cause (recherche trouble du rythme et :ou infarctus
à évolution à l’origine de la décompensation cardiaque)
- Les GDS qui permet de déterminer la gravité de l’hypoxie et de l’hypercapnie (PaO2=
58mmHg – PaCO2= 48 mmHg)
- Hémogramme à la recherche d’une anémie qui peut aggraver la dyspnée
- Dosage de créatinémie en vue d’un traitement diurétique
- Dosage du BNP (Brain Natriurétic peptid) dont le taux reflète la sévérité de l’insuffisance
cardiaque. Peptide natriurétique de type B qui provoque l’excrétion de sodium par les reins

2
son taux est augmenté de façon importante et spécifique en cas d’insuffisance cardiaque
systolique aiguë.
- Dosage des enzymes cardiaques (recherche d’un infarctus)
- Un bilan de coagulation avec TP et INR
- Radiographie thoracique faite au lit du patient ; confirme le diagnostic en montrant
des opacités pulmonaires, floconneuses, bilatérales
Traitement
- Poser un voie veineuse périphérique
- Oxygénothérapie pour améliorer l’oxygénation des tissus (2 à 8 litres/min)
- Diurétiques IV
- Vasodilatateur veineux (pour le traitement des symptômes en diminuant la pression dans la
circulation pulmonaire)
- Cardiotoniques (pour une correction de la chute du débit cardiaque)
- Relever le buste du patient et baisser les jambes
- Trinitrine sublinguale puis IV (vasodilatateur)
- Si agitation, administrer de faibles doses de Diasépane (Valium)
- Si complication d’un infarctus du myocarde : Dobutamine ou Dopamine en PSE
- Traitement de la cause
Diurétiques (Lasilix)
Actions : augmente l’élimination urinaire de sodium (effet natriuéritique ou saliurétique)
inhibant sa réabsorption au niveau rénal. Cette déplétion a 3 conséquences :
- Diminution des résistances périphériques (effet anti hypertenseur)
- Excrétion importante d’eau
- Modification de l’élimination urinaire de l’ensemble des électrolytes (chlore, calcium et
surtout potassium)
Indications : HTA, rétention hydrosodée, œdème localisé ou généralisé de l’insuffisance
cardiaque dont l’OAP
Contre-indications : hypovolémie, déshydratation, grossesse, allaitement, insuffisance
hépatique grave et insuffisance rénale grave
Effets indésirables : déplétion hydrosodée, perturbation de la kaliémie, hyperglycémie,
hyperuricémie, troubles cutanés, troubles digestifs, troubles auditifs et sexuels.

3
L’INSUFFISANCE CARDIAQUE
Définition générale :
- Incapacité du cœur à assumer sa fonction de pompe et de propulsion du sang. Elle se
traduit par une augmentation des pression en amont du ventricule défaillant
Physiopathologie :
Un ventricule est défaillant quand il n’arrive lus à pomper tout le sang qui le rempli. L’afflux
du remplissage provoque une augmentation des pressions dans la cavité ventriculaire puis
dans la cavité d’amont, l’oreillette. (principe du barrage)
L’augmentation des pressions progresse donc en remontant le sens circulatoire vers les
structures d’amont qui sont touchées peu à peu.
L’insuffisance ventriculaire gauche :
Définition :
les pressions augmentent dans l’oreillette gauche, ensuite dans les veines pulmonaires et
les capillaires pulmonaires. L’élévation de cette dernière provoque l’irruption d’eau (Plasma)
dans les alvéoles d’ou l’essoufflement et les autres symptômes d’insuffisance ventriculaire
gauche.
Causes :
- Les anomalies de fonction systolique : séquelles d’IDM ou d’angor, dilatation globale du
ventricule gauche (Possibilité d’alcoolisation chronique), séquelles de myocardite virale,
anémie profonde, troubles du rythme, HTA, atteintes valvulaires mitrales, hyperthyroïdie.
- Les anomalies de remplissage : surcharge en pression du Ventricule gauche
(rétrécissement aortique, HTA ), cardiopathie hypertrophique congénitale
Signes cliniques : fatigue consécutive à la baisse du débit systémique, dyspnée d’effort puis
de repos, dyspnée de décubitus avec risque d’OAP, cyanose, tachycardie due$ à l’hyper
stimulation adrénergique, troubles du rythme, OAP brutal et révélateur, parfois des signes
cérébraux par baisse du débit cérébral avec confusion, insomnie et anxiété.
L’insuffisance ventriculaire droite :
Définition :
la pression augmentent dans l’oreillette droite, puis les veines caves puis la circulation
veineuse systémique.
Le foie est d’abord touché (hépatalgie) et les tissus sous cutané (OMI) . la formation des
oedèmes est due à l’augmentation de pression dans les capillaires veineux sous cutanés, ce
qui provoque une sortie de plasma qui infiltre les tissus.
Causes : insuffisance cardiaque gauche +++, HTAP causée par une affection pulmonaire
telles que bronchite chronique emphysème, EP, cardiopathie congénitale, rétrécissement
mitral , affection pulmonaire chronique.
Signes cliniques : œdème déclive des membres inférieurs, turgescence des jugulaires,
cyanose, hépato-spléno mégalie, perte d’appétit , nausées car reflux dans les veines
gastriques + - inflammation de la muqueuse gastrique, insomnie, pollakiurie nocturne, ascite
(épanchement dans la cavité péritonéale)
Dans les deux cas l’insuffisance cardiaque évoluée se traduit par une chute du débit
cardiaque en aval du ventricule défaillant
IVG : Hypoperfusion rénale => oligurie
IVD : Œdème des membres inférieurs

4
L’insuffisance cardiaque chronique :
Souvent, il s’agit de la conséquence d’une hypertension dans la petite ou la grande
circulation au cours de laquelle le muscle cardiaque doit pomper contre la pression
augmentée dans les vaisseaux. Le ventricule doit fournir doit fournir une travail plus
important les fibres musculaires se modifient et deviennent pus longues et plus épaisses : il
se développe une hypertrophie musculaire cardiaque. La capacité d’éjection du cœur s’en
trouve diminuée. Le volume trop important de sang qui reste dans le cœur fait dilater les
vaisseaux.
Conseils d’hygiène de vie
- Le repos permet de diminuer le travail cardiaque : partagé ente le lit position demi-
assise et le fauteuil, pour éviter les stases sanguines dans le poumon et les veines
(risque de TVP)
- Remuer souvent les jambes pour activer la circulation du sang Conseiller des bas
élastiques en cas de gonflement des jambes (sur PM)
- Reprise possible d’une activité à condition de s’arrêter dés le moindre essoufflement.
- Durée de sommeil conseillée 8h, sieste efficace après le repas de midi.
- Choisir le mode de transport le moins fatiguant et le moins énervant
- Reprise progressive de certains sports (marche, vélo en terrain plat) exclure
compétition et sports violents
- Régime appauvri en sel :
o Suppression totale de pain, biscottes lait, charcuterie, conserves, poisson de
mer, crustacés huîtres, fromage, pâtisseries, eau minérale gazeuse,
médicaments contenant du Na
o Sont autorisés : pain et biscottes sans sel, lait sans sel, moutarde sans sel,
sel diététique non sodé (lithium, potassium)
en cas d’excès de sel une seule fois mais en grande quantité : risque de crise
de suffocation nocturne
un excès en petite quantité, mais souvent répétée entraîne des oedèmes
la prise de 1 à 2 kg en quelques jours traduit un écart de régime
- l’alimentation doit être équilibrée et l’obésité combattue
- la constipation sera soignée pour éviter les efforts violents de défection :boisson
abondante légumes verts et fruits sont conseillés.
- Si prise de diurétique, le patient doit compenser la perte en K en mangeant des
légumes et des fruits secs.

5
HYPER TENSION ARTERIELLE (HTA)
Définition
L’HTA se définit par une pression systolique > ou = 160mmHg
et pression diastolique > ou = 95mmHg
la tension normale est située autour de 14/9 (en dessous)
Etiologie
Cause rénale
Néphropathie glomérulaire, pyélonéphrite chronique, glomérulopathie diabétique, goutte,
hypercalcémie, maladie polykystique des reins, tuberculose rénale.
Vasculaire
Coarctation de l’aorte, sténose de l’artère rénale
Endocrinienne, surrénaliennes
Liée à la grossesse
Toxémie gravidique
Autres, toxiques :
La réglisse, les AINS, la cyclosporine, les Vasoconstricteurs nasaux, la contraception par
oestrogènes de synthèse, la corticothérapie prolongée.
HTA est appelée essentielle quand il n’y a aucune cause évidente, mais on lui lie des
facteurs de risque :
- le sexe en fonction de l’age avant 40 ou après 60 ans
- l’age
- les ATCD familiaux
- l’excès pondéral (obésité)
- la consommation importante de sel (> 5g /j)
facteurs favorisants :
- alcoolisme
- tabagisme
- chocs émotifs et répétés
- manque d’exercice physique
Mécanisme
Dysfonctionnement de la pression artérielle qui dépend de plusieurs facteurs :
- facteur hémodynamique (système nerveux autonome =SNA, système
Rénine/Angiotensine)
- la résistance artérielle périphérique totale
- le débit cardiaque
Conséquences
de l’HTA essentielle sont :
o hypertrophie ventriculaire Gauche => altération de la fonction diastolique du
Ventricule gauche, qui nécessite une hypertrophie auriculaire gauche qui
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%