Télécharger ceci

RSCA n°6
Un condensé de gériatrie
C’est ma deuxième semaine de stage en UGA (Unité de Gériatrie Aiguë) à l’hôpital de
Rothschild et je fais l’admission d’une patiente qui nous est envoyée des urgences pour
une chute au domicile dans un contexte d’altération de l’état général. Il s’agit de Me F.,
96 ans, veuve, qui habite dans un appartement au 8ème étage avec ascenseur avec sa fille
qui s’occupe d’elle. Elle n’a pas d’aides à domicile et l’interrogatoire de sa fille indique
qu’il s’agit d’une patiente en perte d’autonomie importante depuis plusieurs mois. Sa
fille s’occupait de tout, plus ou moins bien, comme va le révéler l’examen clinique de la
patiente.
Elle a dans ses antécédents une ACFA anticoagulée, une LLC ancienne et en rémission,
des ischémies aiguës des MI et du MSG en 2012 sur AOMI. Son traitement est composé
principalement d’un beta bloquant et de la Coumadine.
L’examen clinique initial retrouve une patiente dans un état catastrophique : Elle est
squelettique, complètement déshydratée avec une persistance du pli cutané majeure.
L’auscultation pulmonaire est en faveur d’une importante pneumopathie de la base
droite, ce qui est confirmé à la radiographie du thorax. Le plus alarmant est cependant
son état cutané : elle présente deux très importants ulcères artériels sur les faces
antérieures des 2 jambes, une escarre très volumineuse avec une phlyctène au niveau du
mollet gauche, ainsi qu’une escarre nécrotique stade 3 au niveau de son talon droit. Le
membre inférieur gauche est par ailleurs érythémateux, oedématié et chaud, évoquant
un érysipèle. La patiente est somnolente, à peine réactive. Son bilan biologique confirme
la déshydratation. Le syndrome inflammatoire biologique est majeur et elle a un INR à 9.
Je me dis alors que c’est mal parti…
Je rappelle la fille pour avoir plus de renseignements sur toutes ces plaies : elle me dit
qu’elles évoluaient depuis déjà plusieurs mois et que c’est elle qui réalisait des
pansements, comme elle le pouvait, c'est-à-dire simplement avec des compresses. Elle
me signale alors aussi avoir traîné sa mère au sol après sa chute, n’ayant pas été capable
de la relever, ce qui a probablement entraîné une friction avec apparition de l’escarre au
niveau de la jambe gauche. Je lui demande alors si sa mère voyait régulièrement son
médecin traitant. Elle me signale que depuis que celui-ci s’était fait remplacer en Février
dernier, elle n’en avait plus vu. La patiente avait déjà été hospitalisée en 2012 à
Rothschild devant une décompensation cardiaque et des aides à domicile avaient été
préconisées, que la fille n’avait pas souhaité mettre en place. J’informe la fille de l’état
très grave de sa maman et du pronostic défavorable. Elle ne semble pas m’écouter et me
parle tout le temps d’autre chose. Quand je lui demande de passer voir sa mère car elle
risquait de mourir bientôt, elle me répond qu’elle ne pourrait pas venir, du fait de la
chaleur…
J’appelle lors tout de même le successeur du médecin traitant : il n’a effectivement
jamais été contacté pour cette patiente et n’était pas du tout au courant de son état à
domicile.
Nous mettons en place un traitement par réhydratation et antibiotiques et
contrairement à toute attente, l’état clinique de la patiente s’améliore tout doucement…
Cette situation m’a posé différents problèmes : d’une part, la patiente présente plusieurs
problèmes purement médicaux et assez fréquents en gériatrie, notamment une

dénutrition marquée ainsi que des plaies dans un état avancé. Je vais faire le point sur
ces deux problématiques, en m’efforçant de sortir du contexte hospitalier et en adaptant
mes recherches à ce qu’il est possible et nécessaire de faire en ambulatoire. Ce qui par
ailleurs aurait pu nettement améliorer l’état de la patiente avant son hospitalisation !
Ensuite vient tout le problème relationnel avec sa fille : pourquoi laissait-elle sa mère
dans un tel état à domicile ? Pourquoi avoir refusé les aides ? Est-elle dans le déni
lorsqu’elle ne semble pas comprendre la gravité de la situation ? Aurait-il fallu faire un
signalement plus tôt dans la prise en charge ? Le médecin traitant est –il dans
l’obligation de rappeler ses patients lorsqu’il n’a plus de nouvelles ? A qui peut-on
s’adresser en tant que médecin traitant devant un cas de gériatrie compliqué et quelles
aides auraient pu être mises en place pour éviter que la situation ne s’aggrave à tel
point ?
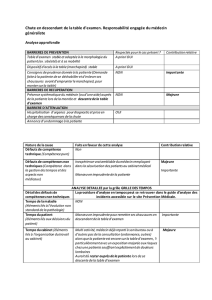
I- La dénutrition chez le sujet âgé
a. Chez quels patients la rechercher ?
D’après les recommandations de la HAS (1), tous les sujets âgés sont à risque de
dénutrition. D’autant plus si elles sont atteintes d’un cancer, d’une maladie
inflammatoire, de défaillances chroniques sévères d’organes. Quelques risques sont très
spécifiques au sujet âgé : ce sont l’isolement social, la maltraitance, les escarres, la
polymédication, les troubles bucco-dentaires, les régimes restrictifs, les syndromes
démentiels, les troubles de la déglutition et les troubles psychiatriques.
Tous nos patients âgés, qu’ils soient autonomes ou non, qu’on les voit en visite à
domicile ou au cabinet devraient donc être évaluées sur le plan nutritionnel.
b. Comment la dépister ?
En hospitalisation, le dépistage est systématique et se fait dès l’entrée du patient par la
mesure du poids actuel, la comparaison au poids dit « de forme » ainsi que le dosage de
l’albuminémie et de la pré-albuminémie.
En ville, d’après les recommandations, le dépistage devrait se faire une fois/an chez
toutes les personnes âgées et plus fréquemment encore chez les personnes âgées à
risque.
Le dépistage se fait par la mesure du poids et de l’IMC. Ceci est fait fréquemment au
cabinet mais devient plus difficile lors d’une visite à domicile. Il est alors important de
s’assurer qu’il y ait une balance présente au domicile du patient. Pour la mesure de la
taille, on peut la déduire grâce à la hauteur talon-genou, plus facile à effectuer. Pour cela,
il existe des tableaux à imprimer ou alors le calcul peut être réalisé sur internet, par
exemple sous http://www.masef.com/freewares3/tailleestimee.htm.
Le MNA (Mini Nutritional Assessment) est un questionnaire évaluant l’état nutritionnel
chez la personne âgée. Il est peu réalisé en pratique puisqu’il nécessite d’avoir à la fois
des données précises sur les habitudes alimentaires ainsi que la réalisation d’autres
mesures telles que la mesure de la circonférence brachiale et de celle du mollet.
Le dosage de l’albuminémie est recommandé (1) en ville et un taux inférieur à 35g/L
signe une dénutrition. En cas de dénutrition avérée, le poids doit être contrôlé toutes les
semaines et l’albuminémie une fois/mois.
c. Prise en charge et conseils nutritionnels
Pour lutter contre la sarcopénie,il faut associer une activité physique régulière à un
apport protéique adéquat (1g/kg/j), dont la moitié sous forme de protéines animales

(2). Le régime doit être bien sûr le plus équilibré possible, sans toutefois faire de régime
strict. Les restrictions doivent dans la mesure du possible être proscrites. Il faut en outre
veiller à un apport correct de calcium et de vitamine D (3-4 parts de produits laitiers/j et
aliments riches en vitamine D. Les apports énergétiques (30 kcal/kg) doivent être
augmentés en cas de pathologie intercurrente. Il faut également adapter les textures
alimentaires à la dentition, augmenter éventuellement les prises de repas dans la
journée, et éviter une période de jeûne nocturne de plus de 12h.
En cas de dénutrition avérée, la première étape de la prise en charge est
l’enrichissement des aliments (1) avec de la crème, du beurre, des œufs… Si cela est
insuffisant, des compléments nutritionnels oraux peuvent être prescrits, ceux-ci peuvent
être consommés pendant les repas ou en collation, l’objectif étant d’atteindre un apport
supplémentaire de 400kcal/j et/ou 30 g/j de protéines.
La prescription d’une nutrition entérale nécessite une hospitalisation initiale de
quelques jours et ne se prévoit qu’en cas d’échec des autres méthodes.
Dans le cas de ma patiente : Mon stage en gériatrie m’a permis de bien comprendre à
quel point la dénutrition était fréquente et pouvait avoir des conséquences graves. Lors
de mes stages en ville, je ne la dépistais pas de manière systématique, ce qui est une
erreur, d’autant plus qu’il s’agit d’un dépistage simple ! Il est vrai que l’on ne pèse pas
systématiquement les patients âgés, surtout lors des visites à domicile, par manque de
moyens (tous n’ont pas une balance !), ou par manque de temps. Ma patiente aurait dû
bénéficier d’un dépistage beaucoup plus précoce, ce qui aurait pu éviter une telle
évolution.
II- Prise en charge des plaies chroniques chez le sujet âgé
a. Classification des plaies
Cette classification concerne plus particulièrement les escarres. Elle est constituée de 4
stades, selon la NPUAP (National Pressure Ulcer Advisory Panel) (3) :
- Stade I : Erythème : Rougeur persistante qui ne disparaît pas à la levée de l’appui
- Stade II : Ulcération superficielle touchant l’épiderme +/- le derme (désepidermisation,
phlyctène ou abrasion)
- Stade III : Plaie profonde impliquant les tissus sous-cutanés (nécrose de la peau)
- Stade IV : Destruction étendue aux muscles, tendons, os.
b. Prévention
La prévention de ces plaies est essentielle, autant à l’hôpital que chez les patients peu
mobiles, habitant au domicile et consiste en plusieurs points, souvent simples à mettre
en œuvre (4).
- Traitement des infections intercurrentes
- Prescription de supports d’aide à la prévention : lit médicalisé avec matelas adaptés au
risque d’escarre, coussins pour le fauteuil, bottes de décharge… Des conseils pour la
prescription de ce type de matériel peuvent être donnés par le pharmacien, par l’équipe
d’ergothérapie en milieu hospitalier, par des prestataires de service pour le matériel
plus élaboré.
- Veiller au bon positionnement et à la bonne installation du patient et favoriser les
changements de position fréquents (au mieux toutes les 4 heures).
- Prescription de soins de kinésithérapie avec mobilisations du patient et si possible
réeducation à la marche.

- Favoriser les soins de nursing ayant pour objectif d’éviter au maximum les
macérations.
- Les massages/pétrissages doivent être proscrits en raison d’une dilacération et
fragilisation des tissus sous-cutanés.
- Veiller à maintenir des apports hydriques et caloriques suffisants, la dénutrition étant
un facteur de risque important d’escarre.
c. Traitement : Choix du pansement
Les 2 tableaux ci-dessous résument les indications des différentes classes de
pansements en fonction de la phase de cicatrisation et en fonction du type de plaie (4)
(5).
Détersion
Bourgeonnement
Epidermisation
Hydrocolloïdes
x
x
x
Hydrocellulaires
x
x
Hydrogels
x plaie sèche
Alginates
x
x plaie
hémorragique
exsudative
Hydrofibre
x
x plaie exsudative
fragile
Tulles/interfaces
x
Films
x
Charbons
x
x plaie malodorante
Argent
x
x
x plaies infectées
Pansement booster
x
Stade et aspect de la plaie
Pansements et soins recommandés
Nécrose sèche
Débridement mécanique puis Hydrogel
Fibrine ou nécrose humide
Débridement mécanique puis alginates si
exsudative, hydrogels si peu exsudative
Plaie creuse, exsudats modérés à
importants
Alginates
Plaie creuse, exsudats majeurs
Alginates
Plaie infectée
Alginates ou hydrocellulaires
Plaie bourgeonnante
Hydrocolloides
Plaie hyperbourgeonnante
Corticoides locaux de classe 2
Plaie superficielle ou épithélisation
hydrocolloides ou hydrocellulaires
Il existe une très large variété de pansements et ce n’est pas simple de s’y retrouver pour
savoir quoi prescrire. Ci-dessous un tableau indiquant quelques noms commerciaux
pour chaque type de pansement (4).
Type de pansement
Nom commercial
Hydrocolloïdes
Algoplaque ; Comfeel ; DuoDerm
Hydrogels
Comfeel Purilon ; DuoDerm Hydrogel
Alginates
Algostéril ; Urgosorb
Hydrocellulaires
Mepilex ; Aquacel Foam

Hyrofibres
Aquacel
Pansements au charbon
Carbonet ; Actisorb Plus
Interfaces
Mepitel ; UrgoTul
Pansement irrigo-absorbant
Hydroclean
Pansement super-absorbant
DryMax
A noter : pour les patients aux antécédents d’AOMI ou à risque vasculaire présentant une
plaie nécrotique, la détersion ne doit jamais se faire sans avoir vérifié l’état vasculaire
sous-jacent, en mesurant l’IPS ou en réalisant une écho-doppler artérielles des membres
inférieurs. Si l’état vasculaire est précaire, une revascularisation doit être tentée afin de
favoriser la cicatrisation.
Dans le cas de ma patiente : Des mesures de prévention auraient pu être mises en place
au domicile, telle une prescription de kinésithérapie et la prescription d’un lit médicalisé
avec matelas adapté et coussins de décharge. Les pansements auraient dû être faits par
une IDE à domicile et non par sa fille. La prise en charge de la dénutrition aurait permis
d’avoir un meilleur état cutané. Ma patiente avait une AOMI connue. Une écho doppler
artérielle a été réalisée montrant certes des sténoses étagées à droite mais sans
interruption totale du flux artériel, ainsi qu’une revascularisation secondaire
importante. La nécrose au niveau de l’escarre du talon droit a donc pu être détergée.
III- La maltraitance faite aux personnes âgées
Cette situation pose clairement la question de la maltraitance. Même si cela n’était pas
intentionnel, les soins prodigués de la fille à sa mère étaient clairement insuffisants et
ont même la patiente en danger.
a. Fallait-il faire un signalement ?
Les mauvais traitements infligés à des personnes âgées doivent être signalés par
quiconque en a eu connaissance (6). La maltraitance peut être active, mais également
passive. Le délaissement d’une personne en état de péril du fait de sa dépendance est
également considéré comme une forme de maltraitance.
Le médecin doit alarmer les autorités s’il y a privation ou sévices ou s’il y a un risque de
suicide ou d’atteinte à la vie d’autrui par usage d’une arme.
Si l’on se trouve dans une telle situation, il convient de saisir une autorité administrative
(préfet, médecin inspecteur de la santé) ou de saisir directement le procureur de la
République.
Le médecin ne doit signaler que les faits constatés et ne doit pas dénoncer les auteurs
présumés.
Dans le cas de ma patiente : Il s’agissait ici d’une situation de maltraitance passive. Si le
médecin traitant n’avait pas perdu cette patiente de vue, il aurait pu intervenir en
effectuant un signalement au Procureur de la République. Des aides avaient bien été
proposées et vivement conseillées à la fille lors de la dernière hospitalisation en 2012
mais celles-ci n’avaient jamais été mises en place.
Je me suis entretenue avec l’une de mes chefs en gériatrie et l’assistante sociale du
service afin de trouver des solutions face à une telle situation et afin de savoir si la fille
était obligée d’accepter les aides : Elle ne l’est pas, bien évidemment. On ne peut fait plus
 6
6
 7
7
 8
8
1
/
8
100%