les outils du diagnostic en pathologie thyroidienne - polys

LES OUTILS DU DIAGNOSTIC EN PATHOLOGIE THYROIDIENNE
A) Evaluer l’imprégnation hormonale d’un patient. Celui-ci est-il en euthyroïdie, en hyperthyroïdie, en
hypothyroïdie ?
1) L’évaluation clinique par la séméiologie (cf cours D1)
En cas de signe suspect, pratiquer
2) Le bilan thyroïdien hormonal
Les hormones thyroïdiennes
Dans des conditions d'apport en iode normal (150 µg/j), la thyroïde secrète principalement de la
T4 transformée secondairement dans les tissus périphériques en T3 sous l'effet de diverses désiodases. La
T3 est l'hormone active sur les récepteurs cellulaires. Le dosage des fractions libres (non liées aux
protéines porteuses) de la T4 et de la T3 est le meilleur reflet de leur activité biologique. La T4l permet
d'évaluer la production thyroïdienne, la T3l caractérise plutôt les régulations périphériques parfois
modifiées (syndrome de basse T3 des stress chroniques). Les techniques utilisées actuellement par les
laboratoires peuvent connaître certaines limites en cas de protéines porteuses anormales ou d'AC anti T4.
Valeurs normales usuelles : T4l : 8 - 18 pg/ml ; T3l : 2 - 4 pg/ml
La TSH
La TSH contrôle la thyroïde. A l'inverse, le taux sanguin de cette hormone est le reflet du niveau
fonctionnel thyroïdien par rétro contrôle négatif. La sécrétion de TSH est modulée avec une extrême
sensibilité par les hormones thyroïdiennes périphériques, ainsi la valeur de TSH est le premier paramètre
modifié au cours des dysthyroïdies, avant que les hormones thyroïdiennes périphériques n'atteignent les
bornes de la normale.
Le dosage de TSH a connu de nombreuses évolutions permettant essentiellement d'améliorer sa sensibilité
dans les valeurs basses et ainsi le diagnostic des hyperthyroïdies primaires.
Valeurs usuelles : TSH mUI/l = 0,3 - 4
L'emploi de techniques ultrasensibles de 2 ème génération (sensibilité 0,1 mUI/l) ou de 3ème génération
(sensibilité 0,01 mUI/l) est indispensable pour le diagnostic des hyperthyroïdies primaires.
Le dosage de la TSH
permet un diagnostic précoce des dysthyroïdies (premier paramètre modifié)
permet de diagnostiquer le niveau de l'atteinte sur l'axe thyréotrope : l'hypophyse ou
la thyroïde
Le test au TRH sensibilise ce dosage. Il n’est maintenant réalisé que dans 2 situations :
les hypothyroïdies primaires frustes avec TSH limite supérieure ( réponse ample)
la pathologie hypophysaire.
Le bilan thyroïdien recommandé (RMO) pour le diagnostic d'une dysthyroïdie est le dosage de la
TSH et si besoin la T4l.
Les autres dosages

La thyroglobuline (Tg) est la principale protéine fabriquée par la thyroïde. Son taux sérique est un
marqueur de la présence de tissu thyroïdien dans l'organisme. Son dosage est donc très intéressant dans la
surveillance des cancers thyroïdiens différenciés opérés et le dépistage de métastases. Au cours des
inflammations thyroïdiennes aiguës ou subaiguës le taux de Tg est augmenté. En cas de thyrotoxicose
factice (prise de T4 par le patient), le taux est effondré.
La Calcitonine (CT) est le marqueur d'une pathologie des cellules C de la thyroïde (carcinome mdullaire
de la thyroïde), son dosage peut être sensibilisé par le test de stimulation par la pentagastrine.
L'iodémie ou iodurie permet de dépister une surcharge iodée (médicaments, produits de contraste
radiologique).
Les auto-anticorps thyroïdiens
Leur dosage permet de dépister une pathologie auto immune thyroïdienne. Ces auto-anticorps se
développent contre des antigènes thyroïdiens.
Le récepteur de la TSH est la cible d'auto-anticorps stimulants, responsables de la maladie de Basedow,
et d'anticorps bloquants retrouvés dans certaine hypothyroïdies. Leur mise en évidence est réalisée par le
dosage des AC anti récepteurs, ce dosage ne présume pas de leur fonction stimulante ou bloquante.
Les anticorps anti Thyroperoxydase (TPO) n'ont pas d'activité biologique certaine mais sont le meilleur
marqueur des thyroïdites chroniques autoimmunes comme la thyroïdite de Hashimoto.
De même, les anticorps anti thyroglobuline, sans activité biologique connue, constituent un bon
marqueur de cette pathologie. Ils interfèrent avec le dosage de la Thyroglobuline (à prendre en compte en
cas de suivi de cancer).
Pour l'instant, il n’y a pas d'auto-anticorps dosables couramment pour le transporteur de l'iode de la
membrane basale ou celui de la membrane apicale (pendrine).
B) évaluer les anomalies morphologiques de la thyroïde
1) L'examen clinique
La thyroïde est accessible à un examen clinique simple qui déterminera la taille des lobes, leur
caractère régulier ou nodulaire (intérêt du calque pour les mesures évolutives), leur consistance, les
éventuels signes de compression, la présence d'anomalies cervicales associées (adénopathies) ...
Cependant les limites sont nombreuses : exploration unique de la face antérieure de la thyroïde,
difficultés d'examen chez les sujets au cou court ou musclé (hommes, sujets âgés).
2) L'échographie
Elle peut définir de manière reproductible la taille et le volume des lobes, la localisation et la
taille de nodules parfois infra cliniques, les rapports avec les structures de voisinage, l'échogénéicité de la
thyroïde.
Son apport est essentiel dans toute pathologie morphologique thyroïdienne repérée par la clinique.
Cependant, l'examen demeure opérateur dépendant. La détection de nodules infra cliniques dans 30 à 40
% de la population générale pose le problème des limites entre normale et pathologie.
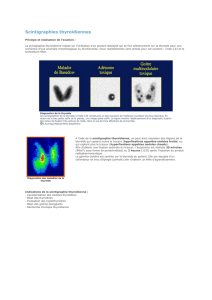
3) La scintigraphie
Cet examen donne une information morphologique : image thyroïdienne, basée sur un caractère
fonctionnel : la capacité du parenchyme thyroïdien à capter l'iodure ou son équivalent le technetium 99.
Le caractère fonctionnel de la thyroïde peut être défini zone par zone (intérêt pour les nodules).
Cependant la définition est inférieure à celle de l'écho (repérage des nodules > 1 cm).
4) La ponction cytologique

Les lésions thyroïdiennes sont accessibles à une analyse cytologique permettant l'étude des
caractères morphologiques des cellules. La ponction est réalisée à l’aiguille fine sous repérage clinique ou
échographique.
Quand la ponction est interprétable le frottis peut être classé en 3 grandes catégories: bénin probable,
malin, douteux, le diagnostic précis et définitif des lésions demeurant l'apanage des
anatomopathologistes.
La qualité des résultats dépend 1- de l'opérateur : qualité du repérage de la lésion et de la ponction ; 2- du
cytologiste qui doit être entraîné à la lecture des lames de thyroïde.
Autres examens morphologiques
Ils sont utiles en cas de suspicion de compression des organes de voisinage : examen des cordes
vocales en ORL, radio de poumon et radio cervicale appréciant la déviation trachéale, TDM cervico
thoracique meilleur examen pour définir les limites d'un goitre plongeant et le retentissement trachéal.
1
/
3
100%