2. L`IRA est organique (suite)

1
Gabrielle Baud
Adrien Guillet
7/12/10
Sémio réa, Insuffisance rénale aigue, Y. Le Tulzo
Insuffisance Rénale Aigue (suite)
2. L’IRA est organique (suite)
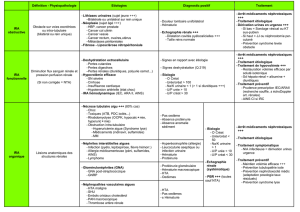
L’IRA obstructive
Fréquence croissante (20-25% des IRA) surtout
dans la population > 65 ans.
Le plus souvent obstacle aigu, unilatéral sur un rein fonctionnellement unique
Levée de l’obstacle en urologie: urgent surtout si
sepsis associé
Piège: la rétention aigue d’urine avec globe vésical sans atteinte rénale
a) Clinique
-Antécédents de troubles urinaires (dysurie, hématurie...) ?
-Alternance oligurie - polyurie (fibrose autour des uretères peut entrainer leur fermeture à la
suite d’une radiothérapie) ?
-Lombalgie type colique néphrétique ± iléus réflexe si obstacle brutal
-Douleur provoquée à la palpation/percussion de la fosse lombaire ?
-Toucher pelvien : adénome/cancer prostatique? Tumeur pelvienne ?
-Signes d'infection urinaire ou généraux (choc septique) ?
(pyélonephrite sur obstacle)
-Parfois totalement asymptomatique
-Anurie le + souvent
-Parfois diurèse conservée et acidose tubulaire de type IV, avec tendance à l’hyperkaliémique.
b) Examens complémentaires
Abdomen sans préparation:
- lithiase ?
-Taille des reins : mesurée par rapport à la taille des vertèbres
Un gros rein peut être dû à : - un diabète

2
- une amylose
- une polykystose rénale
Quand infection urinaire répétée => « petit rein grignoté »
Echographie abdomino-pelvienne (systématique devant toute IRA)
– Obstacle ? Uni ou bilateral ?
– Dilatation des cavité pyelocalicielles
– Taille, morphologie des reins, diminution épaisseur corticale,
– Peut être faussement normale: cavités simplement « visibles »
TDM sans injection d’iode, l’iode étant contre indiquée en cas d’IR. Toutefois l’iode
peut être injectée dans certaines situations avec discussion préalable
IRM: meilleure analyse de l’obstacle
ECBU et hémocultures selon contexte
c) Etiologies
Obstacle intraluminal :
• Migration de lithiase +++ Avec rein opposé non fonctionnel (hydronéphrose infra clinique...)
radio opaque (oxalate de CA++) ou non (acide urique)
• Plus rares: caillot sanguin
• Nécrose papillaire au cours d’un état de choc
• Très rares: « lithiase » médicamenteuse, bilharziose urinaire, fungus ball (amas fongiques)
Compressions extrinsèques
• Cancer locaux (prostate, vessie, utérus, intestin...)
• Métastases rétropéritonéales (sein...),
• Adénopathies: lymphome
• Fibrose rétropéritonéale :
•Complication de chirurgie locale
– (ligature uretère et hystérectomie (historique)
d) Traitement d’une IRA obstructive
1) Traitement d'une urgence métabolique vitale (cf. Hyper K, OAP...)
2) Dérivation des urines en urgence, surtout si sepsis associé (+++)
Montée de sonde urétérale sous cystoscopie :
• Souvent en 1ère intention , montée jusqu'au bassinet, sortie par urètre, ou
double J.

3
Néphrostomie percutanée :
• Plutôt en 2ème intention. Repérage échographique du bassinet. Anesthésie
locale possible.
3) Compensation de la polyurie de « lever d'obstacle ». La polyurie étant due à l’hyperurémie.
4) Traitement ultérieur de la cause, en fonction des possibilités.
5) Dans tous les cas
– Rechercher et traiter une éventuelle infection urinaire associée
– L'injection de diurétique (furosémide) est contre indiquée
NB Si rétention aiguë urine avec IRA obstructive, sondage vésical ou
cathétérisme sus pubien (cf.supra)
III. IRA parenchymateuse
L'IRA parenchymateuse, rénale ou organique correspond à une atteinte lésionnelle du
parenchyme rénal et à des lésions histologiques. Sa prise en charge diagnostique et
thérapeutique relève de soins spécialisés

4
A. Nécrose tubulaire aiguë (NTA)
• Cause principale des IRA d'origine rénale (environ 50%)
• Lésions des cellules épithéliales tubulaires, des tubes et oedème interstitiel.
• IRA rapide, oligo-anurie persistante (en moyenne 10 à 15 J) puis récupération de la fonction
rénale avec polyurie lors de la reprise de la diurèse
• Signes cliniques et biologiques prédominants: ceux de l’étiologie puis ceux de la défaillance
rénale
• Une association de causes est souvent à l'origine d'une NTA. (par ex choc + toxique ou
hypovolémie + lyse cellulaire)
• Quelque soit l'étiologie, une hypovolémie antérieure favorise la survenue d'une NTA.
1. Etiologies des NTA
Etats de choc
Tous les chocs: par ischémie, ou hypoperfusion
Lyses cellulaires aiguës
• Hémolyse aiguë intra vasculaire (ex : accident transfusionnel)
• Rhabdomyolyse (compression musculaire, thrombose artérielle)
• Lyse tumorale aiguë (début de chimio d’une grosse masse tumorale)
NTA toxiques
• Aminosides
• Produit de contraste radiologique (iode)
• Chimiothérapie anticancéreuse
• Précipitations intratubulaires de médicaments (acyclovir)
B. Néphrite Interstitielle aiguë (NIA)
• Insuffisance rénale aigue brutale sans les causes d’une NTA (pas de choc, pas
d’hypololémie, pas de toxiques directs...)
• Histologie: lésions de l'interstitium, oedème et infiltrat cellulaire (PN, lympho,
macrophages), sans nécrose tubulaire avec possibilité d'évolution vers une fibrose en 1 à
2 semaines.
• IRA rapidement évolutive à diurèse variable
• Une question importante est celle de la ponction biopsie rénale (PBR) qui peut être indiquée,
à visée diagnostique, pronostique et en vue d'une éventuelle corticothérapie
Plusieurs causes :
NIA infectieuses
Fièvre, hématurie macro (tubules très abimés) ou micro, leucocyturie, proteinurie (1à 2 g/l),
pas d’HTA, reins normaux ou un peu gros + contexte infectieux (pas évident)

5
Liées à des lésions présuppuratives ou « autoimmune croisée » au cours
d’infections systémiques (endocardite, leptospirose, virose) ou rénales
NIA médicamenteuses
Fièvre, hématurie macro ou micro, leucocyturie, proteinurie (1à 2 g/l),
Eosinophilie et éosinophilurie +++ (traduisant une allergie), atteinte d’un autre organe
(hépatite, éruption
cutanée), récidive rapide après réintroduction malencontreuse d’un trt.
Liées à un mécanisme immuno-allergique lors du trt par b-lactamines ou AINS
(dans ce cas proteinurie +++),
Corticothérapie à envisager après persistance de l'IRA malgré le retrait du
médicament, précocement et/ou sur arguments histologiques (PBR)
NIA néoplasiques
NIA idiopathiques
C. Néphropathies glomérulaires aiguës :
1. Syndromes de base :
Ces 3 trois syndromes sont classés par vitesse d’aggravation croissante
a) Syndrome néphrotique
Proteinurie > 3g/l et Albuminémie < 30g/l
Rétention hydrosodée (oedèmes, epanchements, HTA)
Insuffisance rénale aigue inconstante (fonctionnelle le + souvent)
Hématurie micro ou macroscopique (20% des cas)
Hyperlipidémie
Hypercoagulabilité car hémoconcentration
b) Syndrome néphritique aigu
Insuffisance rénale aigue modérée ou sévère avec oligurie
Rétention hydro-sodée avec HTA, oedèmes
Proteinurie variable
Hématurie micro ou macroscopique
c) Syndrome de glomérulonéphrite rapidement
progressive
Insuffisance rénale aigue sévère avec oligo-anurie
Rétention hydro-sodée avec HTA, oedèmes
Proteinurie variable
Hématurie micro ou macro
 6
6
 7
7
 8
8
1
/
8
100%