Séméiologie des urgences vitales

Séméiologie des urgences vitales
Urgence vitale
Urgence
-qui n’attend pas
Vitale
-qui met en jeu le pronostic vital
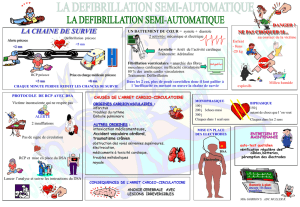
L’arrêt circulatoire
Les défaillances respiratoires
Les défaillances circulatoires (état de choc)
Les comas
Délai d’intervention : 3 min
L’état de mort apparente
-présentation clinique d’un gisant : immobile, inconscient, posture inappropriée
-syndrome clinique associant :
Un coma : n’ouvre pas les yeux, ne répond pas, ne réagit pas
Une obstruction des voies aériennes : Airway
Un arrêt respiratoire : Breathing
+/- un arrêt circulatoire : Circulation
L’ABC de la ressuscitation
Ressuscitation :
Réanimation des patients en état de mort apparente
Basic Life Support :
Réanimation cardio-pulmonaire de base = RCP de base
A=Airway : libération des voies aériennes supérieures (LVA sup)
B=Breathing : ventilation artificielle bouche à bouche
C=Circulation : compression thoracique

1) Prévenir l’aggravation
Eviter de nous exposer au risque :
- sur une route, baliser l’accident
- dans un domicile, si intoxication au CO, aérer et sortir la victime
2) Stimuler et parler
En dehors d’un contexte traumatique, mettre la victime sur le dos, la stimuler
pour voir si elle ouvre les yeux
Si elle ne se réveille pas : coma=obstruction des voies aériennes supérieures
3) Libérer les voies aériennes supérieures
Etendre la tête, soulever le menton de bas en haut pour décoller le massif
lingual.
L’obstruction pharyngée due à la chute du massif lingual sur la paroi post du
pharynx est une glossoptose.
4) Vérifier la ventilation 10 secondes
Look : regarder la cage thoracique
Listen : écouter les bruits
Feel : sentir le flux aérien
5) Insuffler 2 fois 700 mL en 2 secondes
En pinçant le nez et en soulevant le massif lingual
5 bis) Vérifier l’affaissement du thorax
5 ter) Si insufflation impossible : obstruction des voies aériennes
- corps étranger
- obstruction linguale
Vérifier la vacuité buccale
Améliorer la manœuvre de LVAS
6) Ventiler 2 fois par bouche à bouche
-pincer le nez
- maintenir LVAS
7) Contrôler 10 secondes le pouls carotidien
-main frontale qui pinçait le nez
- à partir du larynx (axe médian)
- déplacer 3 doigts latéralement dans la gouttière carotidienne
- plaquer la carotide contre les apophyses transverses cervicales

7) Compression thoracique
Si coma + LVAS + arrêt resp + 2 insufflations + abolition 10 secondes du pouls
carotidien
Comprimer le thorax au niveau du 1/3 inf du sternum (4-5 cm)
Durée de compression=durée de relaxation (1… et 2… et 3…)
Bras tendus à 2 mains
15 compressions / 2 insufflations
100 compression / min
12 insufflations / min
Chez l’enfant :
- 1 seule main suffit
- dépression sternale : 1/3 hauteur du thorax
- rapport compression/insufflation :
o > 8ans : 15/2
o < 8 ans : 5/1
Chez le nourrisson :
- bouche à bouche-nez
- insuffler 20 fois/min
- pouls huméral chez le nourrisson < 1 an
- pression du thorax avec 2 doigts
- rapport 5/1

Etat de mort apparente
MG
MG MG oct
oct oct 2002
20022002
ArrArrêêt circulatoire inopint circulatoire inopinéé
Prévention aggravation
Bilan initial: A,B,CBilan initial: A,B,C
AlerteAlerte
RRééanimation CP de baseanimation CP de base
DDééfibrillation fibrillation
semi-automatique
semi-automatique
ÉÉvacuationvacuation
SecouristeSecouriste
MMéédicalisationdicalisation
MobilisationMobilisation
DDééfibrillateurfibrillateur
L’alerte 15 ou 112
Le 15 : Service d’Aide Médicale d’Urgence
-connexion au SMUR (Service Mobile d’Urgence et Réanimation) le + proche
Le 112 : appel d’urgence européen
Objectif : médicaliser, évacuer
L’appel téléphonique
1- Localiser l’urgence vitale
2- Se présenter : Dr, n° de tel portable
3- Circonstances : accident de voie publique…
4- Nombre de victimes
5- Bilan initial de la victime
6- Réa entreprise (RCP, DSA)
7- Autres informations, raccrochées à la demande du centre 15

L’arrêt circulatoire inopiné ACI
Arrêt de la fonction circulatoire
Survenant inopinément
-en dehors de tout cause environnementale
-chez un sujet en état de bonne santé apparente
Aboutit à la mort subite
-S’il n’y a pas de ressuscitation immédiate
Enjeu de santé publique : 60 000 morts par an en France (1 pers/1000/an)
Le sujet s’effondre
Par dissolution du tonus neuro-musculaire
Etat de mort apparente
-coma : n’ouvre pas les yeux, ne répond pas à la parole ni à la stimulation
douloureuse
-arrêt resp ou gasp agonique : après LVAS, absence de ventilation
-arrêt circulatoire : après 2 insufflations, absence de pouls carotidien pendant
10 secondes
Les 3 types d’ECG d’arrêt circulatoire
Tracé linéaire
Fibrillation ventriculaire
Bradycardie
avec bloc auriculo-ventriculaire
Rythme idio-ve,triculaire
(inefficacité circulatoire)
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%