Neurologie : Traitements de l'épilepsie et de la migraine

Cours n°16 : neurologie 27/05/2010
Les traitements en neurologie
Antiépileptiques
Classification
Epilepsies généralisées
o Crises tonico-cloniques (grand mal) +++
o Crises myocloniques
o Absences (petit mal)
• Suspension brèves de la conscience (< 20 s) totalement amnésiques
Epilepsies partielles (focales) avec ou sans altération de la conscience
Etats de mal
o Crise épileptique prolongée
Mécanismes d’action des médicaments
Interférence avec les neurotransmetteurs excitateurs et inhibiteurs
Blocage des canaux ioniques voltage dépendants
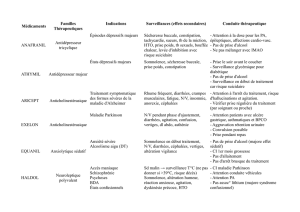
Antiépileptiques polyvalents Dépakine* (Acide valproique)
Indications
o Tous les types d’épilepsies
Pharmacocinétique
o Métabolisme hépatique Elimination urinaire
Posologie - Administration
o Formes cp (immédiat et LP) - Solution buvable
o Forme injectable (IV) quand la VO inutilisable ou dans l’état de mal
épileptique
o Marge thérapeutique étroite
o Deux à trois prises (sauf pour forme LP : 1 à 2 prises) aux repas
Effets secondaires
o Bonne tolérance –Troubles digestifs- Tremblements - Hépatotoxicité -–
trouble hémostase - prise poids
Précautions d’emploi
o Hépatique - Rénale - NFS
Interaction médicamenteuses
o Inhibiteur enzymatique
o Contre indication : méfloquine (Lariam)
Contre –indication
o Hypersensibilité – Hépatite
Benzodiazépines
Valium* (diazépam cp inj)
Rivotril* (clonazépam cp inj)
Indications

o 1ère intention dans la crise épileptique et l’état de mal épileptique pour
leur action rapide
Autres antiépileptiques Tégrétol® (carbamazépine)
o Indications
• Crises tonico cloniques et partielles (pas dans les absences et crises
myocloniques)
o Pharmacocinétique
• Métabolisme hépatique intense : inducteur enzymatique
o Posologie et administration
• Formes libération immédiate (cp sec) et LP 200 et 400mg Forme
buvable
• Marge thérapeutique étroite : dosage
• Posologie progressive par paliers tous les 3 à 7 jours. 2 prises par jour
(LP)
o Effets secondaires
• +++ Neurologiques : somnolence vertiges diplopie (surdosage)
céphalées
• Troubles digestifs
• Hyponatrémie
o Précautions d’emploi
• Hépatique, hématologique
o Interactions médicamenteuses (nombreuses)
• Inducteur enzymatique : Associations déconseillées : contraceptifs
oraux, AVK, macrolides, lithium…
Di hydan* (Phénytoine) - Dilantin* Prodilantin*
o Indication : comme carbamazépine
o Marge thérapeutique étroite
o Effets secondaires
• Fréquents - doses dépendants
• Digestifs : Hypertrophie gingivale (20%)
• Neurologiques
• Hirsutisme
• Hématologiques
o Inducteur enzymatique
o Forme injectable IM IV
Barbituriques
Gardénal* Apepsal* (phénobarbital)
Mysoline* (primidone)
Crises tonico cloniques et partielles mais pas absences
Effets secondaires
o Fréquents : sédation somnolence chez adulte (transitoire) – hyperactivité
chez enfant
o Pharmacodépendance
Nouveaux antiépileptiques

o 1ère intention
o Spectre large
o Bonne tolérance
• Oxcarbamzépine Trileptal*
• Lamotrigine Lamictal*
• Gabapentine Neurontin*
• Ethosuccinimide Zarontin*
• Felbamate Taloxa*
• Tiagabine Gabitril*
• Topiramate Epitomax*
• Vigabatrin Sabril*
• Lévétiracétam Keppra*
• Stiripentol Diacomit®
Conduite du traitement
Instauration
o Monothérapie
o Progressive
o Suivi biologique
Education du patient
Arrêt du traitement
o Possible
o Facteurs en faveur : absence de crises
o Progressif sur plusieurs mois
o Accord du patient
Surveillance
Avant administration
o Vérifier la prescription, dose et horaires
o Bilan préthérapeutique
• EEG
• Bilan hépatique
• Pas d’allergie
Constater l’efficacité du traitement
o Reconnaître la crise convulsive : début brutal, cri, chute
o Prévenir les crises si possibles
• Reconnaître les signes annonciateurs
• Eviter les facteurs favorisants : alcool, surmenage, manque de sommeil,
décalages horaires, certains médicaments
• Médicaments de la crise à prévoir
Contrôle régulier :
o EEG
o Dosages de l’antiépileptique
• efficacité du traitement
• si des signes d’intolérance apparaissent

• réalisés à l’état d’équilibre
o Bilan hépatique
Dépister les effets secondaires
o graves (agranulocytose…) ou bénins
Conseils à l’entourage du patient
Ce qu’il faut faire
o Noter l’heure de la crise
o Retirer les objets pouvant blesser le patient
o Position latérale de sécurité dès que possible
o Rassurez le patient
o Contacter le SAMU si la crise dure plus de 5 min
Ce qu’il ne faut pas faire
o Ne pas transporter le patient
o Ne pas entraver les mouvements ou tenter de l’asseoir
o Ne rien mettre dans la bouche
ANTIMIGRAINEUX
Qu’est ce que la migraine ?
Trouble fonctionnel d’origine biologique intéressant le cerveau et les méninges ainsi
que leurs vaisseaux sanguins
Migraine = céphalées +/- troubles végétatifs
Migraine avec ou sans aura
Aura
o Troubles visuels (99%)
o Troubles sensitifs : fourmillements
o Troubles du langage
o Troubles moteurs (rares)
Quels sont les facteurs déclenchant ?
Psychologiques (70%)
Alimentaires : fromage, conserves de poisson gibiers faisandés, charcuterie, vin,
chocolat …
Hormonaux
Manque ou excès de sommeil
Facteurs sensoriels (bruit) ou climatiques
TRAITEMENTS
Maladie sous diagnostiquée : automédication surconsommation de
médicaments non spécifiques céphalées par abus médicamenteux
Penser aux gestes simples
Pas d’antalgiques opiacés
Médicaments de la crise
o Médicaments non spécifiques : antalgiques et anti-inflammatoire
o Médicaments spécifiques : triptans et dérivés ergot de seigle
Médicaments de fond

Médicaments de la crise non spécifiques : crise modérée
Antalgiques périphériques
o Paracétamol : 0.5 à 1g/j (adulte) (grade C)
o Aspirine : 0,6 à 1g/j (adulte) (Grade A) + métoclopramide 10mg (grade A)
AINS (Grade A)
o Ibuprofène (Nureflex®) 400 à 600 mg *
o Ketoprofene ( Bi profénid ®) 75 à 150mg*
o Naproxène (Apranax®, ) 500 à 1000mg
o Diclofénac (Voltarene®)
Mode d’administration
o Au cours d’un repas
Effets indésirables
o Digestifs et hémorragiques
Contre indications
o Ulcères digestifs
o Hémorragies
o Allergie
o Prise d’anticoagulants
MEDICAMENTS DE LA CRISE spécifiques
Triptans Grade A
• Sumatriptan (Imigrane®, Formes orales pernasales et injectables
(Imiject®)
• Zolmitriptan (Zomig® Zomig oro®)
• Naratriptan (Naramig®)
• Elétriptan (Relpax®)
• Almotriptan (Almogran®)
• Frovatriptan (Tigreat®)
o Indication : traitement de la crise migraineuse avec ou sans aura
o Contre-indications :
• Maladies cardiovasculaires, HTA
• Accident vasculaire cérébrale
• Insuffisance rénale et hépatique
• Traitement par antidépresseurs IRS (Prozac …) IMAO, ergotamine
Effets secondaires (10%) :
o Syndrome des triptans : impression de tête vide, oppression, somnolence,
fatigue, augmentation pression artérielle
o Nausées
o Risque de dépendance : céphalées auto-entretenues
Attention modalités de prises
o Délai min entre 2 prises (2 à 4h)
o Pas plus de 2 prises par jour
o < 12 doses par mois
Ne pas prendre deuxième prise si première inefficace
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%