Tuberculose

Florent LAUTREDOUX et Saïd BICHALI
21/01/2011
Anapath, Inflammation, Inflammation granulomateuse + Tuberculose, Dr Caulet-Maugendre S.
Bon courage, vous allez vous faire chier…
Les deux diaporamas de ce cours (Inflammation granulomateuse et Tuberculose (MT) : lésions élémentaires)
sont disponibles sur l’ordi de la corpo. Ces diaporamas sont importants pour les photos surtout.
Le diaporama sur l’Inflammation granulomateuse actuellement disponible sur le réseau pédagogique est celui de
l’année dernière et est un peu différent de celui de cette année. Le diaporama sur la Tuberculose (MT) : lésions
élémentaires disponible sur le réseau pédagogique est apparemment le même que celui de cette année. La prof a
dit qu’elle allait les mettre à jour.
INFLAMMATION
GRANULOMATEUSE
Intro
Dans certaines formes d’inflammation, il n’y a pas de cicatrisation immédiate. Il persiste alors
une image histologique permettant de suspecter ou d’affirmer un groupe d’étiologies, voire
une étiologie spécifique avec un signe pathognomonique (ex : nécrose caséeuse dans une
infection mycobactérienne, généralement la tuberculose). Le plus souvent, plusieurs agents
peuvent être à l’origine de lésions proches histologiquement (spécificité relative), et un agent
peut produire différentes lésions (sensibilité relative). Ces images anatomo-cliniques seront à
confronter avec les données cliniques, biologiques et radiologiques pour établir un diagnostic.
L’inflammation est souvent d’origine infectieuse. Parfois, la résistance de l’agent en cause
empêche la guérison, et la réaction inflammatoire persiste (par réaction à une substance
antigénique, ou à une substance peu soluble telle qu’un métal). Une réaction immunitaire
cellulaire vient alors s’ajouter, et on parle d’inflammation granulomateuse.
I – Définition
L’inflammation granulomateuse est une forme d’inflammation chronique spécifique. Il s’agit
d’une réaction cellulaire caractérisée par un agrégat d’histiocytes-macrophages activés de
type épithélioïde, entourés par de petits lymphocytes.
II – Microscopie
A – Histiocytes-macrophages
Les histiocytes sont des cellules inactives, dans le tissu conjonctif, dérivant des monocytes
sanguins (qui sont recrutés dans un contexte sain ou inflammatoire). Les histiocytes activés
sont appelés macrophages. Les histiocytes-macrophages activés sont des cellules allongées,

fusiformes, à cytoplasme éosinophile, avec un noyau ovalaire très décondensé et un petit
nucléole. Ils apparaissent comme des taches roses en amas (facilement repérables).
B – Cellules géantes (cellules de Langhans et
cellules de Müller)
Les histiocytes-macrophages activés vont fusionner pour former des cellules géantes multi-
nucléées (jusqu’à 30-40 noyaux), à cytoplasme éosinophile abondant. Dans l’inflammation
granulomateuse, les histiocytes-macrophages activés et les cellules géantes peuvent se
grouper en amas : ils forment un granulome épithélioïde (« épithélioïde » car les cellules
épithéliales ont tendance à se grouper de la même façon).
III – Physiopathogénie (voir le schéma ci-dessous)
Secondairement à une réaction immunitaire à médiation cellulaire (due à la persistance de
substances antigéniques), il va y avoir un recrutement des monocytes sanguins, et de
nombreux histiocytes vont être activés en macrophages. Ces macrophages vont former un
granulome épithélioïde giganto-cellulaire. La formation du granulome est donc due à la
persistance d’un agent infectieux, à une insuffisance de la phagocytose (corps étrangers) ou à
une inefficacité de l’immunité (Maladie Auto-Immune…), dans un contexte de réaction
d’hypersensibilité cellulaire.
Schéma de l’activation macrophagique avec hypersensibilité retardée (HSR) :

IV – Diagnostic étiologique
A – Généralités
La spécificité est relative, les lésions observées sont le plus souvent des éléments
d’orientation vers un groupe d’affections hétérogènes. Parfois, certaines particularités
permettent de dégager une étiologie plus précise.
Par exemple, dans les causes infectieuses, une coloration de Grocott positive met en évidence
un champignon, tandis qu’une coloration de Ziehl positive met en évidence un BAAR. On
peut ensuite préciser l’agent infectieux en cause par une étude microbiologique (l’observation
de l’aspect des colonies et la biologie moléculaire sont généralement nécessaires pour
affirmer le diagnostic).
Dans les causes non-infectieuses, on va confronter l’étude anatomo-clinique avec l’étude
microbiologique, en procédant par élimination des diagnostics différentiels.
Le but du diagnostic précis est de pouvoir orienter la prise en charge, avec la thérapeutique
spécifique la plus adaptée.
B – Etiologies d’inflammation granulomateuse
1 – Etiologies infectieuses
- Bactériennes :
o BAAR :
Tuberculose (MT : mycobactérie tuberculeuse)
Mycobactéries atypiques (MNT : mycobactéries non-tuberculeuses),
qui peuvent donner les mêmes images que celles d’une tuberculose
Lèpre
o Syphilis
o Maladie des griffes de chat
- Parasitaires :
o Bilharziose
o Pneumocystose
- Fongiques :
o Histoplasmose
o Cryptococcose
2 – Etiologies non-infectieuses
- Poussières et métaux :
o Silicose
o Bérylliose
- Corps étrangers :
o Fils de suture
o Prothèse

- Indéterminées :
o Sarcoïdose
o Maladies auto-immunes (Wegener, Churg & Strauss)
o Alvéolite allergique extrinsèque
C – Tuberculose
1 – Réaction inflammatoire granulomateuse
- Cellules épithélioïdes :
Pas très grandes (mais plus grosses que des lymphocytes), généralement allongées (parfois
globuleuses), à cytoplasme éosinophile et à noyau clair en forme de « semelle de chaussure ».
- Cellules géantes de type Langhans :
Très grandes, avec un noyau en fer à cheval.
- Petits lymphocytes
- Réaction fibreuse :
La réaction granulomateuse évolue en fibrose.
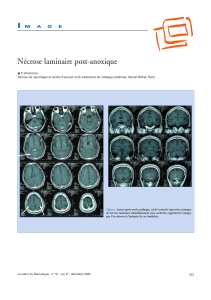
2 – Nécrose caséeuse
On observe un foyer de nécrose correspondant à une destruction tissulaire du parenchyme
infecté. La nécrose caséeuse est un signe pathognomonique des mycobactéries (mais pas
spécifiquement de la tuberculose).
C’est une lésion éosinophile, avec des fibres « fantomatiques » du tissu détruit, entourées
d’une réaction cellulaire granulomateuse (histiocytes épithélioïdes, cellules géantes,
lymphocytes et fibrose). Au niveau macroscopique, elle ressemble à du lait caillé (caséum) :
matériel mou (ou plus sec, selon l’état d’hydratation), blanchâtre ou jaunâtre.
Les bacilles lysés libèrent des substances toxiques à l’origine de la nécrose. Ce phénomène est
amplifié par les sécrétions lymphocytaires (TCD4 helper et TCD8 suppresseurs)
d’interleukines qui sont également cytotoxiques pour les cellules saines. Ces taches de
nécroses s’étendent et confluent, jusqu’à former une caverne dans le poumon. Les produits de
nécrose seront alors évacués par les bronches et/ou entourés de granulomes. La présence d’un
granulome témoigne d’une infection évolutive, alors que la fibrose marque le stade cicatriciel
(l’infection pourra cependant reprendre plus tard).
La coloration de Ziehl met en évidence des BAAR (mycobactéries : MT, MNT et bacille de la
lèpre). Dans une infection tuberculeuse il y a très peu de bacilles, tandis que dans une
infection à MNT (contexte d’immuno-dépression) il y a une pullulation en paquet de bacilles
dans la nécrose.

D – Fils de suture
L’état inflammatoire dépend de la réaction immunitaire du sujet : le corps étranger (CE) est
plus ou moins bien toléré selon le patient. La persistance du CE peut induire une réaction
granulomateuse. Des cellules épithélioïdes se regroupent en amas autour du CE et fusionnent
en cellules géantes avec des noyaux de morphologie anarchique : cellules de Müller (=
cellules de Touton).
Dans le cas où on ne connaît pas la nature du CE à l’origine de l’inflammation, on va le
rechercher avec un microscope à polarisation.
E – Poussières de métaux : exemple de la silicose
Silicose = poussière + particules de silicate. La réaction épithélioïde est plutôt dirigée contre
le silicate et se caractérise par un phénomène de fibrose abondant entraînant une insuffisance
respiratoire. Le diagnostic repose sur une dyspnée, la présence de nodules pulmonaires
infiltrés à la radio, et le contexte de travail dans une atmosphère de poussière (la silicose est
une maladie historique : elle est plutôt rare maintenant, grâce aux mesures de protection).
L’examen anapath sur une biopsie pulmonaire n’est pas indispensable en général.
L’observation microscopique montre un granulome formant de petites lésions éosinophiles,
riches en cellules. Ce granulome est entouré d’alvéoles et d’infandibulums (bronchioles
distales), qui risquent d’être comblés et détruits par la réaction inflammatoire cellulaire. On
retrouve en plus de nombreuses particules de silice, et de l’anthracose (pigment noir présent
chez tout le monde dans les vaisseaux lymphatiques pulmonaires et les ganglions
médiastinaux, sans causer de pathologie) qui risque ici d’aggraver l’inflammation.
L’étude minéralogique est réalisée si le contexte ne permet pas de préciser le minéral à
l’origine de la réaction inflammatoire. Elle se fait sur un échantillon de tissu frais qui est
ensuite fixé avec du formol dépoussiéré. Dans une silicose, on observera des particules de
silice.
F – Sarcoïdose
La sarcoïdose donne des granulomes épithélioïdes.
Dans une biopsie trans-bronchique ou dans une biopsie pulmonaire chirurgicale (cf photo
diapo 17 du diaporama mis à jour), on observe des petits granulomes les uns à côté des
autres.
La particularité de ces amas (cf photo diapo 18) est qu’ils ne confluent pas contrairement à la
tuberculose. Les granulomes apparaissent comme des sortes de petits glomérules. On observe
une fibrose cerclée qui entoure les granulomes et les sépare les uns des autres. Les fibres
pénètrent un peu dans les follicules (granulomes). Aussi, il n’y a pas de nécrose ni de nécrose
caséeuse. On peut voir un tout petit peu de nécrose fibrinoïde mais ça reste très petit. Au total,
les granulomes sont non confluents et non nécrosants.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%