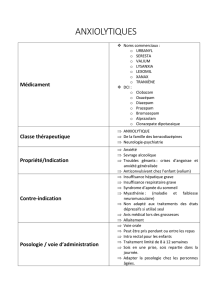
Alcool : Évaluation et Prise en Charge - Guide Pratique

S. Coscas, L. Karila, A. Benyamina, M, Reynaud.
Hôpital Paul Brousse
DEPARTEMENT DE PSYCHIATRIE ET D’ADDICTOLOGIE
STRATEGIES D’EVALUATION DES PROBLEMES D’ALCOOL ?
1. REPERAGE ET INDICATIONS
1. Entretien clinique :
Modalités de consommation et agenda de consommation
Question simple : « Vous est-il arrivé dans les trois derniers mois de boire cinq verres de boissons alcoolisées
dans le même repas ou lors de la même soirée? »
Autoquestionnaires plus complet à remplir avant ou après la consultation : DETA et/ou AUDIT
2. Marqueurs biologiques : CDT et GGT si élevés 99% de sensibilité et 90% de spécificité
3. Evaluation bio-psycho- sociale
4. Evaluer les facteurs de risque de dépendance, rechercher une codépendance et/ou des
pathologies associées.
5. Evaluation de la motivation
Ex : « Sur une échelle de 1 à 10 à quel point est-il important de modifier votre consommation d’alcool ? Période
sans consommation ? »
▼ ▼ ▼
« Trop c’est quand ? » :
Consommation dans les
situations à risque :
conduite de véhicules, au
travail, pathologies
associées, grossesse....
« Trop c’est combien ? » :
Consommation de quantités
excessives :
nombre de verres par
semaine :
28 pour l’♂ (21 chez la ♀)
nombre de verres par
occasion : 6 en une fois chez
l’♂ (4 chez la ♀)
« Trop c’est comment ? » :
Modalités d’usages à risque :
Précocité
Auto médication
Polyconsommations
Répétitivité du
comportement
Recherche d’excès
INFORMATION
Risques et dommages encourus
Documents informatifs remis au patient Conseils et INTERVENTION brève
Vers un changement du comportement
Drogues Info Services
PRISE EN CHARGE
SPECIFIQUE
2. PRISE EN CHARGE DE L’USAGE NOCIF : Abuseurs, consommateurs à risque, et
candidats aux décompensations somatiques.
USAGE A RISQUE
Situations à risque
Consommations excessives
USAGE NOCIF
Dommages : physiques, psychiques, sociaux
USAGE SIMPLE
Usage d’alcool festif et maîtrisé
sans dommages
DEPENDANCE
« impossibilité de s’abstenir de consommer »
o Dépendance psychique : tolérance, comportement compulsif
(craving)
o Dépendance physique : signes de sevrage à l’arrêt du produit
o Dommages psychiques somatiques ou sociaux graves

Conseils :
Education avec règles hygiéno-diététiques
Conseil personnalisé autour des consommations d’alcool
Informer le patient et l’entourage sur les risques : aigu et chronique
Recommandations sur les seuils de prudence
Stratégies et tactiques tendant à réduire la consommation
Agenda des consommations (sur 1 semaine pour évaluation et dans le cadre du suivi)
Intervention brève :
Agir sur les consommations à risque en modifiant les comportements de consommation :
Eviter les situations à risque
Lutter contre les modalités de consommation à risques
Aider à maintenir une consommation modérée
prévenir, réduire et traiter les dommages
Agir sur les déterminants et les complications psychologiques et sociales.
Entretiens motivationnels :
Manifester de l’empathie
Inciter les déclarations motivationnelles par des questions ouvertes pour mettre
en évidence les contradictions
Eviter l’affrontement, ne pas forcer la résistance
Renforcer le sentiment de liberté de choix et d ’efficacité personnelle
Bilan paraclinique systématique :
1. NFS, VS, Plaquettes, TP, TCA, GGT, CDT, bilan hépatique, urée, créatininémie, ionogramme
sanguin, protidémie, glycémie, amylasémie, lipasémie, TSHUS
2. Electrocardiogramme
3. Radiographie de thorax
4. Echographie hépatique
La prise en charge sera intégrée dans un projet de soins avec la mise en place d’un
suivi vers un centre spécialisé ou un médecin généraliste (RDV pris).

3. PRISE EN CHARGE SPECIFIQUE DE LA DEPENDANCE A
L’ALCOOL
Elle est pluridisciplinaire et le but est de :faciliter l’accès rapide aux structures de soins
En cas de sevrage complexe ou de sevrage simple inefficace pour des patients
alcoolodépendants motivés à l’arrêt ou contraints pour des raisons médicales urgentes.
Elle nécessite une surveillance et un traitement médicamenteux adapté qui peuvent être
mis en place en milieu hospitalier (en unité spécialisée ou non) ou si possible en ambulatoire.
Pas de contre-indications au sevrage mais des non indications = pas de motivation.
3.1. LE SEVRAGE THERAPEUTIQUE SIMPLE
Le sevrage thérapeutique simple peut être mis en place chez des patients
alcoolodépendants en ambulatoire ou hospitalisés dans les services non spécialisées de
médecine et de chirurgie pour un problème somatique.
Indications : Patients présentant une dépendance modérée ou un usage nocif sévère
Modalités en cas de sevrage ambulatoire :
Commencer le sevrage de préférence en début de semaine, avec un arrêt de travail 1 semaine
si nécessaire, choix du début par le patient.
Le bilan complémentaire du retentissement sera fait en ambulatoire.
Le suivi : 1 contact (téléphonique ou en consultation) par jour pendant les 4 premiers jours et
par des consultations 1 à 3 fois par semaine avec une équipe soignante disponible (un
infirmier et un médecin référents).
LE SEVRAGE :
Arrêt des consommations d’alcool ou éviction de l’alcool
Hydratation suffisante A SURVEILLER : 2-3 litres d’eau per os par jour (eau, jus de fruits)
Traitement médicamenteux :
Benzodiazépines à demi-vie longue : Diazépam VALIUM®
Les posologies seront adaptées en fonction de l’état clinique avec un minimum de 3
comprimés par jour jusqu’à 8 comprimés par jour.
Addictolytique : Acamprosate Aotal® 333mg : 2cp matin, midi et soir
si poids > 60kg sinon 2cp matin, 1cp midi et soir
Vitamines : B1 B6 : 1cp matin, midi et soir ; vitamine PP 500mg: 2cp matin et midi
Le sevrage sera intégré dans un projet de soins avec une prise en charge à moyen et
long terme: suivi vers un centre spécialisé ou un médecin généraliste (RDV pris).
Contre-indications au sevrage ambulatoire
Addictologiques :
dépendance physique sévère
Polytoxicomanie
Somatiques :
antécédents de crise convulsive généralisée ou de delirium tremuns
pathologie somatique grave susceptible de décompenser
Psychiatriques :
syndrome dépressif ou autre pathologie psychiatrique sévère associée
Sociales : isolement social ou processus de désocialisation (SDF)
DATES
J1 et J2
6cp Diazépam Valium® 10mg Nb de cp / 24h
8h
12h
18h
22h
0h
4h
J3 et J4
5cp
8h
12h
16h
20h
0h
J5 et J6
4cp
8h
12h
16h
20h
J7 et J8
3cp
8h
14h
20h
J9 et J10
2cp
8h
20h
J11 et J12
1cp
20h

3.2. LE SEVRAGE THERAPEUTIQUE COMPLEXE en unité d’Addictologie
Indications
Addictologiques :
o Dépendance sévère
o Sujets fragilisés ayant des difficultés à maintenir l’abstinence suite à un
échec de plusieurs tentatives de sevrage
Somatiques :
o Antécédents de délirium tremuns et/ou de crises convulsives de sevrage
o Affection somatique pouvant décompenser au moment du sevrage
Psychiatriques
o Affection psychiatrique pouvant décompenser au moment du sevrage
Sociales : Conséquences sanitaires et sociales sévères
Nécessité d’une hospitalisation prolongée et d’un programme thérapeutique intégré
(somatique, psychologique, psychiatriques et social)
Admission (le matin) et bilan d’entrée : Examen clinique complet pour évaluation de l’état
et à la recherche de complications de l’alcoolodépendance
- Bilan paraclinique systématique :
1. Ethylomètre, alcoolémie
2. Toxiques urinaires (cannabis, cocaïne, opiacés) et recherches de benzodiazépines
3. NFS, VS, Plaquettes, TP, TCA, GGT, CDT, bilan hépatique, urée, créatininémie, ionogramme sanguin, protidémie,
glycémie, amylasémie, lipasémie, TSHUS
4. Sérologie HIV (après accord du patient), HBV, HCV
5. Electrocardiogramme
6. Radiographie de thorax
7. Echographie hépatique
8. Consultation ORL
- Examens spécialisés en fonction de la clinique et des premiers résultats :
9. PSA et frottis urinaire si Homme > 50 ans ; consultation gynécologique chez la femme.
10. Consultation cardiologique et/ou échographie cardiaque si ECG anormal ou si consommations de cocaïne associées
11. Consultation stomatologique et panoramique dentaire si mauvais état buccodentaire
12. TDM cérébral si point d’appel neurologique, électromyogramme si neuropathie périphérique
13. Consultation ophtalmologique si nécessaire
1. Traitement médicamenteux Benzodiazépines à demi-vie longue : VALIUM®
Nous recommandons d’utiliser l’échelle CIWA qui permet d’objectiver la gravité du sevrage,
même si cette évaluation est le plus souvent faite sur une impression clinique moins
systématisée :
PROTOCOLE CIWAr : surveillance à 8h, 12h, 16h, 22h (et à 2h si CIWAr > ou = 8 à 22h)
à l’arrivée du patient
1 cp de Valium ® 10mg puis :
Si CIWAr < 4
traitement de base à adapter en fonction des consommations
antérieures de benzodiazépines (si dépendance décroissance plus
progressive) sinon pas de Valium
Si CIWAr > ou = 4
4 cp de Valium ® 10mg par jour
(soit à 8h, 12h, 16h, 22h)
Si CIWAr > ou = 8
1 Cp de Valium ® 10mg toutes les 2 heures jusqu’à la prochaine
CIWAr
Si CIWAr > ou = 15
1 Cp de Valium ® 10mg toutes les heures jusqu’à la prochaine
CIWAr
! Si suspicion ou atteinte hépatique (ou insuffisance respiratoire) : Remplacer le
Diazépam Valium® 10mg par de l’Oxazepam Seresta® 50mg (benzodiazépine à ½-vie courte
sur 8 jours).
2. Aotal® 333mg : 2cp matin, midi et soir (si poids < 60kg : 2cp matin, 1cp midi et soir).
3. Vitamine B1 B6 : 1cp matin, midi et soir ; Vitamine PP 500mg : 2cp matin et midi.
4. Hydratation suffisante A SURVEILLER 2-3 litres d’eau per os par jour (eau, jus de
fruits).
SURVEILLANCE : pouls, TA, Température, état clinique toutes les 4 heures les
trois premiers jours.

En cas :
de signes de sevrage trop importants (sueurs, tremblements),
de quantités trop importantes de Valium® nécessaires (>10cp/j),
de dénutrition, de vomissements ou de troubles de la déglutition :
Mise en route du traitement par voie IV pendant 3 jours ou plus selon le protocole CIWAr:
1 litres de Glucose 5% (+ 4g NaCl/L + 2g KCl/L) + B1 (1g/24h) + B6 (0,5g/24h) + PP
(0,5g/24h). Puis il y a aura un relais per os
5. Thérapeutiques adjuvantes spécifiques au service d’addictologie :
Thérapies de groupe : ateliers (groupes de parole, éducation pour la santé), thérapies
cognitivo-comportementales (renforcement motivationnel, prévention de la rechute,
résolution des problèmes et gestion des émotions)
Aide des proches
Psychothérapies individuelles, familiales et de couple
Suivi infirmier
Consultations avec une assistante sociale
Thérapies corporelles : Relaxation, sports, balnéothérapie
Kinésithérapie, ergothérapie, diététique
 6
6
 7
7
 8
8
1
/
8
100%