Lire l`article complet

Hernie étranglée
par Marc Leclerc du Sablon*
. Chirurgien, Centre hospitalier P. Chubert, Vannes, France ; Médecins sans Frontières.
La hernie étranglée est une des urgences les plus fréquentes, dans toutes les
régions du monde et à tous les âges de la vie. Le diagnostic en est simple mais le
traitement chirurgical ne souffre aucun retard. La gravité potentielle, liée au risque
d'occlusion intestinale aiguë et de sphacèle intestinal, est imprévisible et tout doit
donc être fait pour permettre à ces patients d'être opérés dans les plus brefs délais.
I. Généralités
Une hernie non compliquée est indolore (elle entraîne tout au plus une simple gêne)
et son contenu est facilement repoussé dans l'abdomen par simple pression.
Parfois, au décours d'un effort par exemple, la hernie n'est plus réductible par les
manoeuvres habituelles. Le collet de la hernie est devenu trop étroit et constitue un
anneau d'étranglement rigide qui empêche la réduction, comprime le viscère
incarcéré et compromet sa vascularisation (d'abord le retour veineux puis la
vascularisation artérielle).
Par définition, une hernie étranglée est donc une hernie devenue douloureuse et
irréductible.
Cet étranglement a plusieurs conséquences
- La douleur, liée à l'ischémie du viscère étranglé, qui est le plus souvent l'intestin
grêle, parfois le côlon, l'appendice, l'épiploon ou l'ovaire.
- La nécrose ischémique du viscère ainsi étranglé peut être rapide (quelques heures
à un ou deux jours selon les cas).
- L'obstacle causé par l'étranglement d'une anse intestinale provoque une occlusion
intestinale mécanique d'évolution rapide et grave.
On comprend donc pourquoi il s'agit d'une urgence absolue.
1. Quelles sont les hernies qui risquent de s'étrangler ?
Quels que soient leur taille et leur type anatomique, toutes les hernies peuvent
s'étrangler un jour ou l'autre ; certaines plus que d'autres, cependant (fig. 1).
Ce sont surtout les hernies inguinales congénitales, dites encore obliques externes.
Elles sont de loin les plus fréquentes, notamment en Afrique et chez l'enfant et

l'adulte jeune. Elles traversent la paroi abdominale en suivant le canal inguinal et
leur collet est étroit, d'où le risque d'étranglement.
La hernie crurale dont le collet est également étroit et fibreux est souvent
diagnostiquée au stade d'étranglement. Elle se voit surtout chez les femmes âgées.
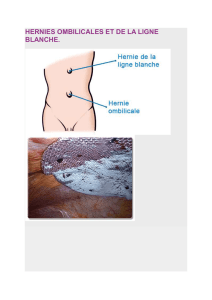
Les hernies inguinales directes, dites de faiblesse, à collet large et les hernies
ombilicales s'étranglent moins souvent.
2. Qu'est-ce qu'une hernie irréductible ?
Avec le temps et en dehors de tout accident aigu et douloureux, la hernie devient
progressivement irréductible, du fait de son volume et des adhérences qui se créent
au sein d'un sac épaissi et remanié. La hernie reste cependant peu douloureuse et
n'est pas étranglée. Le risque d'étranglement et d'occlusion à bas bruit est
cependant élevé et l'intervention s'impose dans un délai bref.
Il. Diagnostic
La hernie inguinale étranglée, la plus fréquente, est prise ici pour exemple (fig. 2).
1. La forme aiguë
La forme aiguë commune est de diagnostic facile. Brutalement, à la suite par
exemple d'un effort de toux, la hernie, jusque-là insensible, est devenue
extrêmement douloureuse. Rapidement apparaissent des vomissements ou des
nausées. L'examen du malade, allongé et déshabillé, permet de retrouver facilement
dans la région inguinale une tuméfaction plus ou moins volumineuse mais dure, très
douloureuse, non impulsive à la toux, et surtout totalement irréductible par la
pression douce (surtout ne pas appuyer fortement+ + +, car on risque de refouler
dans l'abdomen une anse intestinale nécrosée.)
Lors de l'examen initial, on s'efforcera de préciser les éléments suivants :
- depuis combien de temps exactement la hernie est-elle douloureuse ?
- date des dernières émissions de selles normales (la diarrhée peut se voir lors d'une
hernie étranglée) ou de gaz ;
- existence d'un météorisme abdominal ou d'une défense ;
- prise de la température, du pouls et de la tension;
- recherche de signes de déshydratation (soif, pli cutané, tachycardie, hypotension,
oligurie ... ) qui sont des signes de gravité traduisant le retard du diagnostic.

2. Formes dites « occlusives »
Parfois la hernie est méconnue et le malade semble souffrir d'une occlusion
intestinale aiguë avec douleurs, vomissements, arrêt du transit et météorisme et, seul
l'examen minutieux et systématique de tous les orifices herniaires permet de
retrouver la hernie étranglée.
On n'oubliera jamais cette recherche très simple si l'on se souvient que la hernie
étranglée est la cause la plus fréquente des occlusions mécaniques.
III. Évolution
En l'absence de traitement, la striction permanente du contenu herniaire entraîne
rapidement le sphacèle et la gangrène par ischémie de l'anse intestinale incarcérée.
L'état général du malade se dégrade rapidement en raison de l'infection liée à cette
gangrène et des complications métaboliques provoquées par l'occlusion.
Le malade est alors fébrile (parfois hypothermique, en cas de choc), déshydraté,
oligurique. La tension est basse et pincée, le pouls rapide, faible et filant. Les
vomissements sont fécaloïdes, l'abdomen est tendu et météorisé. Localement la
région inguinale est inflammatoire, rouge et chaude. Parfois on perçoit une
crépitation gazeuse caractéristique de la gangrène locale.
Ces symptômes sont tardifs et se voient chez des patients venant de régions
éloignées qui parfois ont dû voyager plusieurs jours, avant d'atteindre un hôpital
équipé. Ces formes graves existent encore malheureusement dans de nombreuses
régions sous-équipées ou troublées par les guerres.
Plus exceptionnels, aujourd'hui, sont les patients qui ont pu « bénéficier » du
traitement traditionnel de cette affection. Le guérisseur a incisé au fer rouge en
pleine tuméfaction et il s'en est suivi une fistulisation avec issue de liquide fécal par
l'orifice. Quelques malades jeunes et résistants ont pu survivre à ce traitement et
être ensuite opérés de façon plus classique. Inutile de dire que cette antique
méthode, dont la mortalité dépasse 90 %, est à condamner...

IV. Traitement
La hernie étranglée est une urgence chirurgicale. Le malade doit donc être conduit
dans les meilleurs délais à l'hôpital le plus proche. La mortalité est directement
dépendante du délai d'admission à l'hôpital et de la mise en oeuvre du traitement.
1. La mise en condition
a. A son arrivée, une fiche de surveillance sera établie qui permettra de suivre une
réanimation entreprise immédiatement.
La réhydratation pré-opératoire est nécessaire chez ces malades dont l'état général
peut être très altéré.
Les bilans biologiques (numération globulaire, ionogramme) ne sont pas toujours
réalisables et peuvent être remplacés par un bon
examen clinique. Les signes cliniques simples, qui permettent de suivre la correction
de la déshydratation sont les suivants :
- la somnolence fait place à un bon état de conscience ;
- le pouls se renforce et sa fréquence diminue ;
- la TA augmente et devient moins pincée, moins labile (en position debout) ;
- les veines périphériques se remplissent (elles bleuissent) ;
- les muqueuses sont moins sèches, le pli cutané disparaît, ainsi que la soif ;
- la diurèse reprend, (elle sera mesurée d'heure en heure, recueillie par une sonde
urinaire) ;
- la température remonte (si elle était basse).
b. Les gestes à effectuer sont :
- mise en place d'une sonde nasogastrique, en aspiration si possible, sinon déclive
(reliée à un sac posé à terre) ; elle permettra d'éviter l'inhalation de liquide gastrique
lors de vomissements au moment de l'anesthésie ;

- mise en place d'une bonne voie d'abord veineuse périphérique ;
- antibiothérapie : pénicilline G 2 millions x 3/jour IV et métronidazole 500 mg x 3/jour
IV ;
- réhydratation : basée sur la perfusion de solution de Hartmann (ou Ringer lactate),
et de sérum glucosé additionné de CINa et CIK, si l'on en dispose, en quantité
adaptée à la déshydratation estimée ; on commence par passer deux litres en deux
heures, après quoi on complète selon la réponse clinique obtenue (encore un à deux
litres pendant les deux heures suivantes ; il s'agit d'un ordre de grandeur) ;
- l'intervention chirurgicale est entreprise dès que les constantes de pouls et de
tension le permettent et sans trop attendre ; un délai de deux ou quatre heures peut
être nécessaire,
- antalgiques : par exemple 2 amp. de 500 mg de paracétamol injectable IV ;
- prémédication : diazépam, atropine.
2. L'anesthésie
L'anesthésie générale, si elle est possible, est sans doute la plus confortable et elle
permet de faire face à toutes les situations.
L'anesthésie locale est également possible, lorsqu'il n'y a pas d'anesthésiste. Par
contre l'anesthésie loco-régionale par rachianesthésie est contre-indiquée à cause
de l'hypo-volémie habituelle.
3. L'intervention
Elle a deux objectifs :
- traiter le contenu du sac herniaire,
- réparer et refermer l'orifice herniaire.
La voie d'abord :
presque toujours une incision inguinale oblique, centrée sur la tuméfaction,
- rarement, en cas de phlegmon gangréneux ou fistulisé, une médiane
sousombilicale,
Il faut donc préparer le champ opératoire pour ces deux voies.
Matériel
Prévoir de quoi réaliser une résection intestinale (clamps) et une suture intestinale. e
Les différents temps de l'intervention ne peuvent qu'être rappelés ici :
 6
6
 7
7
1
/
7
100%