Résumé de la conférence du Pr Stéphane Oudard du 26 novembre

Résumé de la conférence du Pr Stéphane Oudard du 26 novembre 2013 :
Prise en charge du cancer du rein
Le cancer du rein touche plus l’homme que la femme. Son incidence est de 6 à 8 000
nouveaux cas par an en France. Des thérapies ciblées d’apparition récente ont sensiblement
amélioré le pronostic de ce cancer encore grave.
Il existe plusieurs types histologiques de cancer du rein.
Le cancer à cellules claires (75% des cas) ; les cancers papillaires (15% des cas) ; les cancers
chromophobes (5%) et l’oncocytome (5%).
Dans quelques cas, on retrouve une prédisposition héréditaire en rapport avec des
anomalies géniques. Le gène V.H.L. (maladie de Von Hippel Lindau) est le plus connu.
D’autres anomalies géniques ont été récemment découvertes mais sont rares.
Les indications thérapeutiques du cancer du rein sont fonction d’une classification
pronostique en pronostic favorable, intermédiaire et mauvais, faite en fonction de données
cliniques et biologiques.
Le traitement est d’abord chirurgical : néphrectomie partielle ou totale. Parfois, une petite
tumeur peut être détruite par radio fréquence ou cryothérapie sans chirurgie. 60% des
cancers du rein n’ont pas de métastases lors du diagnostic, mais récidivent dans les 3 ans
dans 25% des cas. Dans 40% des cas, il existe d’emblée des métastases. L’indication
chirurgicale est alors discutable.
La chimiothérapie est inefficace dans le cancer du rein.
L’immunothérapie classique par Il2 et Interféron, difficile à supporter, et peu efficace, est
actuellement supplantée par les thérapies ciblées. Elles visent à interrompre les voies
métaboliques de la croissance cellulaire et du cancer. Il existe plusieurs molécules à la
surface ou à l’intérieur de la cellule, responsables de la prolifération cellulaire ou de
l’angiogenèse (formation de nouveaux vaisseaux) qu’on peut inhiber grâce à des anticorps
ou des inhibiteurs de protéines (TKI).
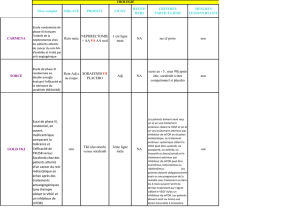
Actuellement, il existe 3 voies thérapeutiques : la première, pour inhiber l’angiogenèse ; la
deuxième, pour inhiber la molécule mTor ; la troisième, toute récente, pour bloquer le lien
PD1.
La conférence du Pr Oudard a porté essentiellement sur ces nouveaux traitements. Ils sont
réservés au cancer métastatique d’emblée ou, secondairement. Si le pronostic est bon ou
intermédiaire, on a recours au Sunitinib*, au Pazopanib* ou au Bevacizumab* plus
Interféron ; si le pronostic est mauvais : au Sunitinib ou au Temsirolimus*. En cas de rechute,
suivant les traitements antérieurs, on a le choix entre le Sorafenib*, le Pazopanib, l’Axitinib*
si les cytokines ont été utilisées auparavant, ou l’Everolimus*, le Temsirolimus, inhibiteur
mTor, si on a utilisé antérieurement des inhibiteurs de l’angiogénèse (V.E.G. F.R.).
Ces médicaments ont prouvé leur efficacité par rapport à l’Interféron ou à un placébo de
façon très significative pour le taux de réponse, la survie sans progression, la survie globale.
Il existe une corrélation très nette entre l’amplitude de la réponse tumorale et la durée de
survie globale pouvant atteindre plusieurs années en cas de régression tumorale importante
(60 à 100%). Pour le Sunitinib, la réponse est dose dépendante ; la résistance réelle
n’apparaît parfois qu’au bout de plusieurs années. Une hypertension artérielle modérée est
un critère de dose efficace du traitement avec une meilleure survie.

Les inhibiteurs de Thyrosine Kinase du V.E.G.F.R. agissent sur différentes cibles protéiques
expliquant qu’en cas de résistance à un inhibiteur , un autre peut être actif. La survie sans
progression est identique avec le Sunitinib ou le Pazopanib, mais la tolérance est différente.
Les effets secondaires sont moins importants avec le Pazopanib. La préférence du patient et
de l’investigateur est nette en faveur du Pazopanib pour le 3ème mois d’un traitement ayant
comporté successivement Sunitinib ou Pazopanib ou l’inverse.
Le Temsirolimus et l’Everolimus inhibent mTor, molécule qui commande la croissance et la
survie cellulaire. Ces traitements sont indiqués en cas de rechute précoce après un
traitement par les inhibiteurs de V.E.G.F. Si la rechute est tardive, il est préférable d’utiliser
un anti-V.E.G.F., différent de celui employé dans le premier traitement.
Une nouvelle voie thérapeutique est le blocage de PD1, lien entre le lymphocyte T et la
cellule tumorale. Le Nivolumab qui permet de réactiver le lymphocyte T (Tueur) donne des
résultats encourageants quand le patient a des cellules PDL1+.
Le Pr Oudard cite les nombreuses études prospectives en cours dans son service à l’HEGP et
conclut en donnant quelques messages :
- le Sunitinib reste le traitement de choix en 1ère ligne ;
- l’Everolimus est plus efficace après 1 qu’après 2 TKI ;
- l’Axitinib est surtout efficace en post-immunothérapie et en 2ème ligne post TKI ;
- l’Axitinib et l’Everolimus se valent ;
- tenir compte des comorbidités ;
- de nouvelles molécules anti PD1 sont prometteuses ;
- la chirurgie est bénéfique dans la maladie résiduelle.
Equivalences :
* Sunitinib = Sutent
* Pazopanib = Votrient
* Bévacizumab = Avastin
* Temsirolimus = Torisel
* Sorafénib = Nexavar
* Axitinib = Inlyta
* Everolimus = Afinitor
1
/
2
100%