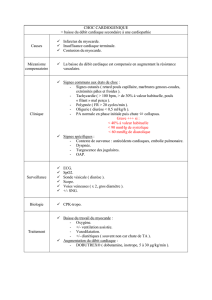
Données générales

1
Ch 2 - APPAREIL CIRCULATOIRE
CARDIOPATHIES CONGENITALES
-peuvent associer, des malformations des chambres cardiaques ainsi que des dispositifs
vasculaires afférents et efférents
étiologie :
1-facteurs exogènes: -péristatiques, peuvent contrarier l'organogénèse cardiaque;
-agents chimiques (quinine, thalidomide, stéroïdes,
antimétabolites);
-infections virales(-rubéole, responsable de communication
interauriculaire ou CIA, de sténose pulmonaire, parfois même
d'une triade caractéristique avec surdité, cataracte et CIA ; -
influenza ; -virus Coxsackie B);
-carences alimentaires;
-irradiations durant la grossesse.
2-facteurs endogènes:
-génétiques: -trisomie 21 (syndrome Down): communication interven-
triculaire et surtout de canal atrioventriculaire;
-syndrome de Turner
-affections transmises par hérédité récessive ou prédominante :
-syndrome de Kartagener: trouble de motilité des cils vibratiles +
dilatation des bronches + sinusite + situs inversus ;
-maladies héréditaires du tissu conjonctif (des fibres élastiques)
3-idiopathiques pour 90 % des cases
-les conséquences hémodynamiques qu'elles peuvent entraîner sont deux :
-shunt gauche-droit ou droit-gauche (A)
-obstructions (B)
A. LES SHUNTS
définition = communications anormales entre:
-les chambres du coeur
-les gros vaisseaux
-les chambres et les gros troncs
=> elles peuvent siéger à différents niveaux du coeur et de ses gros vaisseaux afférents.
le shunt droit-gauche - avec cyanose précoce
1.- la tétralogie de Fallot :
1 - communication interventriculaire (DSV)
2 - atrésie ou sténose de la voie d'éjection pulmonaire (a. P.)
3 - hypertrophie importante du ventricule droit
4 - transposition de l'aorte vers la droite
clinique: cyanose précoce
conséquences:
-abcès cérébral
-embolie paradoxale
-épisodes de cyanose avec anoxie cérébrale
la survie est de 10 à 25 ans, sans du traitement
variantes:
a. la trilogie de Fallot :
1 - communication interatriale (DSA)

2
2 - atrésie ou sténose de la voie d'éjection pulmonaire (a. P.)
3 - hypertrophie importante du ventricule droit
b. la péntalogie de Fallot :
la tétralogie de Fallot + association du foramen ovale ou
pérsistence du canal artériel
2. - le tronc artériel commun <= une agénésie du septum artériel => un seul vaisseau qui
reçois le sang de deux ventricules en même temp
3. - transposition des gros troncs : l’aorte né du ventricule droit, la pulmonaire du ventricule
gauche => un mixage des deux circulations par le canal artériel patent
le shunt gauche-droit - avec cyanose tardive
-dans les communications interauriculaires le shunt => bidirectionnel
1. le défaut du septe auriculaire (DSA)
-l'ostium primum : 5 % du DSA
= situé dans le sept auriculaire
sd. Down
-l'ostium secundum : 90 % du DSA
= la persistance du trou de Botal
communication souvent inférieure à 2 cm
-le sinus venosus : 5 % du DSA
= situé en haut prés de la veine cave
-le coeur triloculaire biventriculaire = agénésie de la cloison interauriculaire, la cloison étant
totalement absente ou réduite à un mince cordon
évolution :
-les défauts septales interauriculaires, même larges, sont bien tolérées jusqu’a la vie adulte
quand s’installe une -insufficience du coeur droite
-hypertrophy du coeur droite
2. le défaut du septe interventriculaire
-le plus fréquante
= anomalie de développement des septa qui assure le cloisonnement du ventricule
-localisation et dimenssions variables
-le coeur triloculaire biauriculaire = agénésie de la cloison interventriculaire réduite à une
crête musculaire située à la partie inférieure du ventricule unique; les gros vaisseaux
artériels, provénant d'un infundibulum commun, présentent, dans ce type de malformation,
deux dispositions : l'une transposée, la plus fréquente ; l'autre normale.
les conséquences dépendent de la taille de cette communication :
-á la naissance = lorsqu'elle est égale ou supérieure au calibre de l'aorte, le shunt
gauche-droit se manifeste très important => decès
-plus tard => hypertension artérielle pulmonaire avec dilatation des gros troncs,
hypertension ventriculaire droite et cyanose = le complexe d'Eisenmenger.
-le coeur biloculaire = agénésie des cloisons auriculaires et ventriculaires: les deux cavités
auriculaires et les deux cavités ventriculaires communiquent par un orifice commun, pourvu
d'un seul dispositif valvulaire ; l'aorte est transposée en avant de l'artère pulmonaire qui est
atrésique.
3. le canal artériel patent (PDA) - le role dans la vie intrautérine
-isolé en 90 % des cases, avec une longueur et un diamètre variable

3
-au début – asymptomatique
-plus tard – HTP, HVD et le shunt gauche-droit - avec cyanose tardive
B. Les anomalies congenitales obstructives
1. La coarctation de l'aorte (de coarctare = rétrécir) porte sur l'origine de la portion descen-
dante du vaisseau, dans la zone ou le canal artériel le rejoint
-type topographiques :
-la coarctation en amont du canal artériel
-la coarctation en aval du canal artériel
M: -extérieurement, c'est une portion déprimée de l'aorte descendante avec attraction
adventitielle en arrière et en haut ;
-à l'ouverture du vaisseau, c'est un diaphragme court correspondant à
l'épaississement de l'intima
m : -cône de fibrose + fibres élastiques pariétales, irrégulièrement agencées
-tapissée par un épaississement nodulaire intimal, maximum à l'apex du cône, et attribué
à une « endartérite d'hyperpression »
-en aval: athéromatose
conséquences : abondante circulation de suppléance = artères intercostales
artères scapulaires
artères mammaires internes
thrill
des souffles
évolution : bien supportée jusqu'à l'âge adulte
complications : endocardite bactérienne in situ ou à distance
hypertrophie ventriculaire gauche
insuffisance cardiaque
2. La sténose orificielle aortique = diaphragme serré dans un dispositif d'apparence unival-
vulaire
3. La bicuspidie aortique
4. L'atrésie mitrale = l'absence de la lumière de la mitrale + d’orifice mitral coexistant +
hypoplasie des cavités gauches + communication interauriculaire
associée (DSA) = la maladie de Lutembacher
5. L'atrésie tricuspidienne => un obstacle (par atrésie) sur la circulation pulmonaire + une
hypoplasie du ventricule droit + DSA
6. La malinsertion tricuspidienne est encore appelée maladie d'Ebstein :
-la valve antérieure de la valvule tricuspide et une partie de la valve postérieure
restent insérées à l'anneau
-la valve septale et l'autre partie de la valve postérieure s'insèrent en bas de l'anneau,
sur le ventricule, par des cordages courts
+ une atrophie du myocarde ventriculaire droit sus-jacent aux insertions
tricuspidiennes => la partie proximale du ventricule est «auricularisée »
+ une communication interauriculaire (DSA) complique le tableau
Les conséquences sont dominées par le fait que:
-seule la valve antérieure demeure fonctionnelle
-les contractions du myocarde ventriculaire sont limitées à la partie distale de ce
ventricule

4
Le prolapsus valvulaire mitral ou syndrome de Barlow = bombement anormal ou
ballonnement de l'une ou des deux valves dans l'oreillette gauche au cours de la systole ±
insuffisance mitrale (par manque d'accolement des valves)
étiologie : dégénérescence mucoïde du tissu conjonctif (syndrome de Marfan).
LA MALADIE RHUMATISME
étiologie : streptocoque hémolytique du groupe A
mécanisme: hypersensibilité avec -de complexes immuns pathogènes déposées dans les
parois vasculaires et la substance fondamentale
conjonctive
-l’induction d'un état auto-immunitaire
L'atteinte cardiaque représente le phénomène anatomoclinique majeur du rhumatisme
articulaire aigu.
Données générales
Les premières manifestations: rhinopharyngite aiguë fébrile
fluxions articulaires (mobiles fugaces et résolutives)
! Le coeur est touché dès cette première attaque dans plus de 60 % des cas, au niveau de:
-l'endocarde
-du myocarde
-du péricarde
-ou de plusieurs de ces tuniques à la fois
age: enfance avec un maximnm entre 9 et 12 ans
La lésion élémentaire :
I. le nodule d'Aschoff
-localization: présent dans le tissu conjonctif des régions atteintes : articulations, sé-
reuses, myocarde.
-m: nodule arrondi ou allongé
plusieurs stades successifs : -nécrose fibrinoïde
-granulomateux
-cicatriciel
-le stade de la nécrose fibrinoïde - plage de nécrose circonscrite
-en périphérie - congestion sanguine, lymphoplasmocytes
-le stade granulomateux - autour de la plage nécrotique
-cellules Anitschkoff (cytoplasme basophile et noyau vésiculeux dont la
chromatine, condensée au centre, linéaire ou nodulaire selon les incidences
de coupe, apparaît reliée à la membrane nucléaire par de fines expansions
en rayon de roue ou en barreau d'échelle)
-cellules d'Aschoff (cytoplasme est fortement basophile avec des noyaux,
souvent multiples, de morphologie variable : vésiculation ou au contraire,
pycnose)
- lymphocytes, plasmocytes, hystiocites, fibroblastes
-le stade cicatriciel - fibroblastes → une trame de fibres de collagène. Ainsi se
constituent des cicatrices concentriques en bulbe d'oignon, très évocatrices de
l'étiologie rhumatismale
II. Le reodule ou nodosité de Meynet :
-souscutané, juxta-articulaire, non adhérent à la peau
-sa structure est comparable à une agglomération de nodules
d'Aschoff.
=> un souffle orificiel
=> récidive

5
Organes touchés par le rhumatisme : cœur, articulations, poumon, vaisseaux, cerveau, etc.
LE COEUR
a) Endocardite rhumatismale
-localisation: surtout les dispositifs orificiels valvulaires des cavités gauches (valves mitrales
et sigmoïdes aortiques)
Aspects morphologiques
M: -petites élevures de 3 à 5 mm
-gris ou brun-rougeâtre
-fermes et indurées
-rangées en ligne ou en formations acuminées sur le bord libre des valvules ou sur leur
commissure
situées sur l'un des versants valvulaires et sur les cordages
= endocardite verruqueuse
m : dêpot de fibrine + léucocytes
Evolution – cicatricielle
les aspects topographiques varient suivant les localisations:
I. LA VALVULITE MITRALE CICATRICIELLE = la séquelle la plus fréquente, frappant près
de 80 % des sujets atteints de rhumatisme cardiaque.
-prédomine chez la femme
âge : en moyenne entre 30 et 40 ans.
Le rétrécissement mitral => -l'induration et de l'épaississement des valves
-fusion et de la rétraction des cordages.
-fusion plus ou moins complète des commissures
=> plusieurs formes de sténose :
- en diaphragme
- en gueule de poisson
- en entonnoir
Les conséquences hémodynamiques :
-obstacle à l'évacuation de l'oreillette gauche, d'autant plus important que le diamètre
orificiel mitral est plus petit => -distension considérable
-la paroi auriculaire: épaissie,
endocarde = -blanchâtre +
plages calcaires;
-de gros thrombi sur la cloison interauriculaire ou l'auricule
-au niveau du poumon, les veines sont le siège de modifications précoces
d'endophlébite et de sclérose pariétale :
-le lit capillaire se distend
-la paroi des artérioles musculaires s'hypertrophie
+ sphincters précapillaire => un barrage protecteur à l'entrée de la
circulation pulmonaire, mais transposant la surcharge hémodynamique vers les cavités
cardiaques droites => poumon cardiaque.
-les cavités cardiaques droites se dilatent.
L'insuffisance mitrale = par suite de la rétraction des valves et des cordages.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%