ADN info nécessaire à la réalisation des protéines, mais ne

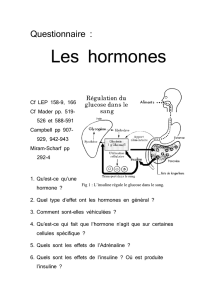
LA REGULATION DE LA GLYCEMIE
Besoin d'énergie pour le fonctionnement des ¢, obtenue par oxydation du glucose, permanent.
Apports en glucoses ponctuels.
I – La régulation de la glycémie : gestion des stocks en glucose
A – La glycémie : une valeur régulée
Glycémie : concentration de glucose dans le sang. Variations quotidiennes dues à
l'alimentation discontinue et l'activité (besoin des ¢) variable. Valeur voisine de 1g/L, quasi
constante. < à 0.6g/L : hypoglycémie, symptômes d'un approvisionnement des ¢ en glucose
insuffisant, notamment au niveau des ¢ nerveuses. > à 1.4g/L en permanence : hyperglycémie
chronique, lésions des capillaires sanguin (surtout à la rétine et au reins) >> anomalies dans
l'irrigation des organes.
B – Les organes effecteurs de la régulation de la glycémie
Ce sont ceux qui prélèvent le glucose dans les liquides circulants et le stocke après un repas,
puis qui le libèrent si besoin.
1. Le rôle privilégié du foie
C'est le principal effecteur. Il reçoit par la veine porte tout le sang qui a irrigué la muqueuse
intestinale et qui contient tous nutriments de l'absorption intestinale.
Lors d'une hyperglycémie, le glucose est stocké en glycogène et triglycéride (lipides) dans les
hépatocytes (¢ du foie). Glycogène : polymère du glucose. Réaction glucose glycogène :
glycogénogénèse. n(C6H12O6) ──> (C6H10O5)n + nH20
Lors d'une hypoglycémie, le glycogène est hydrolysé dans les hépatocytes. Réaction
glycogène glucose : glycogénolyse. (C6H10O5)n + nH20 ──> n(C6H12O6)
2. Le rôle d'autres organes
Les myosites (¢ musculaires) stocke le glucose sous forme de glycogène, mais ne le libère
pas. Elles l'utilisent pour produire l'énergie nécessaire à la contraction musculaire.
Les adipocytes (¢ adipeuses) stockent le glucose sous forme de triglycérides, mais ne les
hydrolysent pas. Ils sont libérés dans la circulation générale, vont dans le foie où ils sont
transformés en glucose.

II – La régulation de la glycémie est sous contrôle hormonal
A – Le pancréas, plaque tournante de la régulation de la glycémie
Glande à double fonction :
- exocrine : production d'enzymes digestives déversées dans l'intestin, synthétisées par
des ¢ regroupées en acinus et reliées à un canal excréteur
- endocrine : sécrétion d'hormones par les îlots de Langerhans, déversées directement
dans le milieu intérieur (circulation sanguine) sans canal excréteur.
B – Le pancréas agit par l'intermédiaire d'hormones
1. Le mode d'action des hormones pancréatiques
Production par le pancréas endocrine de 2 hormones antagonistes : insuline et glucagon,
transportés par le sang dans tout l'organisme. Action sur des ¢ cibles possédant des récepteurs
spécifiques sur leur membrane plasmique.
Insuline : action sur toutes les ¢ hors ¢ nerveuses. Lors de la liaison au récepteur, favorise
entrée et utilisation de glucose dans la ¢ + stockage de glycogène dans les hépatocytes et les ¢
musculaires (activation des enzymes de la glycogénogénèse et inhibition des enzymes de la
glycogénolyse) + stockage de triglycéride dans les ¢ hépatiques et les adipocytes hormone
hypoglycémiante.
Glucagon : action sur les hépatocytes. Fixation : activation des enzymes de la glycogénolyse
+ inhibition des enzymes de la glycogénogénèse libération de glucose dans le sang
hormone hyperglycémiante.
¢ α et β des îlots de Langerhans sensibles aux variations du taux de glucose sanguin
capteurs de la glycémie. Émission d'hormones en fonction des variations. Gestion du glucose
par le rapport insuline/glucagon.
2. La communication hormonale
Hormone : molécule sécrétée par des ¢ spécialisées (¢ endocrines) libérée directement dans le
milieu intérieur et distribuée dans tout l'organisme. Active sur des ¢ cibles, ayant un récepteur
spécifique à leur surface. Changement d'activité uniquement pour les ¢ cibles, plus ou moins
forte en fonction de la concentration de l'hormone. Le message hormonal est codé en variation
de concentration d'hormones. L'expression des récepteurs est codée par le programme
génétique.
Modif d'un facteur info transmise au noyau de la ¢ endocrine activation de gènes pour
la synthèse de l'hormone libération d'hormones dans le milieu intérieur liaison de
l'hormones aux récepteurs spécifiques info transmise au noyau changement d'activité.

LES PHENOTYPES DIABETIQUES
Diabète : anomalies dans le fonctionnement de la régulation de la glycémie, d'où une
hyperglycémie chronique.
I – Les 2 grands types de diabètes et leurs causes
A – Le diabète de type 1
Dû à l'absence de sécrétion d'insuline, due à la destruction des ¢ β des îlots de Langerhans par
le système immunitaire. Faible entrée du glucose dans les ¢, pas de synthèse de glycogène.
Mais libération de glucose par le foie sous l'effet du glucagon, donc hyperglycémie. Appelé
diabète insulinodépendant (DID). Traitement : injection d'insuline. Récepteurs présents sur les
¢ cibles.
B – Le diabète de type 2
85% des diabètes. Souvent après 40 ans, lié à l'obésité. ¢ pancréatiques normales, mais ¢
cibles moins sensibles à l'insuline. Diabète non insulinodépendant (DNID) ou insulino-
résistant. D'abord sécrétion normale voir excessive d'insuline par les ¢β pour baisser la
glycémie. Puis elles deviennent insensibles à la glycémie et la sécrétion d'insuline diminue.
Traitement par injection d'insuline impossible.
II – Les facteurs à l'origine du diabète
A – Facteurs génétiques
1. Le diabète de type 1
Risque plus important si parent diabétique (5% de risque contre 0.2). Cas de vrais jumeaux :
30 à 40% si l'autre est diabétique. Prédisposition génétique. Les sujets porteurs de certains
allèles (DR3 ou DR4 pour un gène du système Hla) sont fortement prédisposés, mais ça ne
suffit pas à déclencher le diabète.
2. Le diabète de type 2
Certains groupes ethniques plus sujets au diabète que d'autres (les Pimas). Vrais jumeaux :
80-90% de risque. Facteurs génétiques présents. Plusieurs gènes diabétogènes semblent
intervenir directement, et la liste n'est pas finie.
B – Les facteurs environnementaux
1. Le diabète de type 1
Soupçons sur des virus, avec des protéines membranaires similaires à des protéines
membranaires des ¢ β, d'où l'erreur du système immunitaire qui détruit ses propres ¢
pancréatiques. D'autres facteurs : stress, alimentation, allergies.
2. Le diabète de type 2
80% des diabétiques sont obèses, 1/3 des obèses sont diabétiques. Alimentation excessive et
absence d'activité physique. Prévention et traitement : meilleure hygiène de vie. Limitation
des apports en glucose, activité physique, éventuellement médicaments limitant l'absorption
de glucose au niveau de l'intestin pour limiter l'entrée de glucose dans le milieu intérieur.
Diabète : maladie multifactorielle, dues à certains gènes liés à des facteurs environnementaux.
1
/
3
100%