Les LESIONS TRAUMATIQUES RECENTES des TENDONS

Les LESIONS TRAUMATIQUES RECENTES des TENDONS FLECHISSEURS.
Pr Dap
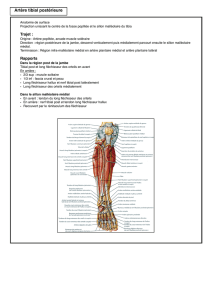
Anatomie des tendons fléchisseurs :
Pathologie courante car la face palmaire est très exposée : coupure, verre, coup de couteau.
On a 9 tendons fléchisseurs et un seul pour le pouce : le long fléchisseur du pouce + 2 x 4
fléchisseurs pour els doigts longs : les fléchisseurs profonds et les fléchisseurs superficiels.
Au niveau des doigts, le fléchisseur profond va jusqu’au bout du doigt alors que le
superficiel s’arrête avant : le superficiel se divise en deux bandelettes pour que le profond
passe à travers (il le perfore).
La gaine des tendons fléchisseurs :
Les tendons fléchisseurs sont entourés d’une gaine qui produit du liquide synovial. Il a un
rôle double :
- lubrification.
- Nutrition : le liquide nourrit les tendons et leur permet de vivre et de cicatriser.
Les poulies de l’appareil fléchisseur :
Quand on plie les doigts, le tendon reste en contact avec le squelette. Les poulies sont des
tunnels fibreux qui vont coller le tendon contre le squelette. La 1ière poulie est le ligament
rétinaculaire du canal carpien. La course du tendon de la position fléchie à l’extension des
doigts et du poignet est de plus de 8 cm. Les 2ièms poulies sont très importantes : A2 au
niveau de la bas de P1 et A4 au niveau de la plaque des fléchisseurs de P2.
Classification :
- zone 1 : zone extrêmement favorable car le fléchisseur profond est seul, zone la plus
distale du fléchisseur profond.
- Zone 2 : du pli palmaire distal (début de la perforation du profond par le superficiel)
jusqu’à la moitié de la 2ième phalange (insertion du fléchisseur superficiel). C’est la zone
qui donne les plus mauvais résultats = no man’s land.
- Zone 3 : paume de la main : celle qui donne le meilleur pronostic
- Zone 4 : canal carpien.
- Zone 5 : avant bras.
- T1 : tendon long fléchisseur du pouce.
- T2 : endroit où le fléchisseur passe dans les poulies.
- T3 : au sein de l’éminence thénar.
La vascularisation tendineuse :
Le tendon est un tissu vivant avec sa propre nutrition : il est nourrit à la fois par des
vaisseaux sanguins et ils sont imbibés de liquide synovial.

La cicatrisation des tendons fléchisseurs :
Deux manières :
- la cicatrisation extrinsèque (de l’extérieur du tendon) : elle vient des tissus voisins, les
cellules vont venir pour permettre la cicatrisation. Le problème, c’est que le tendon va
coller aux structures de voisinage ce qui va provoquer des adhérences qui va aboutir à un
blocage du tendon.
Facteurs favorisants cette cicatrisation extrinsèque :
importance du traumatisme : plus la plaie est complexe, plus le collage est
important.
Immobilisation post opératoire.
- la cicatrisation intrinsèque : le tendon cicatrise par lui-même : soudure du tendon. Dans
ces conditions, il n’y a aucune adhérence. Elle est favorisée par la mobilisation en post
opératoire (dans les jours qui suivent la cicatrisation).
La cicatrisation tendineuse :
- fragilité extrême de la suture tendineuse entre J5 et J10.
- Puis, augmentation progressive de sa résistance.
- A partir de J30, la solidité de la suture n’autorise que la mobilisation active sans
résistance.
- A partir de J45, la mobilisation contre résistance peut être débutée.
- Risque de rupture tendineuse jusqu’à J60.
Examen clinique :
- testing du fléchisseur profond : flexion de P3.
- Testing du fléchisseur superficiel : on place les 3 autres doigts en extension ce qui va
inhiber le fléchisseur profond donc on a que le superficiel.
- Point de Kessler : point de suture.
- Point de Tsugué : point axial.
La rééducation post opératoire :
Les suites opératoires : pendant les 4 premières semaines :
- immobilisation stricte.
- La mobilisation précoce protégée :
Mobilisation activo passive (Kleinert).
Mobilisation passive (Duran).
Association Kleinert – Duran.
La mobilisation active (avec des règles très précises).
Immobilisation post opératoire :
- J4 : construction de l’orthèse :
Orthèse thermoformable dorsale longue.
En position de détente de l’appareil fléchisseur :
Doigts longs : poignet à 30° de flexion, MP à 60° de flexion, IPP et IPD à 20°
de flexion.
Pouce : poignet à 30° de flexion, M1 dans le prolongement du radius, MP et IP
à 20° de flexion.
- J4 à J30 :
Aucune mobilisation.

Soins infirmiers.
Surveillance de l’orthèse.
- J30 à J45 : orthèse de protection :
Assure la protection du cal tendineux.
Dorsale longue.
Poignet ne rectitude, MP fléchies à 50°, IPP et IPD en rectitude.
Port continu, à enlever seulement pendant les séances de rééducation (sauf
indication contraire du chirurgien).
Rééducation :
Mobilisation active :
o Sans résistance.
o Avec les doigts voisins.
Mobilisation passive :
o En position de détente de l’appareil fléchisseur.
o Attention au flexum IPP.
Début de l’ergothérapie :
but :
o Entretien actif des AA.
o Intégration du doigt lésé.
o Amélioration de la trophicité.
Technique :
o Activité non douloureuse.
o Sans résistance, séances courtes.
Début de l’utilisation de la main dans la vie courante avec prudence.
- J45 à J90 : abandon de l’orthèse de protection :
Rééducation :
Mobilisation active :
o Contre résistance progressive.
o Dissociation fléchisseur profond – fléchisseur superficiel.
Mobilisation passive :
o En extension de toutes les articulations, y compris le poignet.
Ergothérapie :
A poursuivre et à intensifier.
Tonification des fléchisseurs.
Lutte contre les adhérences.
Après 60 jours :
o Activités sans limite en atelier.
o Reprise progressive du bricolage, sport,…
Après 90 jours :
o Reprise maçonnerie, moto, VTT,…
- Avantage : la simplicité.
- Inconvénients :
Favorise la cicatrisation extrinsèque.
Risque d’adhérences et de raideur.
Risques majorés de rupture tendineuse.
- indications :
lésions associées fléchisseur – extenseur.
Patient non motivé.
Enfant.

CI de la mobilisation précoce.
Mobilisation post opératoire et cicatrisation tendineuse :
- ce qui change : les 4 premières semaines :
diminution des adhérences.
Amélioration de la course tendineuse, de la surface de glissement, de la
cicatrisation intrinsèque.
Augmentation de la résistance à la traction.
- période de fragilité de 5 à 10 jours.
- Technique de Kleinert : suture primaire atraumatique des tendons fléchisseurs, avec
mobilisation précoce post opératoire, par une orthèse dorsale et élastique de rappel.
- J4 : confection de l’orthèse :
Orthèse dorsale longue en position de détente des fléchisseurs :
Doigts longs : phalange en flexion de 30° et MP à 60° de flexion.
Pouce : phalange en flexion à 30°, M1 dans le prolongement du radius, MP en
flexion à 30°.
Poulie de réflexion au pli palmaire distale.
Traction élastique avec élastoplaste sur P3, fil de nylon et élastique de Jokari.
- J4 à J30 :
But : enroulement maximal des IPP et IPD par rappel passif de l’élastique et
extension complète active de l’IPP et IPD contre résistance de l’élastique.
Mobilisation protégée, effectuée par le patient après éducation par le MK.
Orthèse gardée en permanence.
Position de travail : coude fléchi à 90°, avant bras vertical, en pronation :
mouvements :
Extension active complète IPP et IPD du doigt long lésé (ou IP pouce).
Flexion passive par l’élastique de rappel.
10 mouvements, 6 fois par jour.
Obtenir l’extension totale des IPP.
Surveillance régulière de l’orthèse.
- J30 à J45 : idem que quand immobilisation.
- J45 à J90 : idem que quand immobilisation.
- Avantages :
Mobilisation de la suture tendineuse.
Diminution des adhérences.
Amélioration de la course et de la surface de glissement tendineux.
- inconvénients :
technique difficile et exigeante.
Surveillance étroite.
Flexum IPP.
Réservée aux patients motivés.
- indications : zone 2, et 1 et 3 éventuellement.
- Contre indications :
Zone 4 et 5 avec des lésions nerveuses associées.
Lésions des tendons extenseurs, reposition digitale.
Jeunes enfants, patients indisciplinés.
Technique de DURAN : mobilisation passive pure :
- avantages :
mobilisation de la suture tendineuse.

Simplicité apparente.
Absence de flexum.
- inconvénients :
technique exigeante.
Surveillance régulière.
Coopération du patient.
Association KLEINERT – DURAN :
- orthèse type Kleinert.
- Protocole de la technique de Kleinert associée à une mobilisation passive pure
- Meilleure technique : 85 à 90% de bons et très bons résultats.
Mobilisation active précoce :
- perspective : protocole de Strickland : mobilisation active précoce.
Généralement, on donne un arrêt de travail de 3 mois.
Les complications des lésions de l’appareil fléchisseur :
- infection pouvant aller jusqu’à l’amputation.
Les ténolyses des fléchisseurs :
- lever des adhérences de l’appareil fléchisseur.
- Mobilisation passive normale mais mobilisation active diminuée.
- Hospitalisation 10 jours avec 4 séances de rééducation par jour.
- Opération avec des suites très lourdes, risque infectieux donc le patient doit être motivé.
Les greffes des tendons fléchisseurs :
Les greffes en 2 temps des tendons fléchisseurs : HUNTER 1 965 :
- 2 ou 3 opérations étalées sur un an.
- 1ier temps : on place une tige en silicone à la place du tendon : permet la fabrication d’une
gaine.
- 2ième temps : on remplace le silicone par un tendon.
1
/
5
100%