Cours 10 Greffe de cellules souches hematopoietiques

Cours n°10 : oncologie-hématologie 15/12/2010
Greffe de cellules souches hématopoïétiques
ALLOGREFFE : cellules souches d’un donneur
AUTOGREFFE : cellules souches du malade
ALLOGREFFE DE CELLULES SOUCHES HEMATOPOIETIQUES
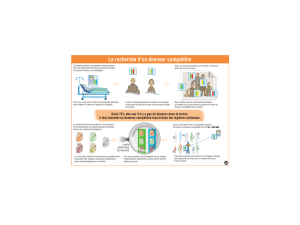
Trouver un donneur
Système HLA
Groupe tissulaire
- 6 gènes (A, B, C, DR, DQ, DP)
- chaque gène a plusieurs centaines d’allèles
Malade et donneur doivent être HLA identiques
• Recherche dans la fratrie
Probabilité de trouver un donneur : 25 à 30%
• Recherche d’un donneur volontaire non apparentée
Interrogation des fichiers nationaux et internationaux
- donneurs volontaires adultes
- banque de sang placentaire « sang de cordon »
Autres critères de choix
Antécédents d’infection virale:
Sérologie neg > pos
HIV (seule contre indication absolue)
Hépatites B et C
CMV
TPHA. VDRL
Âge du donneur
Sexe du donneur : H > F > F avec antécédents de grossesse
ABO compatible
Origine des cellules souches
• Moelle osseuse
Prélevée au bloc opératoire, sous anesthésie générale
De moins en moins employée
Lourdeur de la technique et obligation de l’anesthésie générale chez donneur
• Prélèvement de cellules souches périphériques
Mobilisation des cellules du donneur par facteurs de croissance : Neupogen® pendant 5 jours
Prélèvement par cytaphérèse
Technique la plus employée :
Avantage = simplicité
Inconvénient = nécessité de traiter le patient
• cellules souches de cordon ombilical nécessité de congélation
Législation

• aucun frais pour le donneur. Prise en charge par la Sécurité sociale de receveur
• Consentement du donneur devant le Tribunal de Grande Instance de son lieu de
résidence
• Donneur mineur intra familial :
Comité d’expert: un médecin de
L’Etablissement français des greffes, un pédiatre, un psychologue
Réalisation de la greffe
• Hospitalisation sous flux laminaire, décontamination intestinale, nourriture stérile
• Pose d’un cathéter central
• Conditionnement de greffe : chimiothérapie +/- irradiation corporelle totale
But : éradiquer les cellules malignes résiduelles créer les conditions de prise de la greffe
• Injection des cellules souches le jour même de leur prélèvement (sauf cordon)
• Attente de la récupération hématologique (15 jours)
Gestion de l’aplasie
Transfusion de produits sanguins irradiés
GVH (graft versus host : réaction du greffon contre l’hôte)
Réaction des lymphocytes du donneur contre le malade
25 à 75% des patients
GVH aiguë
Survient dans les 100 jours qui suivent la greffe
• Atteinte cutanée : érythème maculo- papuleux +/- étendu, peut aller jusqu’ au
décollement cutané
• Atteinte digestive : diarrhée d’importance variable, jusqu’à plusieurs litres par jour
• Atteinte hépatique : augmentation de la bilirubine insuffisance hépato cellulaire
• Diagnostic histologique
• Selon l’importance des signes : 4 grades de gravité de I à IV
GVH grade IV : mortalité 80 à 100 %
Intérêt de la GVH peu importante : activité GVL: graft versus leukemia
• Prévention :
ciclosporine : débutée dès le lendemain de la greffe, jusqu’à 6 mois
méthotrexate® J1, J3, J6
• Traitement :
corticoïdes à fortes doses
GVH chronique
Survient au delà de 100 jours
Soit de novo, soit à la suite d’une GVH aiguë
• Maladie auto immune chronique touchant plusieurs organes :
- peau : fibrose, sclérodermie
- diarrhée chronique, malabsorption
- hypertension portale, cirrhose
Traitement difficile, basé sur corticoïdes et immunosuppresseurs
Mortalité : 15%
Complications infectieuses
3 périodes

• Période initiale 0 – 3 semaines favorisées par la neutropénie, la mucite, le KT central
De type bactériennes, fungiques, réactivation de virus de l’herpes
• Période intermédiaire : 3 semaines- 3 mois
Favorisées par GVH et corticothérapie
Pneumopathie à CMV
Aspergillose invasive
• Au delà de 3 mois : tableau d’immunodéficience chronique en particulier zona,
pneumocystose susceptibilité aux méningocoques et pneumocoques => Clamoxyl®,
Oracilline® vaccination après le 3 ème mois
Complications liées au conditionnement
Maladie veino occlusive (MVO)
Obstruction des veinules du foie
• Ictère, hépatomégalie douloureuse, ascite, prise de poids, thrombopénie réfractaire
• Pas de traitement spécifique
Héparine en prévention et/ou traitement discutée
• Mortalité : 30%
Complications tardives
Liées à l’irradiation corporelle totale
- stérilité, dysthyroïdie, retard de croissance
- Catarracte, nécrose aseptique de hanche
- Cancers secondaires
Résultats à long terme
• Survie à 10 ans = 50%
• Qualité de vie = 65 % des patients considèrent mener une vie normale délais environ
18 mois
AUTOGREFFE DE CELLULES SOUCHES HEMATOPOIETIQUES
A partir des cellules souches hématopoiétiques du patient
Préparation de greffon
Prélèvement par cytaphérèse
Soit au décours d’une chimiothérapie
Soit après mobilisation par facteurs de croissance
Vérification de la qualité de la mobilisation : taux de CD 34 dans le sang
Vérification de la qualité du greffon
Taux de cellules CD 34 + et de CFU GM
Recherche de la maladie résiduelle
Congélation et conservation en azote liquide
Déroulement de la greffe
- hospitalisation en milieu protégé
- pose d’un cathéter central
- conditionnement selon le diagnostic
- injection des cellules après décongélation
- attente de la reconstitution hématologique : 10 à 30 jours
1
/
3
100%