Noémie Biezunski

- 1 -
Franklin Gallo (Compilator) avec la collaboration active de Manue
Histologie - mercredi 20 octobre 2004
LES ORGANES DES SENS
Structures spécialisées dans la réception des informations provenant de l’extérieur.
- Audiorécepteurs : sons, position de la tête, sensation d’accélération
- Photorécepteurs : vision
- Mécanorécepteurs : toucher, pression, vibration
- Thermorécepteurs : chaud, froid
- Nocirécepteurs : douleur, démangeaison
- Propriorécepteurs : (situés dans les capsules articulaires) position des membres
- Chémorécepteurs : goût, odorat
-
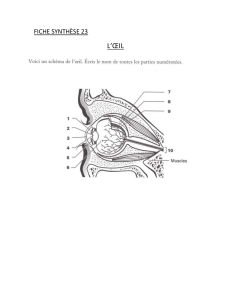
L’OEIL
STRUCTURE GENERALE DU GLOBE OCCULAIRE :
Fonction principale : focaliser les rayons lumineux, qui pénètrent au niveau de la partie antérieure
(la cornée) sur la rétine visuelle, qui est dans la région postérieure.
- Les cellules sensorielles sont ici les photorécepteurs, situés sur la rétine visuelle.
- Le globe oculaire est une structure sphérique, de 22 mm de diamètre.
- Il est formé de trois tuniques successives, emboîtées les unes dans les autres (de l’extérieur à
l’intérieur) :
- la sclère (ou sclérotique)
- l’uvée
- les rétines
1) La sclère :
Elle a la propriété d’être opaque à la lumière, à l’exception de sa partie la plus antérieure,
correspondant à la région de la cornée, au niveau de laquelle la lumière va pouvoir traverser la
sclère.
C’est un tissu fibreux, sur lequel vont s’insérer les muscles oculo-moteurs.
La sclère correspond au blanc de l’œil.
2) L’uvée :
Elle est subdivisée en trois régions différentes :
- dans les 2/3 postérieurs du globe oculaire, l’uvée correspond à la choroïde
- en avant de l’ora serrata, l’uvée correspond au corps et procès ciliaire
- tout à fait en avant, on trouve un diaphragme particulier : l’iris
Cette choroïde est un tissu conjonctif très richement vascularisé (nombreux vaisseaux sanguins).

- 2 -
3) La rétine :
- la rétine visuelle : elle s’étend de l’ora serrata jusqu'à l’émergence du nerf optique (= tache
aveugle), occupant les 2/3 postérieurs du globe oculaire. Plus en avant, elle se prolonge par une
autre rétine.
- La rétine ciliaire, épithélium bistratifié qui tapisse les corps et procès ciliaire.
- La rétine irienne, au niveau de la membrane irienne.
Rétine ciliaire et irienne n’ont pas de fonction dans la réception des photons.
A l’intérieur du globe oculaire, on trouve un contenu toujours transparent à la lumière.
On décrit, dans ce globe oculaire, 2 régions, définies par une lentille biconvexe, qui correspond
au cristallin. Ce cristallin est enchâssé par des filaments au niveau des procès ciliaires.
- toute la région postérieure au cristallin constituer le segment postérieur
- toute la région en avant du cristallin constitue le segment antérieur.
Dans le segment antérieur, on trouve un liquide transparent = l’humeur aqueuse très proche,
dans sa composition et son aspect, du LCR.
Dans le segment postérieur, on trouve un autre milieu = le corps vitré, très différent dans son
aspect aspect vitreux, gélatineux, transparent.
Le segment antérieur est subdivisé en deux régions par l’iris :
- chambre antérieure, en avant de l’iris
- chambre postérieure, en arrière de l’iris
L’humeur aqueuse, sécrétée au niveau des procès ciliaires, va circuler à travers la pupille (orifice
occupant le centre de l’iris) et va être résorbé à la périphérie de cette chambre antérieure, dans
laquelle elle sera reprise par tout un réseau de canalicules, qui se jettent dans un canal. Ce liquide
finira dans la circulation veineuse.
NB : Dans le globe oculaire (= GO) :
Interne = le centre du GO
Externe = la périphérie du GO
I- LA CORNEE :
Elle provient de la modification de la sclère.
La sclère est de couleur blanche (opaque à la lumière), alors que la cornée est transparente.
Son rayon de courbure est différent de celui du reste du globe oculaire hublot qui fait
protrusion en avant.
On décrit 5 couches successives dans cette cornée (d’externe en interne) :
- l’épithélium cornéen antérieure, épithélium malpighien (pavimenteux pluristratifié) non
kératinisé, d’épaisseur 50 m (5 à 6 couches de cellules épithéliales).
Au sein de cet épithélium, on trouve de très nombreuses terminaisons nerveuses, à
l’origine du réflexe cornéen, transmis par le nerf trijumeau (n.V) gêne oculaire douloureuse
lors de poussière ou de microtraumatismes de la cornée.
=> on peut tester le nerf trijumeau en chatouillant la cornée à l’aide d’un coton, ce qui fera
cligner la paupière (arc réflexe / geste de défense).

- 3 -
- la membrane basale = membrane de Bauman
entre 8 et 10 m d’épaisseur
formée de fibres collagène, situées dans une matrice extra-cellulaire.
Relations épithélium / mb de Bauman :
Soit un traumatisme de l’épithélium :
s’il n’atteint pas la membrane de Bauman, l’épith. cornéen va pouvoir se régénérer comme à
l’initial.
s’il affecte la mb de Bauman, il va y avoir une cicatrice fibreuse formation d’un tissu
conjonctif de réparation, qui ne sera pas transparent à la lumière.
- le stroma cornéen, zone la + épaisse de la cornée.
Il est formée par 60 à 70 plaques de fibres collagènes, disposées parallèlement entre elles,
baignant dans une matrice extra-cellulaire, riche en GAG sulfatés.
Ce parallélisme donne la transparence à la cornée. Dans le reste de la sclère, les fibres sont à
disposition plexiforme.
De place en place, on trouve des cellules conjonctives = fibroblastes = KERATOCYTES, dont le rôle
est d’entretenir ces plaques de collagène. Ces fibroblastes sont peu nombreux, afin de ne pas
gêner le passage des photons.
Cette structure n’est pas vascularisée. Aucun vaisseau entre les lamelles de collagène (toujours
par soucis de transparence)
- la membrane de Descemet, d’épaisseur voisine de celle de la mb de Bauman (7 à 10µm).
Elle est fabriquée par les cellules de la dernière couche de la cornée (l’épithélium cornéen
postérieur).
- l’épithélium cornéen postérieur, épithélium pavimenteux simple.
Il est en contact avec l’humeur aqueuse de la chambre antérieure.
Cet épithélium possède des pompes ioniques qui vont pomper le Na+, de sorte que l’eau va suivre
les mouvements du Na+, ce qui va entraîner un certain degré de déshydratation de cette cornée,
nécessaire à une bonne transparence. Lorsque la cornée est trop hydratée, il y a une mauvaise
transparence.
Dans la zone de jonction entre la périphérie de la cornée et la partie la plus antérieure de
la sclère = angle irido-cornéen, on trouve le réseau de canalicules, disposé tout autour de la
cornée, qui permet le passage de l’humeur aqueuse, qui va finalement se jeter dans le canal de
Schlemm. Le canal de Schlemm a une disposition circulaire tout autour de cet angle irido-
cornéen.
En pathologie, lorsqu’il y a une gêne à l’écoulement de l’humeur aqueuse dans le canal de
Schlemm, il y a une hyperpression de l’humeur aqueuse dans la chambre antérieure de l’œil. Ce
mauvais drainage sera responsable d’une affection = le glaucome.

- 4 -
II- L’UVEE :
Elle est subdivisée en 3 régions différentes :
- la choroïde
- les corps et procès ciliaire
- l’iris
A- L’IRIS :
C’est une membrane verticale percée d’un orifice, la pupille.
L’iris comprend 4 couches :
- La couche limitante antérieure, qui est constituée de cellules étoilées :
les fibroblastes
les mélanocytes
Les prolongements cytoplasmiques de ces 2 types cellulaires s’intriquent pour former un
revêtement cellulaire.
- Le stroma
Il a la particularité de contenir, dans la région qui borde la pupille, un muscle lisse, qui a une
forme annulaire. Il enserre la pupille et constitue le muscle constricteur de la pupille.
Nombreux vaisseaux sanguins.
Présence de pigments mélaniques en quantité variable.
- L’épithélium postérieur
Il est constitué de 2 couches cellulaires :
une couche antérieure, correspondant à des cellules myoépithéliales pigmentées. Ce sont des
cellules qui associent des attributs de cellules musculaires (sécrétion de l’actine musculaire lisse),
et des attributs de cellules épithéliales (sécrétion d’une pancytokératine KL1). Ces cellules
peuvent se contracter.
L’ensemble de cette assise cellulaire constitue le muscle dilatateur de la pupille.
une couche postérieure, fortement pigmentée de mélanine.
Les cellules de cette couche possèdent de nombreux complexes jonctionnels des desmosomes,
qui les unissent aux cellules myoépithéliales, situées en avant, et qui les unissent entre elles
également.
Cette couche pigmentée de mélanine se prolonge en arrière avec une couche cellulaire pigmentée,
rencontrée au niveau des corps et procès ciliaires, et même au niveau de la rétine visuelle, sous le
nom d’épithélium pigmentaire.
Intérêt de cette mélanine :
La membrane irienne va être parfaitement opaque à la lumière. La lumière ne pourra pénétrer que
par la pupille, qui va s’adapter aux conditions de luminosité. Elle va + ou – se dilater grâce à ses
2 muscles :
le muscle constricteur, sous la dépendance du système parasympathique .
le muscle dilatateur, sous la dépendance du système orthosympathique .

- 5 -
Il existe assez fréquemment une ouverture ou une fermeture exagérée de la pupille, qui constitue :
le myosis : la pupille est excessivement petite, fermée.
la mydriase : la pupille est excessivement grande, ouverte.
La variation de la quantité de pigment suivant les individus, dans le stroma de l’iris, va
déterminer la couleur des yeux :
Très peu de pigments mélaniques = yeux bleus
Beaucoup de pigments = yeux bruns
situation intermédiaire = yeux verts ou gris
La mélanine permet l’absorption des photons, une fois qu’ils sont venus stimuler les cellules
photoréceptrices.
Pathologie :
Les albinos sont génétiquement dépourvus de mélanine. Ils sont en permanence éblouis.
Ils ont les yeux rouges vaisseaux sanguins.
B- LE CORPS ET PROCES CILIAIRES :
Tissu conjonctif très richement vascularisé.
On y trouve le muscle ciliaire, de forme annulaire. Il suit le corps et procès ciliaires dans la
sclère. Ce muscle agit sur la forme du cristallin :
Sur le corps et procès ciliaires vont être appendus des filaments qui viennent enchâsser le
cristallin. Lorsque le muscle ciliaire va se contracter, le diamètre de ce muscle circulaire va
diminuer, de sorte que les filaments vont être moins tendus moins de force de tension sur le
cristallin => Les 2 faces convexes du cristallin ne sont plus étirées ; le rayon de courbure va
augmenter.
Ces filaments portent le nom de zonula de Zinn.
Le corps et procès ciliaires sont tapissés en surface par la rétine ciliaire qui possède 2 couches :
une couche externe :
- pigmentée de mélanine +++
- en continuité en avant avec la couche
pigmentée de la rétine irienne.
- en continuité après l’ora serrata avec la
couche la plus externe de la rétine visuelle
(=épithélium pigmentaire de la rétine).
une couche interne :
- non pigmentée en mélanine
- Elle va entretenir la zonula de Zinn.
Dans les procès ciliaires, il y a la fabrication
de l’humeur aqueuse.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%