indicateur de suivi des SROS - AMPR-IDF

Document de travail non validé
Version du 04/06/2004 1
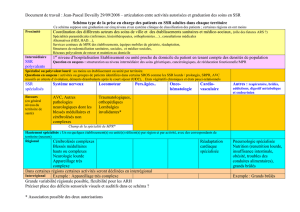
Critères qualité et suivi du SROS SSR : Structures
Recommandations
Critères
Indicateurs
Répondre à la polyvalence des situations.
Structures de soins de suite polyvalents :
- prise en compte de toutes les
pathologies,
- accueil quel que soit l’âge.
Structures de soins de suite à orientation
gériatrique :
- respect de la polyvalence au regard de
des pathologies causales.
- Nombre de catégories majeures cliniques
CMC (% de diversité).
- Nombre de groupes homogènes de journée
(GHJ).
- Age : moyenne et répartition par tranches
d’âge.
Favoriser une prise en charge de proximité.
Analyse de l’origine géographique des
patients.
- Nombre d’admissions de patients
originaires du territoire de santé rapporté
au nombre d’admission total.
- Pourcentage de recrutements hors région.
Privilégier la réinsertion :
- à domicile,
- dans une autre structure.
Organiser l’évaluation des besoins en aide
technique, aménagement du logement et aide
humaine au domicile.
Sources : SAE (statistiques annuelles des
établissements)
- Pourcentage de retours :
o à domicile,
o en soins de longue durée,
o en maison d’accueil spécialisée
(MAS)
o en foyer d’accueil médicalisé
(FAM)
- Nombre de visites à domicile.
- Nombre de permissions thérapeutiques.
Assurer la conformité des plateaux techniques
aux cahiers des charges des structures
(personnel, locaux, équipements).
Intégrer un descriptif des effectifs en personnel
dans les fiches de mission et de structure.
Respect des cahiers des charges.
- Nombre en équivalents temps pleins
o De personnel médical (PM)
o De personnel non médical
(PNM) codant en PMSI : IDE,
AS, rééducateurs et spécialisés.
- Densité en PNM (nombre de journées
travaillées / nombre de journées
d’hospitalisation).

Document de travail non validé
Version du 04/06/2004 2
Assurer l’adéquation entre les missions des
structures de SSR et les soins dispensés.
Lourdeur des pathologies et comorbidités
associées.
Soins techniques infirmiers.
Soins de nursing.
Soins de rééducation
Source : outil OAP SSR
- Présence d’une comorbidité significative
de complexité médicale (liste fermée*).
Source : T2A et échelle nationale des coûts
- SIIPS ou autres outils de mesure validés
Source PMSI SSR
- Dépendance PMSI, prise en compte des 4
premiers items du codage : habillage,
déplacement, alimentation et continence.
Lors de l’admission : répartition de
la population accueillie par classe
de dépendance lors de la première
semaine d’hospitalisation.
Lors de la sortie : répartition de la
population accueillie par classe de
dépendance lors de la dernière
semaine d’hospitalisation
Pourcentage de RHA ayant un score
de dépendance > 12
Pourcentage de séjours ayant une
dépendance moyenne supérieure à 8
- Temps moyen hebdomadaire individuel de
rééducation pour chaque patient.
Favoriser une démarche de réadaptation
finalisée, coordonnée, continue et globale
Formalisation dès l’admission d’un projet
individualisé de réadaptation
Réalisation périodique de réunion de synthèse
pluri professionnelle
Source PMSI, T2A, CCAM
- Nombre de présence du code ZRFP 001 ou
ZRFP 002
- et rédaction dans le dossier d’un programme
individualisé de réadaptation rédigé dans les
15 jours suivant l’admission.
Favoriser la continuité des soins par la
constitution d’un dossier standardisé et
d’évaluations communicables lors des relais
entre équipes.
Utilisation d’outils de mesure validés.
Utilisation de fiches de liaison
- Nombre de patients ayant une évaluation
fonctionnelle validée réalisée :
- dans la première semaine du séjour
- au cours de la dernière semaine du séjour
*démence, insuffisance cardiaque, retard mental, dépendance envers une dialyse rénale, insuffisance respiratoire chronique

Document de travail non validé
Version du 04/06/2004 3
Critères qualité et suivi du SROS SSR : Partenariat et réseaux
Recommandations
Critères
Indicateurs
Renforcer la coordination entre MCO et SSR
pour une meilleure fluidité entre structures et
une meilleure pertinence des orientations.
Intervention précoce des MPR et des gériatres
en MCO :
- pour avis médical spécialisé,
- en vue d’une orientation ultérieure.
Formation des professionnels du MCO
Diminuer les délais d’admission en SSR
Développer les partenariats
Données à chiffrer en MCO
- Nombre de consultations effectuées par les
MPR ou gériatres pour des patients
hospitalisés en MCO
- soit au sein de la structure MCO
(plateau technique de consultation ou
au lit du patient),
- soit en consultation de pré-admission
au sein de la structure SSR
Données à chiffrer au niveau de la structure (SAE)
- Délai moyen entre la date de la demande et
la date de l’admission.
Données à chiffrer au niveau du territoire de santé
- Délai moyen d’admission entre la date de
la demande du MCO et le transfert du patient
en SSR
- Pour une pathologie donnée : délai entre la
survenue de l’événement aigu et l’admission
en SSR (exemple : AVC)
Favoriser une prise en charge en réseau dans
des domaines considérés comme prioritaires
(réseaux thématiques).
Favoriser les partenariats thématiques
(traumatisés crâniens, blessés médullaires,
accidents vasculaires cérébraux,…)
Données à chiffrer au niveau du territoire de santé
- Nombre de partenariats formalisés sur un
thème donné dans le secteur sanitaire
- Nombre de patients inclus dans ces
« filières »
Favoriser la lisibilité de l’offre.
Favoriser la prise en charge en réseau des
personnes âgées et / ou handicapées en
situation de vulnérabilité et / ou d’exclusion
Diffusion de l’information sur les prestations
des différentes structures.
Réactualisation annuelle de ces informations.
Données à chiffrer au niveau du territoire de santé
- Mise à disposition du public et des
professionnels de santé des fiches d’identité
(intitulé de la structure, prestations fournies,
modalités de contact, critères de prise en
charge) :
o Des structures de proximité
o Des structures de référence

Document de travail non validé
Version du 04/06/2004 4
Favoriser l’alternative à l’hospitalisation
Développer l’hospitalisation à domicile de
réadaptation.
Développer l’hospitalisation de jour de MPR.
Données à chiffrer par structure et au niveau du
territoire de santé
Nombre de place en hôpital de jour, de
semaine et en hospitalisation à domicile de
réadaptation.
1
/
4
100%