E/ Contre-indications

1/13
LUPON Elise
GUINAMANT Julie
12/10/2011
Pharmaco, Hypolipémiants et Hypoglycémiants oraux, Bruno LAVIOLLE
Poly disponible sur l’ent
Bien connaître les statines
HYPOLIPEMIANTS ORAUX
Ils sont parmi les médicaments les plus prescrits.
I-Rappels
Les lipoprotéines sont la forme de transport des lipides dans le plasma. Une lipoprotéine est composée de
lipides (insolubles) et d’apolipoprotéines (solubles dans l’eau).
Il existe 5 types de lipoprotéines différents selon le contenu lipidique et les apolipoprotéines qu’elles
contiennent.
On distingue en fonction de leur densité :
- Les chylomicrons
- VLDL,
- LDL,
- IDL,
- HDL.
Les chylomicrons, VLDL et IDL sont riches en TG. Les LDL et HDL sont riches en cholestérol.
Dans un intérêt clinique, on retient que les LDL (« mauvais » cholestérol) comportent des ApoB100
(«bon» cholestérol) alors que les HDL comportent des ApoA1 et A2. Ce qui est important c’est le rapport
LDL/HDL. L’Apo B100 est dosé pour évaluer l’importance d’une dyslipidémie. La principale
dyslipidémie est l’hypercholestérolémie à LDL.
Le risque d’athérosclérose augmente chez les patients dyslipidémiques.
Devant un patient dyslipidémique, il faut tout d’abord confirmer le diagnostic par un prélèvement, ensuite
on entreprendra des mesures diététiques (une intervention nutritionnelle) et on surveillera les facteurs de
risques cardiovasculaires (cholestérol, HTA, tabac, sédentarité, alimentation, obésité...). Une activité
physique est recommandée. Si la dyslipidémie est persistante malgré les mesures hygiéno-diététiques, on
élaborera une intervention médicamenteuse.
Il y a quatre classes médicamenteuses :
les résines (colestyramine)
les fibrates
les inhibiteurs de l’HMG CoA réductase (statines)
l’ézétimibe : plus récents (inhibiteur du transporteur du cholestérol dans le tube digestif)

2/13
II- Les résines échangeuses d’ions
Nom (DCI : dénomination commune internationale) : colestyramine.
Nom commercial : Questran
A/ Mécanisme d’action
Résine basique synthétique échangeuse d’ions :
elles possèdent une grande affinité pour les acides biliaires (élément fondamentale de la
synthèse du cholestérol)
Elle n’est pas absorbée mais chélate les acides biliaires dans le tube digestif
Elles fixent les acides biliaires dans la lumière intestinale sous forme d’un complexe
insoluble et stable (qui reste dans le tube digestif) inhibant ainsi le cycle entéro-hépatique et
augmentant leur élimination fécale.
bien que la synthèse hépatique du cholestérol soit augmentée, il est rapidement éliminé sous
forme d’acide biliaire (par le cycle entéro hépatique) et la cholestérolémie est diminuée chez
la majorité des patients. Le foie dégrade plus de cholestérol.
B/ Pharmacodynamie
Les acides biliaires sont normalement réabsorbés en casi totalité dans le jéjunum (à environ 95%). Leur
excrétion peut être augmentée jusqu’à 10 fois avec la prise de colestyramine.
Le catabolisme du cholestérol est aussi augmenté et la réabsorption digestive diminuée.
Il en résulte une diminution de la concentration intra-hépatocytaire du cholestérol ce qui induit une
augmentation du nombre de récepteurs membranaires de l’hépatocyte aux LDL d’où une augmentation de
la captation des LDL par les hépatocytes : diminution des LDLc.
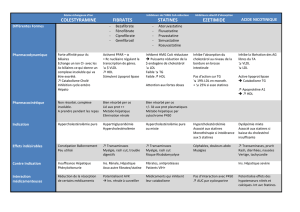
C/ Indications
Hypercholestérolémie essentielle :
quand un régime adapté et assidu s’est avéré insuffisant
quand la cholestérolémie après un régime reste élevée et/ou il existe des facteurs de risque
associés.
D/ Pharmacocinétique
Biodisponibilité : la colestyramine n’est pas absorbée
Dans le tractus intestinal elle échange les ions chlore pour les acides biliaires qu’elle lient
(Donc pas d’élément pharmacocinétique particulier pour cette molécule)

3/13
E/ Contre-indications
Absolues :
insuffisance hépatique +++ et en particulier obstruction complète des voies biliaires (rare)
allergies
phénylcétonurie, en raison de la présence d’aspartam et l'aspartam (contient de la
phénylalanine)
Relatives :
acides biliaires (moins absorbés à cause des interactions médicamenteuses)
constipation chronique, plus fréquent (stagnation du médicament dans le tube digestif)
F/ Effets indésirables
Essentiellement troubles digestifs :
-Constipation +++
-douleurs abdominales, éructations, ballonnements, diarrhées, météorisme, douleurs épigastriques,
nausée, vomissements, stéatorrhée.
G / Interactions médicamenteuses
Interaction avec les acides biliaires (acide chénodésoxycholique, acide ursodésoxycholique)
diminution de l’effet, fixé par la colestyramine et éliminé.
anticoagulants oraux (anti-vitK), digitaliques, hormones thyroïdiennes : diminution de l’effet
(diminution de leur absorption intestin ale)
II - Les fibrates
Les plus connus : fénofibrates = lipanthyl, bezafibrate, ciprofibrate
A/ Mécanismes d’actions
Agoniste de récepteurs nucléaires PPAR alpha
PPAR alpha => récepteur nucléaire impliqué dans la régulation du métabolisme de
lipoprotéines, augmente l’activité de la lipoproteine lipase.
inhibition de la synthèse et de la libération des VLDL
o diminution des TG et des VLDL
augmentation de la synthèse des Apo A1 et A2
o Augmentation des HDL
Donc effet surtout sur les triglycérides ( et faible augmentation des HDL)

4/13
B/ Indications
Hypertriglycéridémie endogène de l’adulte, isolée ou associée si le régime adapté et assidu s’est avéré
insuffisant
Hypercholestérolémie : moins utile car il y a des médicaments plus efficaces, comme les statines.
C/ Pharmacinétique
Fortement liée aux protéines (interactions possibles avec les anti-vitamines K (AVK), qui sont des
anticoagulants oraux).
Ils sont éliminés par voie rénale.
D/ Effets indésirables
Essentiellement troubles digestifs (constipation et ballonnement)
Atteinte musculaire
myalgie diffuse, sensibilité douloureuse, faiblesse.
rhabdomyolyse (rare)
Donc attention à l’association des Fibrates avec les Statines
Atteinte hépatique : augmentation des transaminases.
Allergie
E/ Contre-indications
Insuffisances hépatique et rénale
F/ Interactions médicamenteuses
Associations à d’autres fibrates : augmentation du risque de rhabdomyolyse et d'antagonisme
pharmacodynamique entre les deux molécules.
Inhibiteurs des HMG CoA réductase (statines): augmentation du risque des effets
indésirables musculaires à type de rhabdomyolyse.
Anticoagulants oraux de type AVK: augmentation du risque hémorragique par déplacement
de ses liaisons aux protéines plasmatiques.
Attention à l’association des Chlorofibrates avec les AVK : il faut surveiller l’INR (taux de
prothrombine rapporté à une norme internationale).
C’est un marqueur qui évalue l’activité des facteurs de la coagulation.

5/13
III- Les Statines
Médicaments les plus prescrits au monde. ( A bien connaître tombe très souvent à l’examen !!)
Les plus connus: atavastatine, fluvastatine, pravastatine, simvastatine, rosuvastatine. (Liste non
exhaustive)
A/ Mécanisme d’action
Inhibiteurs des HMG CoA réductases, qui provoquent une diminution de la synthèse de cholestérol libre
intra-érythrocytaire, puis une augmentation de la synthèse des récepteurs aux LDL hépatique et enfin une
diminution des LDLc (leur clairance hépatique augmente) et des VLDL plasmatiques.
Action hypocholestérolémiante
diminution surtout des VLDL et LDL
légère augmentation des HDL et diminution des TG
Les statines sont donc bon pour tout puisqu’il diminue le LDL et les TG et
augmente les HDL (bon cholestérol)
B/ Indications
Extrêmement étudiés lors d’essais cliniques.
Hypercholestérolémie pure ou mixte lorsque les mesures non pharmacologiques sont insuffisantes (règle
hygiéno-diététique).
Prévention cardiovasculaire. Ainsi lorsque les patients ont de nombreux facteurs de risque cardio
vasculaires, les statines sont prescrits.
C/ Pharmacocinétique
Métabolisme hépatique (CYP 3A4, attention aux interactions)
Métabolite actif pour la Simvastatine.
NB : CYP 3A4 est le cytochrome qui métabolise le plus de médicaments chez l’homme. Le problème est
que si on utilise des statines avec d’autres médicaments qui inhibent ou induisent ce cytochrome il y a un
fort risque d’interactions médicamenteuses.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%