Circulation sanguine

L’APPAREIL CIRCULATOIRE .
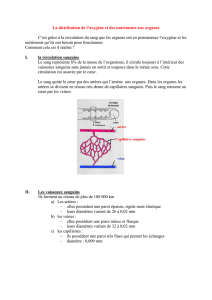
Circulation sanguine = système clos contenant le sang, basé sur le coeur.
Comprends 2 systèmes : grande circulation permettant oxygénation des tissus. sang oxygéné part du cœur gauche (aorte) et arrive aux
tissus. Revient au cœur droit par veine cave.
Petite circulation permettant l'hématose du sang. Le sang pauvre en O2 part du cœur droit par l'artère pulmonaire, arrive aux poumons où il
se charge en O2, revient au cœur gauche grâce aux veines pulmonaires.
Entre ces deux systèmes, existence de capillaires sanguins.
En dérivation : circulation lymphatique. Conduction de lymphe. Pas un système clos. Existence de capillaires lymphatiques en cul-de-sac
drainant le liquide interstitiel pour former la lymphe. Celle-ci est ensuite filtrée par les nœuds lymphatiques. Rejoint la circulation sanguine
par différentes voies.
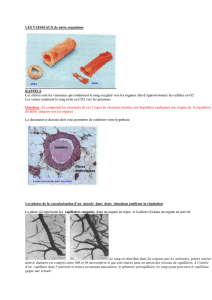
LES ARTERES
Tissus fixés au formol, inclus en paraffine, colorée à l’hémalun-éosine. Noyau bleu violacé = basophiles, cytoplasme rosé = éosinophiles.
Intima, média, adventice.
I. structure histologique
A) structure générale
1) les artérioles
Diamètre inférieur à 100 micromètres.
Intima = endothelium, très fine.
Média = fibres musculaires lisses. Une couche.
Adventice = fibres de collagène et de tissu conjonctif.
2) les petites artères.
Diamètre entre 100 et 500 micromètres.
Intima = endothelium, très fine.
Média = plus grosse (trois à quatre couches de muscles)
Adventice = plus grosse, contient des fibres élastiques.
Présence d'une limitante élastique interne entre intima et média.
3) les artères de moyen calibre : artères musculaires.
Diamètre entre 500 µm et 2 à 4 mm.
Intima plus épaisse : présence d'un sous endothélium (= tissu conjonctif) participant début de l'hémostase.
Média épaissie,100 % musculaire.
Présence de 2 limitantes élastiques : une interne et externe.
Exemple : artères fémorale, tibiale, mésentérique...
4) les artères de gros calibre : artères élastiques.
Diamètre supérieur à 5 mm.
Intima et média épaissies : composition changée.
Média : 80 % de fibres élastiques, quelques fibres musculaires, d'où une fonction différente.
Exemple : aorte, carotides, artères sous clavière, artère pulmonaire...
Différenciation petites artères, artères de moyen calibre : limitantes élastiques.
B) Irrigation de la paroi artérielle.
Vasa-vasorum : petites artérioles irriguant l'adventice et la média. Intima nourrie par diffusion.
C) cas particulier.
1) artères cérébrales
Paroi plus fine car protégée par la boîte crânienne. Pression moins importante.
2) artères à dispositif de bloc.
Renflement de leur média par des composantes musculaires. Renflement faisant le tour ou localisé. D'où une régulation du débit sanguin
dans le réseau artériel. Contraction = conclusion temporaire et complète ou non en fonction du dispositif de bloc.

D) mode de terminaison des artères.
1) les artères terminales.
Moins fréquentes. Arborisation de chaque artère, sans liaison avec les voisines.
Si occlusion partielle : territoire plus irrigué tronconique, hypoxie. Persistance = ischémie.
Ischémie brutale : infarctus.
2) plexus anastomotique.
Les artères font des collatérales entre elle et forment un réseau complexe.
II) histophysiologie.
A) régulation de l'ondée sanguine.
Nécessité régularisation du flux à la sortie du cœur et à son entrée car systole = sang chassé fortement vers l'artère, diastole = débit moins
fort.
Régularisation pression du sang par artères élastiques. Diastole = contraction des fibres élastiques, systole = relâchement des fibres
élastiques. Passage d'un flux intermittent à la sortie du coeur à un flux continu régulier dans les artérioles.
B) commande du débit sanguin artériel et capillaire.
Artères musculaires (= artères de distribution) : influent sur la quantité de sang arrivant aux organes et tissus.
De plus, intervention des dispositifs de bloc, régulation par le SNS pour la vasoconstriction et par le SNP pour la vasodilatation, régulation
hormonale.
C) variations de structure dues à l'âge.
Vieillissement = diminution de production de fibres élastiques régularisation du débit sanguin à la sortie du cœur moins bonne
hypotension.
= augmentation de production de collagène vaisseaux de plus en plus durs artériosclérose.
Apports glucidique et lipidique trop importants dépôts sur la paroi du vaisseau de plaques athéromateuses par pénétration des lipides
dans la média athérosclérose. Détachement des plaques : hématose, thrombus. Peut être un grave problème.
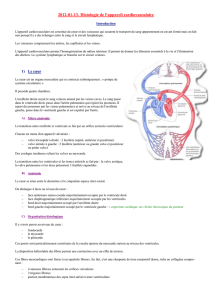
Les veines.
Amènent sang des capillaires au cœur.
Même structure que les artères. Différence : abondance, composition des composants.
De plus, déformabilité.
I) structure histologique.
A) structure générale : veines de moyen calibre.
Coupe : forme non cyclique, peu d'hématies à l'intérieur.
Finesse paroi = grande déformabilité.
Intima = épaisse. Sous-endothélium = fibres musculaires lisses longitudinales.
Média = assez fine, fibres musculaires lisses circulaires, fibres élastiques.
Adventice = assez épaisse, fibres de collagène, fibres musculaires longitudinales, fibres élastiques.
+ de fibres élastiques dans les veines.
B) variations structurales.
1) les valvules.
Évitent le reflux sanguin. Jamais le cas dans les artères.
2) la richesse en fibres musculaires lisses.
II) histophysiologie.
A) distension passive : rôle de réservoir sanguin.
70 % masse sanguine. Réquisition si nécessaire.
B) propulsion du sang vers le cœur.
- contraction paroi musculaire de la veine sous dépendance du SNA sympathique avec aide des valvules.
- valvules : transport unidirectionnel.
- Facilitation de du retour vers le coeur grâce aux massages par les muscles striés squelettiques.
- mouvement inspiratoire créant un appel de sang vers le thorax.

Les capillaires sanguins.
+ petits vaisseaux assurant les liaisons artères-veines.
Lieu d'échanges entre les structures et le sang. Dans tous les tissus sauf épithélium, cartilages, certaines structures oculaires.
Naissent en dérivation par rapport aux artérioles.
I) structure histologique.
A) structure générale.
Métartérioles capillaires directs (= de jonction) rejoignant la veine.
Capillaires vrais = plusieurs vaisseaux anastomosés.
Petits sphincters à la racine métartérioles et sur capillaires de jonction.
Existence d'anastomoses artèrio-veineuses = court-circuit des capillaires (exemple : glomus neuro-vasculaire et canal rectiligne)
régulation du débit sanguin.
B) cas particuliers.
1) succession de deux réseaux capillaires.
- le système admirable : réseau artériel n'existant que dans le rein des mammifères.
Artériole afférente puis réseau capillaire artériel, artériole efférente, puis réseau capillaire classique (= artères + veines), veinule.
Réseau capillaire interposé entre deux artères.
- le système porte : dans foie ou hypophyse. Réseau capillaire entre deux veines.
Intérêt : amène les nutriments aux foie (métabo cellules). Diriger hormones directement vers l'adénohypophyse où elles agissent.
Concentration et apports des substances directement aux endroits d'utilisation et d'action.
2) micro circulation splénique.
Deux types : - fermée sang ne quitte pas le système artériel.
- ouverte sang va dans structure rouge de la rate puis dans circulation.
Rate contractée : micro circulation splénique ouverte.
Terminaison artères : terminale.
II) structure histologique.
- capillaires continus = capillaires nutritionnels.
- capillaires fenêtres et sinusoïdes = capillaires fonctionnels.
A) capillaires continus ( = de type I).
Diamètre : 5 à 10 µm.
Cellules endothéliales : jonctions serrées paroi semble continue.
Accolé aux cellules endothéliales parfois péricytes pouvant être à l'origine d’une néoplasie.
Existence de micro pores.
Capillaires imperméables : filtration.
Localisation : muscles, poumon, tissus conjonctifs, tissus nerveux.
B) capillaires fenêtrés ( = de type II)
diamètre : 10 à 15 µm.
Cellules endothéliales : fenestration mais membrane basale toujours continue passage relatif.
Localisation : glomérule rénal, glandes endocrines, intestin.
C) capillaires sinusoïdes ( = de type III)
diamètre : 30 à 40 µm.
Cellules endothéliales : grande fenestration (> 100nm), également membrane basale très grand passage échanges importants.
Localisation : foie, rate, moelle osseuse.
Parfois existence de cellules de Küpffer dans foie = macrophages entre cellules endothéliales.
III) histophysiologie.
A) régulation du débit sanguin.

1) modalités de franchissement de la paroi capillaire.
Capillaires nutritionnels : diffusion, ultra filtration par des micro pores, pinocytose, diapédèse.
2) déterminisme des échanges hydriques.
- Pression osmotique : pression qui est due à la différence concentration de sodium de part et d'autre du vaisseau. N'intervient pas dans
l'échange d'eau. Nulle.
- Pression hydrostatique : pression exercée par le plasma sur la paroi du vaisseau. Fait sortir l'eau des vaisseaux. De 40 à 13 mm Hg.
- Pression oncotique : pression exercée par les protéines plasmatiques. Entrée d'eau, augmentation de la réabsorption des liquides.
Constante : 25 mm Hg.
Pression hydrostatique > pression oncotique sortie d'eau et de nutriments.
Pression hydrostatique< pression oncotique entrée d'eau et de déchets.
Cas particulier : système admirable rénal : pression hydrostatique > pression oncotique filtration du plasma sanguin, formation de
l'urine.
Modifications pathologiques : hypoprotéinémie : pression oncotique < pression hydrostatique accumulation eau dans les tissus
oedème.
Quand hypoprotéinémie : si pression oncotique diminue oedème clair car eau transsudat
si obstruction lymphatique ou veineuse accumulation eau dans capillaires augmentation pression
hydrostatique sortie eau formation transsudat.
si réactions inflammatoires vasodilatation provoquée par les protéines de l'inflammation augmentation
fenestration des capillaires sortie de l'eau avec nombreuses protéines plasmatiques formation oedème jaunâtre = exsudat.
D) fonctions métaboliques.
Cellules endothéliales = formation paroi, élaboration facteur hémostase, transformation molécule (exemple : angiotensine I angiotensine
II)
Le cœur.
Organe cavitaire. Contractions involontaires et rythmiques propulsion sang dans grande circulation.
Veine cave atrium droit ventricule droitcontraction VD propulsion du sang dans la petite circulation. Contraction VG dans la
grande circulation.
I) structure histologique.
A) l'endocarde
= intima. Bordé par endothélium en continuité avec endothélium des vaisseaux.
+ sous endothelium + cellules cardionectrices.
B) le myocarde.
= média.
1) les fibres musculaires cardiaques ou cardiomyocytes.
Striées. Un ou deux noyaux centraux. Anastomosées par stries scalariformes d’où mise en contact et propagation rapide.
2) les cellules cardionectrices.
Dans tissu nodal cardiaque. Contraction = cellules du nœud sinu-atrial.
C) l'épicarde.
= adventice. Adipocytes + endothelium.
Le système lymphatique.
Dérivation circulation sanguine. Capillaires lymphatiques drainant liquide interstitiel = vaisseaux borgnes. Présence de valvules. Lymphe =
liquide interstitiel + lymphocytes + monocytes + quelques granulocytes.
Paroi très fine. Cellules endothéliales non jointives, en relation avec tissus conjonctifs par fibres de collagène : ouverture fenestration grâce
à leur tension d'où récupération liquide interstitiel.
Aspect lymphe : poussiéreux, éosinophiles.
1
/
4
100%