Prise en charge du prolapsus génito-urinaire

Progrès
en
urologie
(2014)
24,
925—928
Disponible
en
ligne
sur
ScienceDirect
www.sciencedirect.com
Prise
en
charge
du
prolapsus
génito-urinaire
Management
of
genito-urinary
prolapse
L.
Le
Normand
Service
d’urologie,
CHU
de
Nantes,
44093
Nantes
cedex
01,
France
Disponible
sur
Internet
le
6
septembre
2014
Résumé
Le
prolapsus
génito-urinaire
est
une
affection
fréquente
qui
n’est
pas
toujours
symp-
tomatique.
Seuls
les
prolapsus
gênants
doivent
être
traités.
Le
traitement
est
essentiellement
chirurgical.
Deux
voies
d’abord
peuvent
être
utilisées
:
la
voie
abdominale,
le
plus
souvent
cœlioscopique
ou
la
voie
vaginale.
Une
analyse
rigoureuse
du
défaut
anatomique
et
fonctionnel
est
nécessaire
pour
indiquer
le
traitement
le
plus
adapté.
©
2014
Elsevier
Masson
SAS.
Tous
droits
réservés.
Summary
Genito-urinary
prolapse
is
a
common
condition
that
is
not
always
symptomatic.
Only
bothersome
prolapse
should
be
treated.
The
treatment
is
essentially
surgical.
Two
surgical
approaches
can
be
used:
abdominal,
usually
laparoscopic
or
vaginal.
A
rigorous
analysis
of
anatomical
and
functional
defect
is
necessary
to
indicate
the
most
appropriate
treatment.
©
2014
Elsevier
Masson
SAS.
All
rights
reserved.
Le
prolapsus
génito-urinaire
est
une
affection
fréquente
dont
la
prévalence
est
très
difficile
à
établir
correctement
car
elle
dépend
du
degré
du
prolapsus,
de
la
gêne
occasion-
née,
du
type
de
classification,
etc.
En
moyenne,
18
femmes
sur
10
000
sont
opérées
d’un
prolapsus
génito-urinaire
[1].
La
cause
du
prolapsus
génito-urinaire
est
plurifactorielle
:
grossesses,
accouchements,
facteurs
génétiques,
hyperpression
abdominale,
antécédents
de
chirurgie
pelvienne.
.
.
Adresse
e-mail
:
http://dx.doi.org/10.1016/j.purol.2014.07.011
1166-7087/©
2014
Elsevier
Masson
SAS.
Tous
droits
réservés.

926
L.
Le
Normand
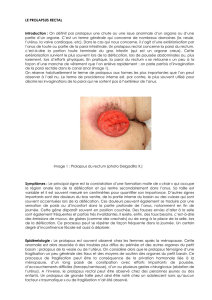
Figure
1.
Les
différents
types
de
prolapsus.
1
:
colpocèle
anté-
rieure
:
cystocèle
;
2
:
prolapsus
utérin
;
3
:
colpocèle
postérieure
:
élytrocèle
;
le
péritoine
(en
vert)
vient
faire
hernie
entre
la
paroi
postérieure
du
vagin
et
le
rectum
et
peut
contenir
des
anses
intestinales
de
l’épiploon,
un
ovaire.
.
.
;
4
:
colpocèle
postérieure
:
rectocèle.
Description
et
définitions
Le
prolapsus
génito-urinaire
est
une
hernie
de
la
paroi
vagi-
nale
(colpocèle)
dans
lequel
un
ou
plusieurs
éléments
du
contenu
abdominal
peut
s’introduire
(Fig.
1).
On
décrit
clas-
siquement
trois
compartiments
:
•colpocèle
antérieure
qui
contient
la
vessie
:
on
parle
alors
de
cystocèle
;
•colpocèle
de
l’étage
moyen
qui
correspond
à
l’utérus
(on
parle
alors
d’hystérocèle
ou
d’hystéroptose)
ou
le
fond
vaginal
(prolapsus
du
fond
vaginal)
si
la
patiente
a
eu
une
ablation
de
l’utérus
;
•colpocèle
postérieure
qui
peut
contenir
le
rectum
(recto-
cèle)
ou
le
cul-de-sac
péritonéal
(cul-de-sac
de
Douglas)
qui
vient
s’insérer
entre
le
vagin
et
le
rectum
avec
son
contenu
abdominal
:
anses
intestinales,
épiploon,
etc.
On
parle
alors
d’élytrocèle.
Il
faut
différencier
la
rectocèle
(qui
est
une
colpocèle
postérieure)
d’un
prolapsus
rectal
qui
est
une
extériorisation
du
rectum
au
travers
de
l’anus.
Les
colpocèles
sont
souvent
associées
et
entrent
en
«
compétition
»
les
unes
par
rapport
aux
autres.
Quels
sont
les
troubles
liés
au
prolapsus
Beaucoup
de
prolapsus
génito-urinaires
n’occasionnent
aucune
gêne.
C’est
lors
d’un
examen
gynécologique
que
le
médecin
va
constater
l’anomalie.
Il
n’y
a
alors
aucun
risque
à
conserver
un
prolapsus
non
gênant.
Le
plus
souvent,
la
gêne
est
caractérisée
par
une
sensa-
tion
de
boule
intra-vaginale,
ou
par
la
constatation
d’une
boule
qui
s’extériorise
à
la
vulve
lors
de
la
poussée
abdomi-
nale.
Parfois,
c’est
une
pesanteur
dans
le
bas
ventre
qui
s’accentue
en
fin
de
journée
et
qui
diminue
au
repos
qui
peut
être
révélateur.
Des
troubles
de
la
vidange
sont
souvent
associés
:
soit
rectal
avec
une
dyschésie
ano-
rectale
qui
est
une
difficulté
à
évacuer
le
contenu
du
rectum
et
qui
peut
parfois
imposer
un
appui
sur
la
paroi
postérieure
du
vagin
pour
faciliter
l’évacuation
rectale
;
soit
vésical
avec
une
dysurie
qui
est
un
jet
urinaire
faible
avec
nécessité
de
pousser
et
l’impression
de
mal
vider
sa
vessie.
Certains
signes
sont
rarement
liés
à
un
prolapsus
génito-
urinaire
comme
des
douleurs
pelviennes
importantes,
des
douleurs
lors
des
rapports
(dyspareunie).
L’incontinence
urinaire
peut
être
associée
à
un
prolap-
sus,
mais
il
se
produit
aussi
souvent
l’inverse,
l’incontinence
disparaissant
avec
l’extériorisation
du
prolapsus
en
raison
de
l’effet
pelote,
c’est-à-dire
une
compression
de
l’urèthre
par
la
«
boule
»,
venant
ainsi
masquer
l’incontinence
(qui
peut
alors
réapparaître
si
on
traite
le
prolapsus).
Tous
les
types
d’incontinence
urinaire
peuvent
être
associés
au
prolapsus
:
incontinence
à
l’effort
par
déficit
des
moyen
de
retenue
(hypermobilité
de
l’urèthre
et/ou
insuffisance
sphinctérienne)
ou
hyperactivité
vésicale
avec
des
fuites
par
urgenturie
(envie
d’uriner
soudaine
et
irrépressible)
ou
une
association
des
deux.
Comment
examiner
un
prolapsus
Il
est
préférable
d’examiner
les
femmes
avec
une
vessie
cor-
rectement
remplie
pour
dépister
une
incontinence
urinaire
à
l’effort
associée,
voire
une
incontinence
masquée
par
le
prolapsus.
L’examen
se
fait
en
position
gynécologique
en
demandant
à
la
patiente
de
pousser
vers
le
périnée,
afin
de
constater
le
prolapsus
et
son
importance.
Ensuite,
une
valve
vaginale
ou
un
hémi-spéculum
refoule
la
paroi
vaginale
pos-
térieure
et
le
fond
vaginal
pour
étudier
l’étage
antérieur
et
ainsi
diagnostiquer
une
cystocèle
et
quantifier
son
impor-
tance.
La
valve
refoule
ensuite
la
paroi
vaginale
antérieure
et
le
fond
vaginal
pour
évaluer
la
colpocèle
postérieure.
Un
toucher
bidigital
(intra-rectal
et
intra-vaginal)
permet
par-
fois
de
différencier
une
élytrocèle
d’une
rectocèle
(les
deux
pouvant
s’associer),
en
percevant
l’élytrocèle
s’interposer
entre
les
deux
doigts
lors
de
la
poussée
abdominale.
Ensuite,
le
spéculum
complet
permet
d’identifier
le
col
utérin
ou
le
fond
vaginal
et
apprécier
sa
descente
lors
d’un
effort
de
poussée.
On
peut
aussi
tirer
doucement
sur
le
col
utérin
avec
une
pince
de
Pozzi
pour
en
apprécier
la
mobilité.
On
peut
ainsi
décrire
le
prolapsus
en
stades
et
deux
classifications
sont
le
plus
couramment
utilisées
(Fig.
2)
:
•celle
de
Baden
et
Walker
:
◦stade
1
:
intra-vaginal,
◦stade
2
:
affleurant
la
vulve,
◦stade
3
:
dépassant
l’orifice
vulvaire,
◦stade
4
:
prolapsus
totalement
extériorisé
;
•la
classification
POPQ
qui
émane
de
l’International
Conti-
nence
Society
qui
définit
des
points
intra-vaginaux
au
niveau
des
parois
antérieure,
moyenne
et
postérieure
pour
décrire
le
prolapsus.
À
partir
de
ces
relevés,
le
pro-
lapsus
est
également
classifié
en
stades
assez
voisins
de
la
classification
précédente.
L’examen
s’attache
également
à
apprécier
la
tonicité
des
muscles
périnéaux
et
leur
commande.

Prise
en
charge
du
prolapsus
génito-urinaire
927
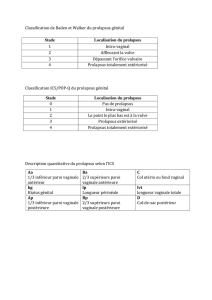
Figure
2.
Trois
stades
de
prolapsus
selon
la
classification
de
Baden
et
Walker.
A.
Stade
1.
B.
Stade
2.
C.
Stade
3.
Quels
examens
complémentaires
peuvent
être
utiles
Si
le
prolapsus
génito-urinaire
n’est
pas
symptoma-
tique,
il
n’est
pas
nécessaire
de
faire
des
investigations
complémentaires.
Si
la
gêne
occasionnée
justifie
de
le
cor-
riger,
les
examens
complémentaires
doivent
répondre
aux
questions
suivantes
si
l’examen
clinique
n’est
pas
suffisant
:
•la
correction
du
prolapsus
risque
t-elle
d’aggraver
une
incontinence
urinaire
?
Faut-il
traiter
le
prolapsus
et
l’incontinence
urinaire
dans
le
même
temps
que
le
pro-
lapsus.
Un
bilan
urodynamique
peut
être
demandé
pour
préciser
le
dysfonctionnement
urinaire
et
ainsi
aider
à
la
décision
thérapeutique
;
•quels
sont
les
organes
impliqués
dans
le
prolapsus
?
Une
colpo-cysto-défécographie
soit
standard
avec
opacifica-
tion
vésicale,
rectale
entérale
et
vaginale,
soit
par
IRM
permet
de
visualiser
l’ensemble
des
organes
prolabés
et
la
dynamique
pelvienne
lors
de
la
poussée
abdominale
et
lors
de
l’évacuation
rectale
;
•le
traitement
du
prolapsus
peut-il
aggraver
ou
au
contraire
corriger
un
trouble
de
l’évacuation
rectale
?
(dyschésie
ano-rectale,
incontinence
fécale).
Une
mano-
métrie
ano-rectale
peut
alors
être
utile
pour
apprécier
le
fonctionnement
rectal
et
sphinctérien
anal
;
•une
hyperactivité
vésicale
(association
d’urgenturie
et
de
miction
fréquentes
voire
d’incontinence
urinaire)
n’a
t-elle
pas
une
autre
cause
que
le
prolapsus
?
Un
examen
cytobactériologique
des
urines
à
la
recherche
d’une
infec-
tion
ou
une
cystoscopie
à
la
recherche
d’une
pathologie
vésicale
est
alors
utile
pour
répondre
à
cette
question
;
•avant
de
corriger
le
prolapsus,
est-on
sûr
qu’il
n’existe
pas
de
pathologie
utérine
associée
?
Un
frottis
cervico-vaginal
et
une
échographie
pelvienne
permettront
alors
de
s’en
assurer.
Les
traitements
du
prolapsus
génito-urinaire
Il
n’est
indiqué
qu’en
cas
de
gêne
fonctionnelle
liée
au
prolapsus.
Le
traitement
non
chirurgical
Il
n’existe
pas
de
traitement
médical
du
prolapsus.
On
peut
prescrire
une
hormonothérapie
locale
pour
amélio-
rer
la
throphicité
des
tissus
vaginaux
pour
en
diminuer
l’irritation
ou
pour
préparer
à
la
chirurgie.
Lorsque
la
gêne
est
peu
importante,
la
rééducation
périnéo-sphinctérienne
peut
être
d’un
apport
non
négligeable.
La
prévention
d’une
aggravation
du
prolapsus
passe
par
la
limitation
des
efforts
de
poussée
abdominale
(port
de
charges
lourdes,
toux
chro-
nique,
constipations,
sports
à
risques),
le
traitement
d’une
obésité.
La
mise
en
place
d’un
pessaire
peut
être
une
solution
en
cas
de
contre-indication
ou
du
refus
d’une
intervention.
Il
peut
également
être
utilisé
temporairement
pour
mimer
l’effet
d’une
intervention
chirurgicale
et
ainsi
prédire
le
résultat
fonctionnel
négatif
ou
positif.
Il
en
existe
plusieurs
types
et
formes
(anneau,
cubique.
.
.).
Il
convient
de
le
net-
toyer
régulièrement,
mais
pour
cela
doit
être
enlevé
et
remis.
Soit
la
patiente
a
été
éduquée
à
ce
geste
et
y
arrive,
soit
elle
peut
avoir
recours
à
un
médecin
ou
une
infirmière
formée
à
ce
geste.
La
fréquence
de
ce
nettoyage
varie
selon
la
tolérance,
le
type
de
pessaire
et
l’intensité
des
secré-
tions,
d’une
à
plusieurs
semaines.
Il
se
nettoie
à
l’eau
et
au
savon
et
nécessite
un
gel
lubrifiant
pour
faciliter
son
introduction.
Le
traitement
chirurgical
Il
peut
être
réalisé
par
voie
vaginale
ou
par
voie
abdominale.
Son
objectif
est
de
repositionner
les
organes
pelviens
pour
restaurer
non
seulement
une
anatomie
normale
mais
surtout
une
fonction
normale
des
organes
pelviens
et
un
confort.
La
chirurgie
par
voie
vaginale
La
chirurgie
autologue
utilise
les
tissus
de
la
patiente
pour
corriger
le
défaut
anatomique
:
•à
l’étage
antérieur,
les
tissus
sont
renforcé
par
des
sutures
en
paletot,
par
des
bourses
ou
en
utilisant
des
ligaments.
Des
tissus
de
mauvaise
qualité
exposent
au
risque
de
récidive.
La
colpectomie
(résection
partielle
du
vagin)
ne
suffit
pas
(et
est
même
le
plus
souvent
inutile)
pour

928
L.
Le
Normand
corriger
le
défaut
anatomique
et
peut
être
source
de
dys-
pareunie
(rapports
sexuels
douloureux)
;
•les
prolapsus
de
l’étage
moyen
peuvent
être
corrigés
par
des
suspensions
au
ligament
sacro-épineux
(interven-
tion
de
Richter).
Il
n’est
pas
obligatoire
d’effectuer
une
hystérectomie
pour
corriger
une
hystéroptose
(interven-
tion
de
Richardson).
L’indication
est
fonction
de
l’état
de
l’utérus,
de
l’âge
de
la
patiente
et
de
la
technique
chirurgicale
utilisée
;
•les
prolapsus
de
l’étage
postérieur
combinent
les
inter-
ventions
précédentes
avec
une
plicature
du
fascia
pré-rectal
avec
éventuellement
un
rapprochement
des
muscles
releveurs
de
l’anus
pour
sa
partie
basse.
La
chirurgie
prothétique
par
voie
vaginale
a
fait
l’objet
de
nombreuses
publications
mais
aussi
de
critiques
voire
d’alertes
[2]
compte
tenu
d’un
certain
nombre
de
complications
liées
à
ces
prothèses.
L’utilisation
de
maté-
riau
prothétique
pour
renforcer
des
tissus
fragiles
est
logique
et
a
pour
but
de
diminuer
le
risque
de
récidive.
Ces
prothèses
sont
d’ailleurs
assez
voisines
de
ce
qui
est
uti-
lisé
pour
les
cures
de
hernies.
Cela
a
bien
été
montré
en
ce
qui
concerne
le
résultat
anatomique,
mais
l’est
beaucoup
moins
en
ce
qui
concerne
le
résultat
fonctionnel.
Le
risque
spécifique
lié
à
l’utilisation
de
ces
prothèses
est
l’érosion
vaginale
(de
6
à
15
%
environ),
de
rétraction
de
la
prothèse
avec
d’éventuelles
séquelles
douloureuses.
Il
est
d’ailleurs
non
recommandé
de
les
utiliser
de
manière
systématique
en
première
intention
[3].
Il
s’agit
de
treillis
parfois
fixés
par
des
bras
passant
dans
les
trous
obturés
ou
fixés
au
liga-
ment
sacro-épineux.
Des
études
sont
encore
nécessaires
pour
améliorer
la
tolérance
et
affiner
les
indications
de
leur
utilisation.
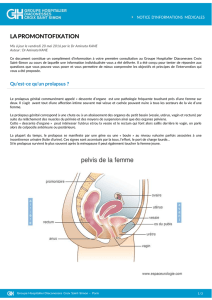
La
chirurgie
par
voie
abdominale
Il
s’agit
essentiellement
de
la
promonto-fixation
(Fig.
3).
L’intervention
consiste
à
interposer
un
treillis
synthétique
entre
le
vagin
et
la
vessie
pour
corriger
la
cystocèle
et/ou
entre
le
rectum
et
le
vagin
pour
corriger
la
rectocèle.
Ce
treillis
est
fixé
au
ligament
vertébral
antérieur
situé
devant
le
promontoire.
Ainsi,
ce
treillis
agit
comme
un
refort
liga-
mentaire
venant
s’opposer
au
prolapsus.
Classiquement
effectué
par
laparotomie,
la
cœlioscopie
(robotisée
ou
non)
est
devenue
la
technique
de
choix
pour
effectuer
cette
intervention.
Les
gestes
associés
L’hystérectomie
n’est
pas
systématique
et
n’est
réalisée
qu’en
cas
de
pathologie
utérine
associée.
Une
incontinence
urinaire
à
l’effort
peut
être
traitée
dans
le
même
temps
par
mise
en
place
d’une
bandelette
sous-uréthrale
(TVT,
TOT).
Parfois,
il
est
préférable
de
ne
traiter
l’incontinence
que
si
elle
persiste
après
correction
du
prolapsus
après
réévaluation
complète
sur
le
plan
urinaire,
mais
en
prévenant
la
patiente
du
risque
de
persistance
ou
d’aggravation
des
fuites.
Soins
postopératoires
La
chirurgie
du
prolapsus
est
devenue
une
chirurgie
moins
invasive
qu’auparavant
et
permet
un
lever
précoce
et
Figure
3.
Promonto-fixation.
Un
treillis
synthétique
(schématisé
en
mauve)
est
fixé
entre
le
vagin
et
la
vessie
pour
corriger
la
cys-
tocèle
et/ou
entre
le
rectum
et
le
vagin
pour
corriger
la
rectocèle
puis
fixé
au
sacrum.
une
hospitalisation
d’assez
courte
durée.
Il
est
nécessaire
d’éviter
les
efforts
de
poussée
abdominale
dans
les
trois
mois
qui
suivent
l’intervention
pour
limiter
le
risque
de
récidive.
Déclaration
d’intérêts
L’auteur
déclarent
ne
pas
avoir
de
conflits
d’intérêts
en
relation
avec
cet
article.
Références
[1]
Lousquy
R,
Costa
P,
Delmas
V,
Haab
F.
État
des
lieux
de
l’épidémiologie
des
prolapsus
génitaux.
Prog
Urol
2009;19:907—15.
[2]
Food
and
Drug
Administration,
FDA.
Surgical
placement
of
mesh
to
repair
pelvic
organ
prolapse
poses
risks.
FDA
Safety
Communication:
update
on
serious
complications
asso-
ciated
with
transvaginal
placement
of
surgical
mesh
for
pelvic
organ
prolapse;
2011.
www.fda.gov/MedicalDevices/
Safety/AlertsandNotices/ucm262435.htm
[3]
Deffieux
X,
Sentilhes
L,
Savary
D,
et
al.
Indications
de
la
cure
du
prolapsus
génital
par
voie
vaginale
avec
prothèse
:
consensus
d’experts
du
Collège
national
des
gynécologues
et
obstétri-
ciens
franc¸ais
(CNGOF).
J
Gynecol
Obstet
Biol
Reprod
(Paris)
2013;42:628—38.
1
/
4
100%