Le canal pudendal

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2012-2013
UNIVERSITE DE NANTES
Le canal pudendal
Par
Bastard François
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
· Pr. O. ARMSTRONG
· Pr. O. BARON
· Pr. G. BERRUT
· Pr. H. DESAL
· Pr. B. DUPAS
· Dr. F. ESPITALIER
· Dr. E. FRAMPAS
· Pr. A. HAMEL
· Dr. O. HAMEL
· Dr. M.D. LECLAIR
· Pr. P.A. LEHUR
· Dr. G. MEURETTE
· Dr. J.M. SERFATI
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2012-2013
UNIVERSITE DE NANTES
Le canal pudendal
Par
Bastard François
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
· Pr. O. ARMSTRONG
· Pr. O. BARON
· Pr. G. BERRUT
· Pr. H. DESAL
· Pr. B. DUPAS
· Dr. F. ESPITALIER
· Dr. E. FRAMPAS
· Pr. A. HAMEL
· Dr. O. HAMEL
· Dr. M.D. LECLAIR
· Pr. P.A. LEHUR
· Dr. G. MEURETTE
· Dr. J.M. SERFATI
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

Remerciements
A Monsieur le Pr Robert, pour m’avoir proposé ce sujet,
A Monsieur le Pr Rogez et à l’ensemble des enseignants,
A Messieurs Lagier et Blin pour leur collaboration et leur bonne humeur.
Un très grand merci au laboratoire d’anatomie d’Angers,
A Monsieur le Pr Mercier,
A Madame Chalopin Julie pour son aide précieuse pour la réalisation des
photos,
A Monsieur Bourrigaud Jean-Luc pour son accueil et son soutien en lui
souhaitant un prompt rétablissement.
A Monsieur le Pr Podevin pour m’avoir permis de faire mes dissections,
A Madame le Dr Schmitt pour son aide.
A ma femme et ma fille pour leur patience pendant la préparation de ce mémoire

I - INTRODUCTION
II - RAPPELS ANATOMIQUES ET CLINIQUES
A) Nerf Pudendal
B) Artère Honteuse Interne
C) Veine Honteuse Interne
D) Muscle Obturateur Interne
E) Syndrome d’Alcock
III - DISSECTIONS
A) Matériels
B) Méthodes
IV - RESULTATS
A) Nerf pudendal
B) Canal pudendal
V - DISCUSSIONS
A) Canal et composition
B) Canal et compression
C) Canal et Imagerie
D) Intérêt chirurgical
VI - CONCLUSION
VII - BIBLIOGRAPHIE

I - INTRODUCTION
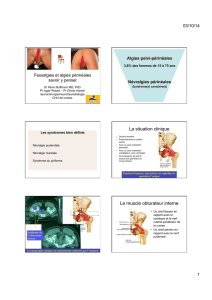
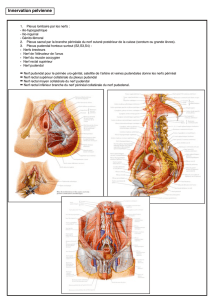
Le « canal d’Alcock » ou canal pudendal est une région anatomique
décrite par Benjamin Alcock. Elle située au fond du petit bassin, dans la région
périnéale, en regard de la fossette ischio-rectale. Cette région anatomique est
traversée par le nerf pudendal et les vaisseaux éponymes. Un phénomène de
compression du nerf pudendal a été associé à l'existence de ce canal. Il s’agit du
syndrome d'ALCOCK, qui est caractérisé par des douleurs ano-périnéales dues à
l'atteinte du nerf pudental ( ou ancien nerf honteux interne) dans le canal d'
Alcock. Ce syndrome, décrit en 1987 (Amarenco), est mal connu et donc
responsable de nombreuses erreurs de diagnostic.
Un peu d’histoire…
Benjamin Alcock est né en 1801, en Irlande, et est issu d’une longue
lignée de médecin. Il a étudié l’anatomie et la chirurgie à Dublin, où il s'est
principalement intéressé à l’anatomie du périnée. Il est devenu membre du
collège royal des chirurgiens d’Irlande en 1827 (2), et professeur d’anatomie et
de physiologie au Queen’s collège de Cork en 1849. En 1859, il a émigré aux
Etats-Unis. Il n’est pas retrouvé de trace le concernant par la suite (4).
Il a décrit le périnée dans « The Cyclopaedia of anatomy and physiology »
(1,3). Il y décrit le canal pudendal comme étant limité par le fascia du muscle
obturateur interne et traversé par le nerf, l'artère et les veines du même nom. Ses
travaux s’intéressaient principalement à l’artère iliaque interne et ses branches.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%