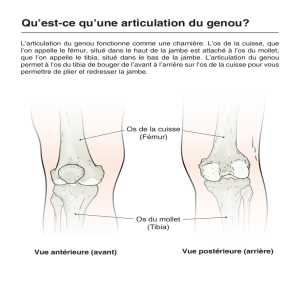
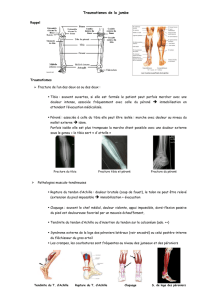
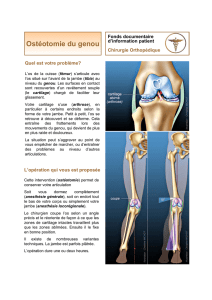
LES DOULEURS RÉCURRENTES D`EFFORT DE JAMBE CHEZ LE

LES DOULEURS RÉCURRENTES D’EFFORT DE
JAMBE CHEZ LE COUREUR A PIED : du joggeur du
dimanche au compétiteur marathonien
Docteurs J. Lecocq et M.E. Isner-Horobeti, Service de Physiologie et Explorations
fonctionnelles, NHC
DÉFINITION
La douleur d’effort (DE) se caractérise par sa survenue lors d’activités physiques et par sa
régression plus ou mois rapide à l’arrêt de l’effort et par son absence au repos. Cette DE a
donc un caractère récurrent à chaque effort de même type et peut donc souvent devenir
chronique, ce qui n’exclut pas parfois une évolution aiguë.
Ces douleurs ne sont pas dues à un macrotraumatisme (entorse, déchirure musculaire,…)
mais sont liées à des lésions microtraumatiques par sur-utilisation répétée (overuse
syndrome) du fait des contraintes mécaniques, ici la course à pied d’endurance. En effet la
jambe est le segment de membre le plus souvent concerné par ces DE en milieu sportif.
LIMITES DE CES DOULEURS D’EFFORT
Ces DE sont localisées uniquement à la jambe. Ainsi, les DE articulaires et péri-articulaires
immédiates ne sont pas concernées car même si elles s’accompagnent souvent d’irradiations
à la jambe, la localisation principale de la douleur se situe à l’articulation (genou, cheville).
Cependant l’examen clinique par esprit systématique devra quand même explorer le genou, la
cheville et le pied car la topographie décrite par le patient n’est pas toujours très précise et il
peut y avoir des intrications ou des exceptions. Par exemple la douleur de la tendinopathie
corporéale d’Achille peut irradier au dessus de l’extrémité distale de la jambe. Un kyste

poplité peut ne se traduire que par un syndrome compressif nerveux et/ou vasculaire qui va
s’exprimer à la jambe et au pied.
Figure 1 : kyste poplité
FRÉQUENCE
Le nombre de « joggeurs » est évalué en France à environ 8 millions dont 500.000/an
participent à une compétition fédérale ou non comme par exemple les Courses de Strasbourg
ou la Strasbourgeoise (15.000 en 2014). Le nombre de villes organisant un marathon est
exponentiel de même que le nombre de leurs participants autorisés, de l’ordre de plusieurs
dizaines de milliers pour les plus connues (nombre limité à 45.000 pour Paris). Ainsi ces DE
sont fréquentes et peuvent toucher comme le sous-titre de cet exposé le souligne, toutes les
catégories de pratiquants, du coureur occasionnel, du coureur « sport-santé » à l’amateur
régulier se préparant à une ou plusieurs épreuves, au sportif professionnel ou de haut niveau
et aux professions nécessitant des entraînements réguliers (militaires, pompiers, policiers).
De nombreux médecins peuvent donc être concernés par ces patients douloureux même s’ils
n’ont pas une pratique prédominante en médecine du sport.
ÉTIOLOGIES
Les étiologies possibles sont nombreuses, les microtraumatismes pouvant concerner tous les
tissus. Ces étiologies sont les mêmes pour tous ces patients, quel que se soit le niveau et le
type de pratique de course à pied d’endurance. Les 4 affections les plus fréquentes dont les
lésions sont localisées à la jambe sont les fractures de fatigue, la périostite tibiale, le
syndrome de loge d’effort et les syndromes d’artère poplitée piégée. Elles seules
seront décrites ainsi que leur prise en charge.
Cependant il ne faut pas oublier que des processus ou affections générales ou loco-
régionales non micro-traumatiques peuvent parfois provoquer à l’effort une DE de jambe
et même se révéler ainsi. Localement il peut s’agir de lésions inflammatoires, infectieuses,
tumorales, bénignes ou malignes, qui pourront concerner tous les tissus.

Figure 2 : sarcome d’Ewing du péroné infiltrant les parties molles (T2)
Sur le plan général, des troubles métaboliques (hypophosphorémie, hypokaliémie,…), des
affections endocriniennes en particulier thyroïdiennes, l’hypovitaminose D peuvent être en
cause ainsi que des maladies musculaires métaboliques telles que des glycogénoses qui
peuvent ne se traduire que par une intolérance musculaire à l’effort et de ce fait par des
myalgies d’effort. Par ailleurs Les effets adverses de nombreux médicaments peuvent être à
l’origine de douleurs musculaires ou ostéo-articulaires plus apparentes à l’effort, telles que par
exemple les hypocholestérolémiants (fibrates et statines) et les rétinoïdes, ce qui justifiera
dans la mesure du possible une fenêtre thérapeutique. En pratique, bien que toutes ces
circonstances soient peu fréquentes, il est essentiel de procéder malgré le contexte sportif a
priori rassurant, à un interrogatoire rigoureux et un examen clinique complet, un bilan
biologique sanguin ainsi que des radiographies standard et une échographie du segment de la
jambe, ce qui permettra aussi d’avancer sur le diagnostic des affections microtraumatiques
citées précédemment et parfois de mettre en évidence une séquelle de macrotraumatisme
ancien oublié du sportif.
Il faudra aussi ne pas méconnaitre les affections pouvant ne se traduire qu’à l’effort mais
situées à distance de la jambe, essentiellement le canal lombaire étroit, asymptomatique
au repos (et sans lombalgie) mais à l’origine d’une ou plusieurs radiculalgies d’effort ou
claudication radiculaire L4, L5 et/ou S1. Le contexte diagnostique est plus facile pour le canal
lombaire rétréci par des lésions arthrosiques car il existe souvent des lombalgies. un TDM
lombaire sera demandé. Il peut aussi être demandé systématiquement en fin de bilan de DE
si ce dernier n’a pas apporté d’explication.
Figure 3 : canal lombaire étroit

Une artériopathie oblitérante débutante aux différents niveaux du bassin et de la cuisse
par athéromatose, asymptomatique dans les activités de la vie quotidienne, peut se révéler à
la course à pieds. Un Echo-doppler sera de toute manière demandé dans le cadre du bilan
étiologique comme précisé plus loin.
DEUX CIRCONSTANCES DE CONSULTATION SONT SCHÉMATIQUEMENT
POSSIBLES
(tableau 1 : arbre décisionnel) :
1. consultation « précoce » de quelques jours à quelques semaines après la 1ère séance
sportive douloureuse. Il faudra rechercher prioritairement à la fracture de fatigue ce qui
nécessite une conduite à tenir (CAT) particulière, la poursuite de la course à pied étant
contre-indiquée. La périostite tibiale est à envisager ensuite avant les autres étiologies ci-
dessous.
2. consultation « tardive » de quelques mois (de l’ordre de 2-3mois) à parfois plusieurs
années après les premiers symptômes. Un syndrome de loge d’effort et un syndrome d’artère
poplitée piégée seront à rechercher principalement.
Tableau 1 : arbre décisionnel des DE de jambe du coureur à pied

EXAMEN CLINIQUE
Ces DE de jambe ont une traduction clinique objective souvent pauvre et même inexistante
au repos. En outre les étiologies peuvent s’intriquer. L’interrogatoire est donc un moment clé,
qui, hormis les éléments précédemment développés va se cibler sur les caractéristiques de la
douleur pendant et après la course à pieds. La topographie de la douleur, diffuse, focalisée ou
sur l’une des 4 faces de la jambe est un élément d’orientation utile, de même que le caractère
uni ou bilatéral et d’éventuelles irradiations en général distales. Les caractéristiques
temporelles (durée d’évolution, délai et mode de survenue à l’effort surtout, nécessité ou non
d’arrêt de l’effort, durée post-effort qui est un critère important, boiterie post-effort,
persistance d’un fond douloureux modéré) sont essentielles. L’intensité de la douleur est
moins discriminante et sera évaluée par son retentissement fonctionnel sur la course à pieds
et d’autres sports ainsi qu’au cours de la profession et des activités de la vie quotidienne.
L’évolution est à préciser (aggravation ou état sable). On recherchera d’autres douleurs
(lombalgies, avant-bras, cuisse), d’autres symptômes à l’effort ou non (paresthésies distales,
crampes, « fatigue » des membres inférieurs ou généralisée, steppage), la constations par le
patient lui-même de signes immédiatement à l’arrêt de l’effort (induration musculaire ou
hernie musculaire, modification de coloration cutanée, œdème, steppage, …), l’efficacité à la
reprise de la course d’un éventuel arrêt transitoire du sport presque toujours essayé par le
patient, l’efficacité d’un changement de chaussures de course à pieds et/ou d’un essai de
semelles amortissantes ou non, de kinésithérapie ou de physiothérapie, d’auto-médication.
BILAN ET TRAITEMENT
La pauvreté de l’examen clinique au repos nécessite d’entreprendre un bilan paraclinique. Un
temps intermédiaire est de pouvoir examiner le sportif immédiatement après une séance de
course à pieds sauf si le contexte fait craindre une fracture de fatigue, ce qui nécessite une
organisation de la consultation. Ce bilan sera hiérarchisé en fonction de l’orientation donnée
par l’interrogatoire et l’examen physique mais aussi en fonction du patient (niveau sportif,
intensité de la pratique, souhait du patient, contraintes de temps en vue de compétitions ou
d’activités professionnelles,…), certaines explorations d’accès difficile ou coûteuses pouvant
dans certains cas être remplacées ou repoussées par un test de repos sportif encadré par un
suivi clinique rapproché.
Le traitement est particulier à chaque étiologie et certaines peuvent nécessiter une
intervention chirurgicale, ce qui justifie d’avoir un diagnostic étiologique précis. Un avis
spécialisé peut être requis.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%