Soigner mieux, plus vite et moins cher que peut la

Pr Jean Paysant, MPR, Nancy
Soigner mieux, plus vite et moins cher

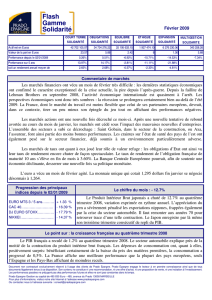
Les coûts d’hospitalisation de la chirurgie orthopédie représentent à eux
seuls 7 milliards d’euros, dont 5,2 milliards d’euros pour les séjours en
chirurgie et 1,8 milliard d’euros pour les soins de suite et de
réadaptation(SSR), pour 1,8 million d’opérations chirurgicales
- se payer les progrès-innovations
- en donner l’accès à tous (vieillissement ; modèle social)
Économiser pour :
•Modèle français repose beaucoup sur établissements…
Vers l’ambulatoire, l’autorééducation…

•Sur ce qui va déjà bien
–Grand mouvement vers ambulatoire (reco BP,
tarifs…)
–Amélioration des techniques, innovation
•Sur ce qui ne va pas
–Des consultations multiples de suite
–Des patients insatisfaits
–Des résultats médiocres
–Des séances de kiné qui n’en finissent pas
–Des retours aux activités qui ne viennent pas
Les marges d’amélioration…

Les fondamentaux du métier…
Indication
Communication
Information
Geste
professionnel
chirurgie
rééducation

•Kinésithérapeute
–78 000 kinésithérapeutes en France
–Compétences particulières du kiné en TO : anatomie,
fonctionnement des articulations et des muscles, réentrainement à
effort et sportif…
–Applications en orthopédie : rééducation classique, réseau motivé,
formations aux consignes, confiance, alerter/ré-aiguiller (chir, MPR)
•Médecin de MPR, équipe MPR
–1 800 spécialistes MPR en France
–Très occupé par la MPR neuro et dépendance, cas complexes, les
complications TO
–Compétences particulières du MPR en TO : neuro et neurophysio,
psychologie et apprentissage, environnements socioprofessionnels,
technologie, relation interfaces
–Applications en orthopédie : RCP, anticiper cas complexes, gérer les
complications, avis et PEC d’appareillage, de réadaptation aux
activités, de réadaptation professionnelle
Mieux utiliser la rééducation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%