10/03/2014 LOVATO Jean Baptiste L2 Digestif Pr Laugier 6

Digestif – Physiologie de la sécrétion pancréatique
10/03/2014
LOVATO Jean Baptiste L2
Digestif
Pr Laugier
6 pages
Relecteur n°3
Physiologie de la sécrétion pancréatique
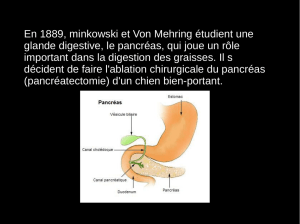
Le pancréas est marié au duodénum = même vascularisation.
Plusieurs parties : tête, isthme, corps et queue qui va jusqu'à la rate.
C'est un organe profond, rétro-péritonéal.
Il est traversé par les gros vaisseaux : artère et veine mésentériques (partie postérieure = crochet)
Il est essentiellement une glande exocrine : la sécrétion se fait dans la queue puis présence de canaux en arêtes
de poisson qui se jettent dans le canal de Wirsung qui déverse son contenu au niveau de la papille duodénale
en même temps que les sécrétions hépatiques.
Le canal de Santorini est un canal accessoire qui se termine au niveau de la papille duodénale accessoire. Le
duodénum est juste à la sortie de l'estomac.
–Cellules acineuses → sécrétion de la plus grande partie des protéines enzymatiques du suc (95%)
–Les canaux sont recouverts par un épithélium monocellulaire cubique = Epithélium canalaire →
sécrétion d'eau et ions (4 à 5%)
Le pancréas est une glande mixte exocrine et endocrine (ilots de Langerhans → hormones)
A. Description de la sécrétion
Liquide translucide, eau de roche, très vaguement visqueux
Caractéristique principale = alcalinité : pH de 7,8 à 8,8
Quantité pouvant varier de 0,4 à 4 L/jour
→ sécrétion ADAPTABLE de moins d'un demi L à jeun à 4L quand on mange
Addition des sécrétions canalaire et acineuse :
➔sécrétions des canaux = 94% d'eau et 6% d'ions notamment HCO3- (alcalinité)
➔sécrétion protéique acineuse (cellule capable de la plus grande activité de synthèse protéique) =
protéines (enzymes +++ et protéines non enzymatiques)
1/6
Plan
A. Description de la sécrétion
I. Sécrétion canalaire
II. Sécrétion acineuse
B. Protection cellulaire
I. Sécrétion sous forme inactive
II. Sécrétion endomembranaire
III. Présence d'inhibiteur sécrétoire
C. Régulation de la sécrétion
I. Régulation nerveuse
II. Régulation hormonale

Digestif – Physiologie de la sécrétion pancréatique
I. Sécrétion canalaire
Origine : cellules cubiques, épithélium monocellulaire des canaux
Contenu :
–Na+ (iso-osmotique avec un système actif : ATPase Na-dépendante qui n'est pas active
physiologiquement, mais si il y a un choc avec baisse de débit, elle se met en route et compense la
baisse d'apport en Na+ → protège le pancréas)
–K+ (iso-osmotique)
–Oligoéléments : Fe, Cu, Zn → sécrétion proportionnelle à la sécrétion protéique (ils sont
secondairement associés)
–PO2-
–HCO3- et Cl-
Mécanisme :
Le bicarbonate vient du sang. Il y a une capacité de concentration → HCO3- est activement sécrété par une
ATPase Bicarbonate/K+ dépendante sur le pôle basal de la cellule, contre un gradient, avec de l'O2 et de
l'énergie.
Stimulation par sécrétine +++
Cellule canalaire :
Le bicarbonate est pompé du sang, il est décomposé par une anhydrase carbonique en H+ et CO32-
L'ATPase pompe le CO32-, l'échange contre du K+ et ce K+ est échangé avec du Na+
Dans la cellule, avec intervention de l'hydrolase qui décompose l'eau, il y a de l'H+ et de l'OH- et l'H+ se
2/6

Digestif – Physiologie de la sécrétion pancréatique
combine au CO32- pour donner du bicarbonate qui sera expulsé passivement dans la lumière.
Le Na+ est pompé de manière osmolaire au CO32- et le Cl- le suit.
2ème messager de l'ATPase bicarbonate-dépendante = AMPc (adénylanate cyclase)
Activation de l'ATPase → formation AMPc → pompage d'HCO3-
C'est une sécrétion active qui demande de l'énergie.
Échange des anions :
Si on stimule la sécrétion de la cellule canalaire, on augmente la transformation en HCO3- et on diminue la
concentration de Cl-.
Dans la sécrétion basale (vitesse circulatoire dans le canal faible) → le suc reste au contact des cellules, un
échange se fait : baisse du HCO3- et augmentation du Cl-
La somme Cl + HCO3 est donc constante : 150 mmol.
A bas débit, il y a un échange entre le bicarbonate et le chlore
II. Sécrétion acineuse
Description des protéines
Les cellules acineuses sécrètent des enzymes pancréatiques (en quantité très importante) = enzymes
gloutonnes qui permettent de digérer ce qu'on mange.
Amylase salivaire → pepsine et lipase dans l'estomac → le pancréas finit tout. (c'est essentiellement avec le
pancréas que l'on digère)
Le pancréas sécrète des enzymes :
•Amylolytiques = Amylase qui dégrade les sucres complexes (hexoses, pentoses) comme le glycogène
ou l'amidon (hydrates de carbone). Il y en a beaucoup plus que dans la salive (concentration et volume
plus importants).
•Protéolytiques :
–Endopeptidases = coupent les protéines en milieu de chaîne → 2 radicaux
Classées selon l'endroit où elles agissent : Trypsine (qui est l'équivalent de la pepsine),
chymotrypsine et élastase (agissent sur des radicaux différents)
–Exopeptidases : coupent par les extrémités des chaînes (NH2 ou COOH) : Carboxypeptidase et
aminopeptidase
•Lipolytiques :
–Lipase → TG insolubles (estérase). Un peu comme la lipase gastrique.
–Phospholipase → phospholipides des membranes cellulaires
–Carboxy-ester-hydrolase → cholestérol. Elle est en quantité faible mais son rôle de désestérification
du cholestérol est primordial.
•Nucléopeptidases : désoxyribonucléase (ADN) et ribonucléase (ARN)
Protéines non enzymatiques :
–Lactoferrine (transporte le Fe dans le lait), Kinines (vasoactives, agissent en cascade → rôle +++ dans la
pancréatite aiguë = le pancréas se mange lui même → responsables du choc)
–Protéines plasmatiques filtrées : IgA, IgG, albumine. Filtrées et pas sécrétées.
–Ag embryonnaire : CA 19/9 (pas de rôle physiologique, mais augmente en cas de cancer → marqueur)
et autres
3/6

Digestif – Physiologie de la sécrétion pancréatique
B. Protection cellulaire
Comment le pancréas ne se digère-t-il pas lui même ?
I. Sécrétion sous forme inactive
La quasi totalité des enzymes sont sécrétées sous forme inactive : zymogènes ou pro-enzymes (tripsinogène,
chymotrypsinogène, proélastase, procarboxypeptidase, proCEH, prophospholipase)
Le site actif est physiquement caché par un court peptide d'activation dont la séparation grâce à la Trypsine
libère l'activité.
Il faut un système qui les active : la Trypsine est un activateur universel de TOUTES les enzymes
pancréatiques.
La Trypsine est activée en dehors du pancréas :
Le trypsinogène sort du pancréas sous forme inactive → Activation dans le duodénum par l'intermédiaire de
l'entérokinase granulaire et membranaire
Trypsinogène → Trypsine → active tous les zymogènes ou pro-enzymes → Enzymes actives
Trypsine = clé de voûte car elle est auto-activatrice (comme la pepsine) et elle active tous les autres zymogènes
en dehors du pancréas, dans le duodénum
Exceptions :
•Amylase : peu dangereuse, dupliquant l'amylase salivaire (manque de spécificité du dosage sanguin)
Elle n'est pas sécrétée sous forme inactive.
Il n'y a pas d'amidon dans le suc pancréatique → aucune conséquence
•Lipase : biochimiquement active mais physiologiquement inactive
Elle est hydrosoluble mais agit sur les TG insolubles → action à l'interphase
La molécule de lipase entre en compétition avec les sels biliaires pour se fixer aux gouttelettes
lipidiques qui ont une plus grande affinité pour les sels biliaires : elle ne peut plus se fixer à son substrat
La colipase (pas une enzyme) doit être associée à la lipase pour augmenter l'affinité pour son
substrat → micelle mixte (complexe lipase-colipase-sel biliaire qui peut se fixer aux TG)
La colipase est sécrétée sous forme de procolipase (activation par la trypsine)
II. Sécrétion endomembranaire
Synthèse protéique :
ARNm → fixation aux ribosomes du RE (labyrinthe continu, connecté de partout qui va du noyau au pôle
apical)
Dans les cellules de l'organisme, la synthèse des protéines se fait pour la cellule : sécrétion dans le cytoplasme.
Dans le pancréas (exception), il y a un « signal peptide » grâce auquel la formation de la chaîne naissante se
fait dans le RE (et pas dans le cytoplasme)
= Sécrétion endomembranaire
Les enzymes en formation vont être véhiculées toujours à l'intérieur de membranes : appareil de golgi
(glycosylation, association aux oligoéléments), vacuoles de condensation (déshydratation), grains de
zymogènes (électro-denses)
Exocytose au pôle apical par fusion des membranes sans passage intracytoplasmique (fusion des membranes et
ouverture → contenu déversé dans la lumière)
A aucun moment, les enzymes pancréatiques ne sont en contact avec le cytoplasme.
4/6

Digestif – Physiologie de la sécrétion pancréatique
III. Présence d'inhibiteur sécrétoire
L'activation de la trypsine se fait dans le duodénum, mais il peut y avoir des phénomènes de reflux duodeno-
pancréatiques → de la trypsine active se retrouve alors dans le canal de Wirsung et pourrait activer les autres
zymogènes dans le pancréas! DANGER !
Il existe donc un inhibiteur stoechiométrique irréversible (liaison covalente) : l'inhibiteur trypsique de Künitz
qui est un extincteur avec une certaine capacité.
Si il y en a trop (à cause de la présence d'un calcul par exemple) → son efficacité n'est plus suffisante →
pancréatite aiguë (« tsunami » de trypsine)
C. Régulation de la sécrétion
I. Régulation nerveuse
Identique à celle de l'estomac
a/ Système vagal, cholinergique :
Fibre pré-synaptique longue, synapse dans l'organe (Ach), fibre post-synaptique courte
Nerf vague (90% de fibres afférentes sensitives, 10% de fibres effectrices : motrices ou sécrétoires)
→ Augmente les sécrétions
b/ Système sympathique, adrénergique :
Fibre pré-synaptique courte (corne postérieure de la moelle), synapse au ganglion semi-lunaire, Fibre post-
synaptique longue
→ Diminue les sécrétions
II. Régulation hormonale
•Gastrine : inhibe la sécrétine
•Sécrétine : hormone de 27 aa sécrétée par les cellules S (small) endocrines duodénales et jéjunales
Sécrétion en réponse à l'acidité du pH gastrique
Passe par la circulation sanguine
Action sur les récepteurs du pôle basal des cellules canalaires
Effet : stimulation de la sécrétion d'eau et de HCO3- par les cellules canalaires
=> Boucle de régulation par rétro-contrôle :
Augmentation acidité gastrique → diminution pH gastrique et duodénal
Augmentation de la stimulation des cellules S
Augmentation de la sortie de sécrétine → Augmentation du débit de HCO3-
Neutralisation de l'acidité intestinale (pH proche de 6 dans l'intestin)
•CCK = Cholé-cysto-kinine
Hormone basique de 33 aa avec des formes plus courtes (13, 8 et 4 aa à action de neurotransmetteur)
Issue des cellules L (large) endocrines duodénales, jéjunales et iléales
En réponse à la présence d'aa ou de dipeptides, d'AG ou de monoglycérides (il faut donc déjà que la
digestion ait un peu commencé) : le produit de digestion est le stimulant
Passe par la circulation sanguine → Action sur les récepteurs des cellules acineuses
Effet : stimulation de la sécrétion d'enzymes (pro-enzymes et zymogènes)
5/6
 6
6
1
/
6
100%