19/02/2014 DELOUYA Yonathan AIH Pr La Scola 12 pages

AIH - Bactéries à gram positif (suite) et à gram négatif
19/02/2014
DELOUYA Yonathan
AIH
Pr La Scola
12 pages
Relecteur 5
Bactéries à gram positif et négatif
Ce cours fait suite à celui sur les bactéries à gram+ et enchaîne sur celles à gram-. Les diapos sont sur l'ent
(elles servent juste à illustrer le cours mais n'apportent rien de plus).
A. Bactéries (coques) à gram positif
I. Staphylocoques coagulase négative
Ce sont des habitants normaux de notre peau et fréquemment isolées en laboratoire. Ce sont des bactéries peu
pathogènes.
Donc toutes les infections à staphylocoques coagulase négative sont liées à la présence de matériel étranger, car
ces bactéries ont une capacité d'adhésion (restent naturellement collées à notre peau et aux matériaux grâce au
1/12
Plan
A. Bactéries (coques) à gram positif
I. Staphylocoque coagulase négative
II. Streptocoques
III. Apparentés aux streptocoques: streptocoques de groupe D
B. Bacilles Gram+ aérobies
I. Listeria monocytogenese
II. Corynebacterium
III. Bacillus anthracis
IV. Nocardia
V. Actinomyces
VI. Mycoplasma pneumoniae
C. Bacilles Gram+ anaérobies sporulées
I. Clostridium difficile
II. Clostridium perfringens
III. Clostridium tetani
IV. Clostridium botulinum
D. Bacilles Gram+ anaérobies non sporulées
I. Propionibacterium
II. Lactobacillus
III. Bifidobacterium
E. Bactéries Gram -
I. δ-ε protéobactéries
II. α protéobactéries
III. β protéobactéries
IV. γ protéobactéries
F. Bactéries G- intracellulaires strictes
I. Chlamidiophila pneumoniae
II. Chlamidiophila psittaci
III. Chlamidya trachomatis
G. Bactéries G- anaérobies
I. Bacteriodes fragilis
II. Fusobacterium necrophorum

AIH - Bactéries à gram positif (suite) et à gram négatif
« slim » et au glycocalyx), et vont entraîner des pathologies essentiellement liées aux soins avec infection du
matériel (prothèses, cathéter).
Une des rares situations d'infection sans matériel c'est chez les toxicomanes dans le cas des endocardites du
cœur droit (et ça reste malgré tout assez rare).
Un peu plus souvent, on trouve des infections sur sonde de pacemaker.
Parmi ces staphylocoques, on a deux espèces un peu particulières:
•S. saprophyticus vivant de façon naturelle dans le tube digestif, responsable d'infections urinaires quasi
exclusivement féminines.
•S. lugdunensis qui peut donner des endocardites sans infection du matériel, assez rare.
L'identification est réalisée de manière classique par spectrométrie de masse.
Ces staphylocoques posent deux types de problèmes thérapeutiques:
–ils deviennent facilement résistants aux antibiotiques, donc un patient va rapidement se faire coloniser
par des souches résistantes sélectionnées par le traitement antibiotique et ce particulièrement en milieu
hospitalier.
–il est quasi impossible de les enlever ou détacher des matériels infectés (car ils secrètent un biofilm les
protégeant des cellules phagocytaires et de la pénétration des antibiotiques), et il faut donc éliminer ce
matériel (changement de prothèse, de cathéter etc...). On peut sauver dans de rares cas les prothèses
articulaires, mais au prix de traitements d'au moins 6 mois.
II. Streptocoques
Espèces fréquemment isolées en labo. Dans le genre Streptococcus on sépare deux grandes familles:
–les streptocoques pyogènes (produisent du pus) qui sont hémolytiques: S. agalactiae, S. dysgalactiae, S.
pyogenes
–les streptocoques oraux vivant +/- naturellement dans la bouche ou le TD (S. pneumoniae =
pneumocoque)
Les entérocoques sont apparentés.
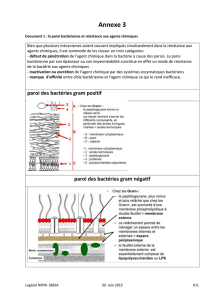
A la coloration de Gram ils apparaissent sous forme de cocci G+ en chaînettes (voir même dyplocoques c'est à
dire seulement par deux).
a. S. agalactiae (streptocoque B)
Habitant normal du de la flore digestive, colonisateur fréquent de la flore vaginale (20%). Bactérie peu
pathogène.
Le problème essentiel est une pathologie obstétricale ou néonatale (transmission materno fœtale du strepto B
qui a colonisé la flore vaginale), par infection du fœtus par voie ascendante notamment en cas d'accouchements
compliqués et/ou menace d'accouchement prématuré lors de ruptures/fissures des membranes amniotiques
(laissant une porte d'entrée au streptocoque), ou lors de l'accouchement (surtout pour les prématurés). Ils
entraînent des septicémies (présence du microbe dans le sang) et des méningites (1ère cause de méningite chez
le nouveau né).
On fait donc systématiquement une recherche de portage de streptocoque B chez la femme enceinte, et on peut
être amené à faire une antibiothérapie au moment de l'accouchement s'il était compliqué.
Il ne pause pas de problème de sensibilité aux antibiotiques et les pénicillines de bases sont efficaces.
Il donne aussi des infections urinaires, que l'on retrouve plutôt chez l'homme. Les infections urinaires sont rares
chez l'homme sauf en cas d'adénome de la prostate (qui va faire qu'on aura un résidu post-mictionnel qui peut
s'infecter du fait qu'on arrive pas à vider complètement la vessie). On va observer des infections à strepto B
On le retrouve aussi quelques fois sur matériel prothétiques, mais c'est plutôt rare.
Il a une sensibilité normale aux antibiotiques
2/12

AIH - Bactéries à gram positif (suite) et à gram négatif
b. S. dysgalactiae
Relativement fréquent, avec essentiellement des pathologies osseuses sur matériel.
c. S. pyogenes (streptocoque A)
Assez rare. On le retrouve dans les muqueuses essentiellement ou sur la peau. C'est une bactérie qui fait du pue
d'où son nom. C'est une bactérie avec un équipement enzymatique lui permettant d'être invasif et donne donc
des infections qui peuvent être invasives ou non :
•Non invasives: infections cutanées superficielles (surtout des surinfections d'eczéma purulentes,...),
impétigo (infection cutanée superficielle de même type que la précédente, surtout chez les enfants qui se
grattent et on retrouve donc les lésions un peu partout, la plupart du temps peu graves), angines (1ere
cause bactérienne et donc fréquente, la pluspart des angines sont d'ailleurs bactériennes, à l'examen on
ne peut pas faire la différence entre une angine virale et une angine bactérienne, on ne traite pas ces
angines car elle sera terminée avant que les antibiotiques deviennent efficaces : 5 à 7j, dasn certains
conditions on peut traiter par contre).
•Invasives: érysipèle (dermohypodermite), infection sévère et profonde de la peau touchant le derme
avec fièvre, souvent au niveau du membre inférieur (jambe gonflée, rouge). On ignore souvent la porte
d'entrée, la plupart du temps ce sont des fissures entre les orteils (intertrigo) mais on peut en avoir au
niveau du visage également. Selon l'agressivité de la souche, il y a possibilité de formes nécrosantes
(atteint le fascia du muscle « fascihite » en plus du derme avec atteinte éventuelle du muscle en
dessous: le muscle s'infecte et gonfle, écrasant ainsi les artères et il y a alors un fort risque de nécrose,
et l'opération chirurgicale est requise pour ouvrir le fascia). Les formes sévères sont souvent associées
à des septicémies, avec risque de choc et mortalité non négligeable. On peut aussi avoir des localisations
secondaires par transmission hématogène avec des arthrites ou ostéomyélites, mais plus rares.
•Maladie post-streptococcique : il arrive parfois avec certaines souches de streptocoque A qu'elles aient
des antigènes ressemblant aux Ag du soi. Lors d'une infection par ces souches, banale à l'origine (angine
par exemple), on va développer (10 à 15j après) des anticorps contre ces souches et ces Ac vont attaquer
des tissus du soi. Il y a donc une dérive auto-immune. Un des exemples est le rhumatisme articulaire
aiguë: le patient attaque sa propre synoviale. Mais les Ac ont aussi un tropisme pour l'endocarde et
notamment les valves cardiaques qui vont être dégradées et qui vont souvent être sclérosées et calcifiées
après un rhumatisme articulaire aigu. C'est la cause principale des rétrécissements aortiques et mitraux.
Les souches donnant ces rhumatismes sont souvent des souches épidémiques dites rhumatogènes. C'est
pour cette raison qu'on recommande de traiter les angines par des antibiotiques, plus pour éviter les
complications que pour traiter l'angine elle même. Le risque est très important pour les enfants et jeunes
adultes.
Pour éviter le développement de résistance (inévitable lors d'un traitement systématique aux ATB comme ça se
faisait avant car on traitait systématiquement toutes les angines), on fait un prélèvement pharyngien aux
malades et on effectue un test immunochromatographique à base de bandelettes, qui permet de regarder si c'est
une angine au streptocoque A ou pas, pour savoir si il faut un traitement antibiotique ou pas.
Il existe d'autres complications: attaque des glomérules rénaux par les Ac entraînant des glomérulonéphrites;
attaque du tissu nerveux donnant chorées qui finissent par régresser.
Autre pouvoir pathogène de certaines souches : elles portent une toxine responsable de la scarlatine, qui se
présente par une éruption cutanée avec fièvre et langue rouge enflammée (langue dite «framboise»). La
scarlatine peut donner des maladies post streptococciques. Essentiellement chez les enfants.
Il faut effectuer une recherche du streptocoque A en cas d'infections cutanées et d'angines.
La plupart des antibiotiques sont efficaces même si augmentation progressive de résistance à certains ATB.
3/12

AIH - Bactéries à gram positif (suite) et à gram négatif
d. Streptocoques oraux
i. S. pneumoniae ou pneumocoque
Ils se regroupent par 2 à la coloration de Gram : ils apparaissent sous forme de cocci gram + en diplocoque et
capsulés.
Ils habitent normalement dans la bouche, et le pouvoir pathogène diffère selon les souches. On sait qu'il existe
des clones se transmettant de façon épidémiques. Deux facteurs de pathogénicité importants: la pneumolysine
et la capsule.
Ce sont essentiellement des pathologies respiratoires hautes. La plupart du temps cette bactérie va sur-
infecter une infection virale (rhinopharyngite, grippe...). On trouve notamment chez les enfants des otites
moyennes aiguës.
On a aussi la pneumonie franche lobaire aiguë (pus au fond des alvéoles), quasi toujours unilatérale, très
fébrile, peut se compliquer de septicémies.
Des méningites sont possibles du fait de la proximité avec la bouche et le réseau ORL: cause fréquente chez les
moins de 3 ans et les personnes âgées. Peut également se développer chez les gens avec des brèches méningées
(perméabilité, disjonction osseuse à l'origine de fissures des méninges due à un traumatisme cranien), et les
personnes sans rate qui ont un risque bien supérieur de faire des septicémies très graves (vu que la rate n'exerce
plus sa fonction de filtre). Lors d'une splénectomie infantile on vaccine et on donne un traitement antibiotique
quotidien jusqu'à l'âge adulte de manière systématique, et si c'est un adulte on vaccine. Le vaccin protège contre
la plupart des sérotypes mais pas contre tous.
L'identification est simple, avec culture et identification par spectrométrie de masse.
On le détecte aussi par biologie moléculaire (PCR dans le LCR) en cas de méningite pour avoir un diagnostic
rapide (moins de 4h).
Pour prévenir, on vaccine les sujets à risques: splénectomisés, immunodéprimés, personnes âgées.
ii. Autres streptocoques oraux
Donnent fréquemment les caries dentaires (peuvent être confédérée comme des maladies infectieuses) par
attaque de l'émail. Elle se nourrissent essentiellement de sucre pour fabriquer des acides qui vont servir à
l'attaque de l'émail.
Sinon le pouvoir pathogène essentiel est constitué par les endocardites dont le point de départ est généralement
dentaire (dont l'infection passe très souvent inaperçue) par circulation dans le sang, puis fixation sur les valves
(risque accru pour valves pathologiques et antécédents de rhumatismes articulaires aigus).
Ils n'ont pas de résistance particulière aux antibiotiques, l'ATB sera à adapter en fonction de la souche.
III. Apparentés aux streptocoques : streptocoques du groupe D
a. Enterococcus
Habitants normaux du TD, avec un pouvoir pathogène de deux sortes (mais très peu pathogène en général):
–infections hospitalières nosocomiales, parce qu'elles sont naturellement résistantes aux antibiotiques, et
donc il y a sélection à l'hôpital, avec des infections urinaires sur sondes qui se regèlent généralement en
enlevant simplement la sonde
–endocardites possibles (avec valves pathologiques le plus souvent), avec porte d'entrée urinaire puis
septicémie. Certaines souches sont très résistantes aux antibiotiques (certaines même sont quasiment
incurables)
b. S. gallolyticus (« vrai streptocoque » contrairement à Enterococcus)
Naturellement dans le TD, avec pouvoir pathogène quasi exclusif d'endocardites, peu violentes et d'apparition
lente chez les personnes âgées ou très âgées, avec souvent chez le patient un polype dégénéré ou un cancer du
colon, qui constitue souvent la porte d'entrée. Donc si on a une endocardite à gallolyticus → coloscopie qui
peut parfois faire découvrir le polype ou le cancer en cause.
4/12

AIH - Bactéries à gram positif (suite) et à gram négatif
B. Bacilles gram+ aérobies
I. Listeria monocytogenes
Ce sont des bacilles plus ou moins environnementales retrouvée aussi chez les vertébrés (bétail). Elle a pour
particularité d'être capable de pousser à basse température (à 4°C, elle na va pas se multiplier très vite mais elle
va tout de même pousser). La contamination est essentiellement alimentaire : produits laitiers → fromages au
lait cru, boissons au lait chocolaté; saumon fumé, pâtés de différentes sortes...
Il y a eu une épidémie de listeria aux états unis récemment et tous les malades avaient bu une certaine boisson
chocolatée, et ils disaient bien qu'elle avait mauvais goût ce qui ne les a pas empêché de boire...
La plupart du temps listeria donne des gastro-entérites et des diarrhées qui passent inaperçues.
Des fois ça peut donner des infections posant problème chez la femme enceinte (infection materno-fœtale en fin
de grossesse, et septicémie avec méningite chez le nouveau né très grave), sujets âgés ou immunodéprimés
(méningites du bas du crane « rhombencéphalite » ou +/- encéphalites).
Identification classique par spectrométrie de masse, sans résistance particulière aux antibiotiques.
II. Corynebacterium (grand groupe de plusieurs espèces)
Plusieurs espèces en cause dont:
•Corynebacterium diphteriae qui va entraîner la diphtérie : on a une angine pseudo membraneuse
(appelée ainsi parce qu'il y a apparition de fausses membranes avec enduit blanchâtre sur les amygdales)
avec sécrétion d'une toxine et syndrome septique et éventuellement une asphyxie.
En général on est vacciné contre la toxine (DT polyo), ce qui n'empêche pas la circulation des souches.
Ex: à la fin de l'URSS les gens ont arrêté de se vacciner, et on a vu une résurgence de diphtérie dans ces pays.
•Corynebacterium urealyticum est peu fréquente, entraîne des infections urinaires. Elle transforme
l'urée en ammoniac entraînant une alcalinisation des urines et cause donc des précipitations et calculs
rénaux. Infections le plus souvent chroniques
•Corynebacterium jeikeium relativement rare mais naturellement très résistante aux antibiotiques, donc
plutôt des infections nosocomiales.
III. Bacillus anthracis
Agent de l'anthrax (ou maladie du charbon). Cette bactérie vit dans le sol et donne surtout des infections chez
les herbivores.
Si il y a contact avec des spores au niveau de la peau ça va donner des lésions cutanées traitées par
antibiotiques. Si il y a inhalation de spores, il va y avoir nécrose des tissus au départ locale, qui va
progressivement s'étendre (décès en 1 semaine).
Parmi les autres Bacillus, B. cereus, bactérie de l'environnement qui donne surtout des infections oculaires
apparaissant suite à des plaies pénétrantes de l’œil (branche dans l’œil), donne des plaies très purulentes avec
souvent perte de la vue.
IV. Les nocardia
Bactéries de l'environnement résidant essentiellement dans le sol, pathogènes surtout chez les
immunodéprimés, donnant des infections pulmonaires purulentes reconnaissables à la coloration de Gram sur
crachat. Donne aussi des atteintes cérébrales. Les traitements sont relativement longs (6 mois-1 an)
V. Actinomyces
Donne des actynomycoses qui ont pour la plupart une origine bucco-dentaire, se développent sur la face et le
cou. Souvent abcédées, avec une nécrose progressive des tissus infectés et environnants (souvent actynomycose
du voile du palais).
5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%