d1-ue5-ballas

UE5 – Appareil locomoteur
Ballas
Date : Merc 16/10/11 (J-19) Plage horaire : 9h30 (9h 50 en vrai)-12h45
Promo : 2016/2017 Enseignant : Badas (« Ballas »)
Ronéistes :
BOYER Marie
ANELLI Alizée
Anatomie du genou
I.Rappels ....................................................................................................................... 1
II.Vue générale de l’articulation ................................................................................ 1
1.Généralités .................................................................................................................... 1
2.Les mouvements ........................................................................................................... 2
III.Ostéologie ................................................................................................................ 2
1.Généralités sur les articulations .................................................................................... 2
2.Fémur ............................................................................................................................ 3
3.Tibia .............................................................................................................................. 4
IV. Moyens de stabilisation passifs ............................................................................ 5
1.Les ménisques .............................................................................................................. 5
2.La capsule articulaire ................................................................................................... 6
3.Les ligaments ................................................................................................................ 6
a)Les ligaments latéraux .................................................................................................... 6
b)Les ligaments croisés ..................................................................................................... 7
V.Le système extenseur ............................................................................................... 8
1.La patella (= rotule) ...................................................................................................... 8

1
I. Rappels
Ce qu’on demande à l’examen :
□ Quels sont les muscles de la coiffe des rotateurs ?
□ Insertion des muscles de la coiffe des rotateurs
□ Structure de la tête fémorale
□ Structure de la partie proximale
□ Quel muscle fait la flexion de l’IPP ? Interosseux ?
□ Insertion des muscles fléchisseurs des doigts et des muscles de la main !
■ Fonction
Rappel des muscles de la main
Muscle fléchisseur de l’IPP : fléchisseur superficiel. Insertion sur la base de la 2e P
Muscle fléchisseur de l’IPD : fléchisseur profond
Muscle fléchisseur de la métacarpo-phalangienne : interosseux (insertion les M)
Muscle extenseur de la métacarpo-phalangienne : muscles extenseurs des doigts
Les muscles intrinsèques de la main comprennent les interosseux et les lombricaux. Ils font la flexion de la
MP et participent à l’extension de l’IPP et IPD.
Il faut bien connaître les nerfs du membre supérieur (pas trop du membre inférieur). Le nerf médian innerve
certains muscles de la loge antérieure mais pas tous les muscles (si vous vous posiez la question aux
annales). Le nerf innerve certains muscles de la loge antérieure.
Sur la hanche, le col du fémur regarde vers le haut, le dedans et vers l’avant par rapport à l’horizontal.
La ligne inter-trochantérienne est située entre les 2 trochanters.
Le petit trochanter en en position postérieur.
Le muscle ilio psoas se termine sur le petit trochanteur ce qui explique qu’il soit rotateur latéral de hanche
et fléchisseur de hanche.
II. Vue générale de l’articulation
1. Généralités
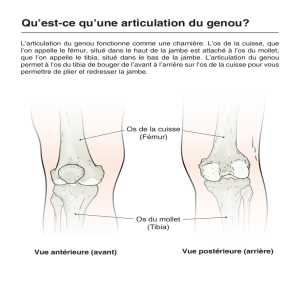
Le genou est l’articulation qui unit la cuisse à la jambe. Il est essentiel à la locomotion. Le but du membre
inférieur est le déplacement du corps (But ou fait)
L’articulation du genou supporte 3 à 4 fois du poids du corps. 5 à 6 fois lors de la montée d’escalier.
Le genou met en jeu 3 os :
- partie distale du fémur
- partie proximale du tibia
- rotule
/!\ La fibula ne participe pas à l’articulation du genou.
Les parties qui s’articulent sont recouvertes de cartilage. Les surfaces articulaires sont :
- au niveau du fémur : les condyles fémoraux
- au niveau du tibia : les plateaux tibiaux
- au niveau de la rotule: fossette articulaire correspondant à sa face postérieur profonde qui regarde le
fémur
Cette articulation est décomposée en plusieurs articulations :
- Fémoro tibiales (x2) qui supportent les contraintes.
- Fémora patellaire: entre le fémur et la rotule
/!\ La patelle s’articule avec le fémur et pas avec le tibia.

2
Les articulations fémorotibiales se subdivisent en :
- articulation fémoro-tibiale interne: entre le condyle fémoral interne et le plateau tibial correspondant
- articulation fémoro tibiale externe : (condyle fémoral externe et plateau tibial externe)
Ce sont 2 surfaces de glissement séparées qui travaillent séparément.
2. Les mouvements
Rotation latérale
Rotation
médiale
Le genou est décrit avec un seul degre de liberté (ddl) en flexion/extension dans le plan sagittal. Ce n’est pas
tout à fait vrai.
Il existe aussi des mouvement de rotations automatique.
Il est plus juste de décrire 2 ddl :
- flexion/extension
- rotation interne/ rotation externe
Les mouvements de rotations sont possibles uniquement lorsque le genou est fléchi. Le genou est alors
dit « déverouillé » car les ligaments sont détendus.
En extension, c’est la hanche qui tourne.
Cliniquement, les pathologies ligamentaires apparaissent quand le genou est déverrouillé et fléchi. En sport,
c’est le ski qui est le plus pourvoyeur car les amateurs savent qu’il faut plier les genoux en ski. Or, les
ligaments sont susceptibles d’êtres traumatisés et rompus.
III. Ostéologie
1. Généralités sur les articulations
Au sein d’une articulation, les os prennent beaucoup de place dans la circonférence du membre. Au contraire
dans les segments de membres, ce sont les muscles qui occupent l’espace. L’os est au centre et occupe peu
d’espace comparativement. On ne retrouve pas de muscles au sein d’une articulation.
Néanmoins, il est nécessaire que les vaisseaux et les nerfs passent au niveau d’une articulation pour relier les
segments proximaux et distaux. De ce fait, tout déplacement d’une articulation peut entraîner des
complications vasculo-nerveuses.

3
Au contraire, en cas de fracture au niveau d’une diaphyse, les muscles sont prédominants, la masse est plutôt
flasque. Il est donc difficile d’atteindre et d’endommager les structures vasculo-nerveuses même en cas de
fracture très déplacée.
Les muscles font un petit coussin pour nos vaisseaux.
Ceci est particulièrement vrai un niveau du genou. En cas de luxation du genou, il faut toujours réaliser un
angio-scanner pour étudier les artères.
2. Fémur
Il participe à l’articulation du genou au niveau de son extrémité distale.
Sur une vue antérieur :
Il existe 2 condyles fémoraux (médial et latéral). Les 2 condyles sont reliés par la trochlée (ou surface
patellaire) en avant.
Le condyle médial descend plus bas que le condyle latéral.
Au-dessus des condyles, il y a les épicondyles. Ce sont des reliefs osseux palpables de part et d’autres
du genou. Sur ces épicondyles sont insérés des structures musculaires et ligamentaires, notamment les
ligaments latéraux.
Au niveau de l’épicondyle latéral s’insèrent les fibres du tenseur du fascia lata (TFL)
Au dessus de l’épicondyle médial, il y a le tubercule du muscle grand adducteur.
Cette insertion forme un canal. L’artère fémoral y circule et donne l’artère poplitée. C’est un repère
chirurgical.
Sur une vue latérale, le condyle latéral est plus proéminent en arrière.

4
Sur une vue postérieure :
Les 2 condyles sont séparés par une échancrure (un espace vide) correspondant à la fosse inter-
condylienne. Cette fosse permet l’insertion des ligaments croisés.
Concernant le syndrome de l’essuie-glasse :
□ Survient en cas de frottement du TFL (à force de marcher ou de courir)
□ Il peut exister une prédisposition anatomique particulière
□ Un déficit musculaire du moyen fessier entraine une tension du TFL par chute du bassin
controloatéral.
3. Tibia
Sur une vue antérieur
Les surfaces articulaires tibiales sont composées des plateaux tibiaux (médial et latéral)
Ils s’articulent avec les condyles correspondants.
/!\ Il existe des condyles au sein du tibia. Mais ce ne sont pas des surfaces articulaires. Ce sont des masses
osseuses sous les structures articulaires (= plateaux)
En avant du tibia, il y a la tubérosité tibial antérieur au niveau du quel s’insère le quadriceps et le tendon
patellaire.
Sur une vue postérieur
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%