Composantes pariétales et musculo-squelettiques des algies pelvi

Composantes pariétales et musculo-squelettiques
des algies pelvi-périnéales
J.-J. Labat, M. Guérineau, M. Bensignor et R. Robert
INTRODUCTION
Les douleurs pelvi-périnéales sont souvent consi-
dérées comme d’origine viscérale et multiexplo-
rées à ce niveau dans les domaines urologique,
gynécologique ou digestif. Cependant l’interro-
gatoire des patients permet souvent de soup-
çonner une origine pariétale parfois neurologique
parfois musculaire ou parfois ostéo-articulaire.
Ce démembrement est avant tout clinique et
devrait précéder toute exploration d’imagerie « à
l’aveugle ». Il est d’autant plus important qu’il
ouvre la perspective à des prises en charges nou-
velles (et notamment kinésithérapiques) chez des
patients souvent en impasse thérapeutique.
DOULEURS PARIÉTALES
NEUROLOGIQUES
Les atteintes des nerfs ilio-inguinal, ilio-hypo-
gastrique, génito-fémoral, cutané latéral de la
cuisse, obturateur sont en général liées à un trau-
matisme opératoire ou plus à distance d’une
fibrose postchirurgicale, laminant le nerf de façon
chronique. Ces douleurs ont trois caractéris-
tiques : elles sont localisées à la région anato-
mique attendue, elles ont des caractères à la fois
neurogènes et mécaniques, elles surviennent chez
des patients qui ont des antécédents chirurgicaux.
Troubles sensitifs
Les troubles sensitifs subjectifs sont souvent le
motif d’alerte du patient, leur tonalité est très
particulière. Les douleurs peuvent prendre une
tonalité de paresthésies (à type de picotements,
d’engourdissements, de pelote d’aiguilles), de
décharges électriques ou de brûlures. Le patient
peut signaler une allodynie qui est une intolé-
rance au contact cutané, au port d’un vêtement
par exemple.
L’examen clinique prend toute sa valeur quand
il retrouve des dysesthésies au contact (c’est le
contact, le frottement qui déclenche des sensa-
tions désagréables, des picotements), une hypo-
esthésie au piquer-toucher ou au chaud-froid.
Une stimulation mécanique locale peut provo-
quer une douleur qui persiste bien après l’arrêt de
la stimulation, c’est l’hyperpathie.
La découverte d’un signe de Tinel a un
intérêt topographique, car celui-ci est situé sur
un trajet nerveux identifié et un intérêt pathogé-
nique en faveur d’un mécanisme compressif
puisque la pression locale déclenche la douleur à
distance, en aval, dans le territoire incriminé.
Topographie de l’atteinte
C’est elle qui va permettre de rattacher les symp-
tômes à un tronc nerveux. Cette topographie est
directement liée aux données neuro-anatomiques.
Les douleurs pelvi-périnéales chroniques posent des problèmes diagnostiques fréquents. Elles
sont trop souvent rapportées à une origine viscérale (avis spécialisés de « filières ») alors qu’une
origine myofasciale, neurologique ou articulaire en constitue le support pathogénique le plus
probable. Elles nécessitent un interrogatoire dirigé, une écoute compassionnelle et un examen
rigoureux. La dimension « émotionnelle » de ces douleurs chroniques invalidantes rend sou-
vent difficile cette approche clinique.

368 Pelvi-périnéologie
Nerf ilio-inguinal et ilio-hypogastrique avec
des troubles sensitifs retrouvés dans la région
inguinale et pouvant irradier vers une grande
lèvre et entraînant une dyspareunie d’intromis-
sion ou vers un testicule.
Nerf génito-fémoral avec des troubles sensitifs
irradiant vers la face interne de la racine de la
cuisse et la région génitale.
Nerf cutané latéral de la cuisse avec une
atteinte tout à fait évocatrice en raquette à la face
externe de la cuisse.
Nerf obturateur à la face interne de la cuisse,
souvent jusqu’au genou.
Nerf saphène interne à la face interne de la
cuisse, du genou de la jambe vers la malléole
interne.
Troubles moteurs
La fonction motrice de ces nerfs est d’importance
variable. Le nerf obturateur intervient dans l’ad-
duction de la hanche. Les patients qui ont des
douleurs de l’aine, irradiant à la face interne de
la cuisse avec des douleurs à l’appui du membre
inférieur sont suspects d’une atteinte du nerf
obturateur. Le nerf génito-fémoral intervient dans
la contraction des crémasters explorés lors de la
recherche du réflexe crémastérien (ascension tes-
ticulaire lors du grattage de la face interne de la
cuisse). La fonction motrice des autres nerfs est
des plus réduites. Le nerf cutané latéral de la
cuisse et le nerf saphène sont purement sensitifs.
Données de l’électro-neuro-myogramme
L’électromyogramme, en détection, réalisé avec
une électrode-aiguille peut retrouver des signes
de dénervation dans les muscles striés dépendant
d’un nerf somatique. L’étude des latences dis-
tales motrices et des mesures de conductions ner-
veuses motrices et sensitives n’est pas aisée au
niveau pelvien. L’étude des potentiels évoqués
somesthésiques est relativement peu sensible
dans les atteintes sensitives périphériques. Dans
la pratique clinique, les examens utiles sont
l’EMG analytique périnéal et la mesure de la
latence distale du nerf pudendal, l’EMG analy-
tique des adducteurs dans les rares atteintes du
nerf obturateur.
Atteintes postopératoires
Dans la chirurgie à ciel ouvert :
l’analyse des cicatrices
Dans la chirurgie à ciel ouvert, l’analyse topo-
graphique des cicatrices peut orienter vers le dia-
gnostic de l’atteinte nerveuse. Les abords laté-
raux, comme ceux des néphrectomies, peuvent
léser les nerf ilio-inguinal et ilio-hypogastrique.
La chirurgie des hernies inguinales (1) est pour-
voyeuse de complications neurologiques. Les
abords inguinaux peuvent conduire à des dou-
leurs sur cicatrices avec signe de Tinel. Les
appendicectomies peuvent ainsi entraîner une
atteinte ilio-inguinale ou génito-fémorale. Les
cicatrices de hernie inguinale peuvent être des
gâchettes de douleurs ilio-inguinales, ilio-hypo-
gastriques ou génito-fémorales. Dans les abords
antérieurs des cures de hernies de l’aine, l’inci-
sion de l’aponévrose du grand oblique, située
sous les plans cutanés et sous-cutanés, ouvre le
canal inguinal. Les éléments sensitifs entourent le
cordon : les nerfs ilio-inguinal et ilio-hypogas-
trique sont en position antéro-latérale et le génito-
fémoral est postéro-inférieur en émergeant de
l’orifice inguinal profond. Dans les abords pos-
térieurs traditionnels des cures de hernie ingui-
nale, médians, avec une incision sous-ombilicale
ou de type Pfannenstiel, le risque se situe plus au
niveau de l’abord qu’au niveau du cordon. Les
atteintes ilio-hypogastriques à l’extrémité d’une
cicatrice de Pfannenstiel se voient dans toute chi-
rurgie, notamment lors des césariennes (2), mais
également sur les cicatrices d’abdominoplasties
réalisées pour chirurgie plastique (3).
Dans la chirurgie cœlioscopique
Les voies cœlioscopiques abordent la hernie
inguinale par voie postérieure. Les nerfs sont
exposés à l’agrafage dans le « triangle des dou-
leurs » situé en dehors d’un angle délimité par les
vaisseaux spermatiques en bas et en dedans, et
par la bandelette ilio-pubienne en haut. Ce sont
le nerf fémoral, invisible sous le fascia iliaca,en
dehors de l’artère iliaque, la branche fémorale du
nerf génito-fémoral, proche des vaisseaux sper-
matiques, et le nerf cutané latéral de la cuisse,
plus latéral, en dedans de l’épine iliaque antéro-
supérieure. Par la voie extrapéritonéale, le nerf
obturateur est exposé quand il croise le bord infé-
rieur de la branche ilio-pubienne pour traverser le
trou obturateur.

Dans la chirurgie cœlioscopique, si le point
d’insertion du trocart de W est situé très bas sur
la ligne joignant ombilic-épine iliaque antéro-
supérieure (hernie ; hystérectomie, colectomie
gauche (le côlon sort par un Mac Burnay élargi))
il existe alors un risque de traumatisme à l’émer-
gence du nerf ilio-inguinal.
Dans la chirurgie par voie vaginale
Dans les cures d’incontinence urinaire a minima
par suspension à l’aiguille (Pereyra, Stamey,
Raz), le nerf ilio-inguinal peut être atteint dans un
peu plus de 2 % des cas (4). L’atteinte est liée à
la suture latérale sur le tubercule pubien dans les
cas où le nerf a un trajet très médial.
La mise en place des bandelettes sous-uré-
thrales type TVT peut de façon exceptionnelle
être génératrice de douleurs postopératoires rat-
tachées à un traumatisme du nerf dorsal du cli-
toris ou du nerf obturateur par le passage du man-
drin. On y pensera quand surviendront des
douleurs vives, à tonalité neurogène, sans dou-
leurs déclenchées à la palpation de la bandelette.
DOULEURS
D’ORIGINE MUSCULAIRE
La constatation d’un muscle hypertonique et dou-
loureux est toujours difficile à interpréter dans le
cadre d’un syndrome douloureux chronique :
s’agit-il d’une réaction réflexe locale par exagé-
ration du réflexe myotatique ou s’agit-il de la
cause primaire du syndrome algique ? La réponse
est rarement donnée, mais il est essentiel de
dépister ces réactions musculaires (5) qu’elles
soient au premier ou au deuxième plan du tableau
clinique, car elles pourront justifier une prescrip-
tion de décontracturants ou de kinésithérapie. Le
point d’appel en est essentiellement l’existence
d’une composante douloureuse fessière, elle peut
être formulée par le patient de façon prépondé-
rante, de façon accessoire ou n’être qu’une
donnée retrouvée à l’examen clinique.
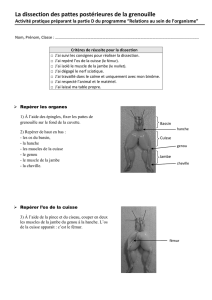
Les sciatiques de la fesse
Une douleur sciatique n’est pas toujours d’origine
radiculaire. Quand la clinique ne retrouve pas de
point d’appel rachidien, l’examen clinique doit
s’attacher à rechercher des points douloureux fes-
siers. Le nerf cutané postérieur de la cuisse et le
nerf sciatique peuvent entrer en conflit avec le
bord inférieur du muscle piriforme (pyramidal du
bassin) ou le bord supérieur du muscle obturateur
interne.
Composantes pariétales et musculo-squelettiques des algies pelvi-périnéales 369
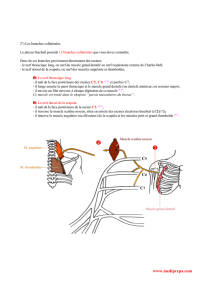
Fig. 1 – Topographie des muscles piriforme et obturateur
interne.
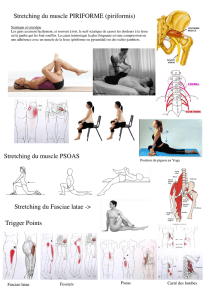
Syndrome du muscle piriforme
Le syndrome du muscle piriforme (pyramidal du
bassin) (6) est aussi contesté qu’il est sous-
évalué, car il s’agit la plupart du temps d’un dia-
gnostic d’exclusion qui ne sera évoqué qu’après
une longue phase d’errance à la recherche d’une
pathologie rachidienne. Les femmes en sont
beaucoup plus souvent victimes que les hommes.
Le muscle piriforme est un muscle de la fesse
étendu en éventail du grand trochanter vers la
surface glutéale de l’ilium (près de l’épine iliaque
postéro-supérieure), de la capsule antéro-supé-
rieure de l’articulation sacro-iliaque et du liga-
ment sacro-tubéral. Le muscle piriforme est un
rotateur externe de la hanche lors de l’extension
de la jambe, et un abducteur de la hanche lorsque
la jambe est fléchie. Il intervient dans l’équilibre
du bassin. Il rentre en contact dans le canal sous-
piriforme avec le tronc sciatique et avec le nerf
cutané postérieur de la cuisse (« petit sciatique »
qui assure l’innervation de la face postérieure de
la cuisse).
Nerf glutéal supérieur
Nerf glutéal inférieur
Nerf pudendal
Nerf obturateur interne
Nerf sciatique
Branche tibiale
Branche péronéale
Muscle
piriforme
Muscle
obturateur
interne
Nerf cutané postérieur de la cuisse

Signes d’appel
Le patient se plaint avant tout d’une douleur fes-
sière avec des irradiations plus ou moins descen-
dantes à la face postérieure de la cuisse, voire
dans un trajet sciatique complet. Cette douleur
fessière est en général aggravée par la station
assise, parfois par un effort physique comme la
marche, un soulèvement, les escaliers ou par cer-
taines positions extrêmes. À l’inverse, certains
patients sont soulagés, en station assise par la
mise en flexion et abduction passive du membre
inférieur (raccourcissement passif du muscle). Si
la douleur sciatique est unilatérale la douleur fes-
sière peut être bilatérale, mais en général avec un
côté prépondérant.
Certains patients sont plus exposés que
d’autres, notamment les sportifs pratiquant la
course de fond ou les cyclistes. Ces douleurs
apparaissent parfois après une chute ou un trau-
matisme fessier (7). Une inégalité de longueur
des membres inférieurs, une atteinte de la sacro-
iliaque peuvent également être favorisantes. Par-
fois, ce sont des patients qui ont été traités, voire
opérés, pour une authentique sciatique discale,
mais qui gardent une sciatalgie sans syndrome
rachidien.
Le patient peut décrire une sensation de ten-
sion, de contracture, de spasme fessier. La dou-
leur sciatique a parfois une tonalité de pares-
thésie.
Examen clinique
La douleur étant habituellement unilatérale,
toutes les manœuvres sont à exécuter de façon
comparative. L’examen clinique en décubitus
ventral retrouve un point douloureux à l’inser-
tion du piriforme sur le trochanter (insertion voi-
sine de celle de l’obturateur interne et les
jumeaux) pouvant en imposer pour une tendinite
du moyen fessier. Le deuxième point douloureux
est retrouvé au niveau de la portion moyenne du
muscle, sur une ligne verticale passant à mi-dis-
tance du trochanter et du sacrum, et sur une ligne
horizontale située environ 5 cm au-dessus du tro-
chanter. La mise en rotation interne passive,
jambe fléchie à 90° peut réveiller la douleur. De
cette position en rotation interne, une résistance
peut être appliquée au niveau de la face interne
de la jambe sur la malléole.
Certaines manœuvres peuvent réveiller la dou-
leur : en position debout, la rotation interne et la
flexion antérieure du tronc simultanées; en décu-
bitus dorsal : la rotation interne passive, la mise
en flexion-adduction du membre inférieur, ou la
manœuvre de Lasègue sensibilisée par la mise
en rotation interne du membre inférieur. En décu-
bitus latéral du côté non affecté, la jambe dou-
loureuse est placée derrière l’autre jambe, le
genou reposant sur la table, la douleur fessière est
déclenchée quand le patient tente de soulever son
genou.
Examens complémentaires
Les examens complémentaires sont décevants.
Les explorations électrophysiologiques sont peu
contributives, les anomalies sont très incons-
tantes, la dénervation est rare, elle peut être évo-
catrice quand elle touche les deux territoires L5
et S1. Le réflexe H, explore l’arc réflexe S1 par
stimulation électrique du tronc sciatique au creux
poplité et recueil dans le soléaire, sa latence peut
donc être augmentée en cas de compression tron-
culaire du sciatique dans la fesse, mais cela n’est
pas spécifique puisque les mêmes anomalies
seront retrouvées dans les pathologies radicu-
laires S1. La découverte d’anomalies unilatérales
et l’apparition d’une augmentation de la latence
de la réponse H lors de l’étirement du muscle
piriforme écrasant le sciatique (membre inférieur
en flexion, adduction, rotation interne soit FAIR)
sont plus spécifiques (8, 9).
Des anomalies morphologiques du muscle
piriforme au scanner ou en IRM ont été rappor-
tées (10) avec des aspects d’hypertrophie mus-
culaire (11), ces images sont très inconstantes et
peu spécifiques, car un muscle spasmé se rac-
courcit et s’épaissit relativement.
Les variations anatomiques susceptibles de
comprimer les fibres sciatiques ont été observées
lors des explorations chirurgicales (12). Dans
20 % des cas, le tronc sciatique traverserait le
muscle piriforme.
Traitement
Le premier traitement est physique (cf. infra).
Les infiltrations d’un dérivé cortisoné sont en
général réalisées sur le tendon d’insertion rétro-
trochantérien du muscle, sur son insertion sur la
sacro-iliaque ou dans le corps du muscle.
De façon récente, certains ont proposé très
logiquement des injections intramusculaires de
toxine botulique (13, 14) avec des résultats favo-
rables (15) (environ 75 % de patients améliorés,
9/10 d’entre eux de plus de 50 %) sans avoir
370 Pelvi-périnéologie

besoin de répéter les injections, le relâchement
musculaire induit permettant de reprendre la phy-
siothérapie de façon plus efficace. Ces résultats
sont meilleurs que ceux obtenus avec les infiltra-
tions de corticoïdes (16).
La chirurgie (17, 18) consiste à disséquer les
fibres du muscle et à réaliser une neurolyse du
sciatique. Elle est peu pratiquée et non évaluée.
« Hamstring syndrome »
Le « hamstring syndrome (19) » concerne des
patients qui se plaignent d’une douleur débutant
dans la région de la tubérosité ischiatique irra-
diant le long de la face postérieure de la cuisse.
La douleur se rencontre essentiellement chez les
sportifs. Elle survient volontiers en position
assise, à la course ou lors de l’étirement de la
cuisse en hyperflexion sur le bassin, jambe
tendue. L’examen clinique retrouve une douleur
dans la région de la tubérosité ischiatique sur
l’insertion du biceps fémoral et reproduit la dou-
leur lors de la recherche du signe de Lasègue. Ce
syndrome doit être différencié d’une bursite
ischiatique (possibilité de douleurs nocturnes et
données de l’imagerie). Les examens complé-
mentaires ne sont pas contributifs, le diagnostic
est purement clinique et les douleurs sont ratta-
chées à un syndrome compressif du sciatique par
le bord latéral du muscle biceps fémoral juste
sous son insertion ischiatique, éventuellement par
une bande fibro-tendineuse. Ces bandes pour-
raient parfois être observées en échographie. Le
traitement consiste à libérer chirurgicalement le
sciatique de cette bande tendineuse.
Syndrome du muscle obturateur interne
Le tableau clinique se différencie du précédent
par l’association à la douleur fessière et du
membre inférieur prédominant en station assise,
d’irradiations douloureuses inguinales et péri-
néales pouvant faire évoquer une participation
pudendale. L’examen clinique retrouve le même
point douloureux trochantérien, mais le point
douloureux fessier est situé sur l’axe vertical
médian, 5 cm plus bas que dans la situation pré-
cédente, sur une ligne horizontale allant du grand
trochanter à la pointe du coccyx. Une coupe de
scanner réalisée sur le point douloureux fessier
permet de situer avec certitude la topographie
musculaire en cause (piriforme ou obturateur
interne). Beaucoup de patients « étiquetés » syn-
drome du pyramidal ont en fait une douleur de
l’obturateur interne contigu. On retrouve égale-
ment une douleur à la pression endo-ischiatique
profonde (par appui périnéal ou endorectal
latéral) correspondant à la portion endopelvienne
du muscle.
Le tronc sciatique peut être soumis à des
contraintes dans le passage entre le bord infé-
rieur du muscle piriforme et le bord supérieur de
l’obturateur interne qui dans cette portion fes-
sière est essentiellement tendineux. Le nerf
pudendal peut être soumis à des tensions dans le
canal pudendal d’Alcock puisqu’il chemine dans
l’aponévrose du chef pelvien de l’obturateur
interne. Un syndrome de l’obturateur interne peut
expliquer des irradiations à la fois sciatiques et
pudendales.
Certains ont même estimé récemment que le
syndrome du piriforme était avant tout un syn-
drome douloureux liés à une atteinte du com-
plexe muscles piriforme, obturateur interne et
jumeaux (« deep gluteal syndrome » (20)), voire
même du simple obturateur interne (21). Nous
partagerons volontiers cette opinion d’autant que
dans notre expérience, les injections de toxine
botulique dans le chef pelvien de l’obturateur
interne associées à une injection de corticoïdes
dans le chef tendineux fessier de ce muscle sont
plus souvent efficaces que les injections de toxine
dans le piriforme.
Il s’agit d’un syndrome qui peut sûrement
relever de mécanismes différents, pas toujours
identifiés. Après injection de toxine botulique
dans le corps du muscle obturateur interne, nous
avons constaté une fois sur deux, une améliora-
tion très nette du syndrome algique. Ces succès
correspondent aux douleurs localisées, souvent
post-traumatiques ou associées à des névralgies
pudendales. Une section du muscle obturateur
interne (22) peut être envisagée dans les cas où
le test est positif. Dans l’autre moitié des cas, on
peut éliminer le rôle de la contracture muscu-
laire, ce qui ne permet pas d’expliquer la douleur
et le point gâchette, ces échecs sont retrouvés
quand le syndrome du piriforme évolue dans un
contexte de douleurs plus diffuses et notamment
fibromyalgique. L’injection de toxine botulique
paraît donc utile à titre de test physiopatholo-
gique quand le syndrome du piriforme est isolé,
elle n’est pas logique si on constate au scanner,
un muscle obturateur interne atrophique (qui
serait plus un facteur de risque de pathologie ten-
dineuse, au niveau de son chef fessier).
Composantes pariétales et musculo-squelettiques des algies pelvi-périnéales 371
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%