Le rôle du médecin généraliste lors de la décision d`arrêt

1
Le rôle du médecin généraliste lors de la décision d’arrêt thérapeutique prise à l’hôpital.
Sylvain Fernandez-Curiel, Edouard Ferrand
Dans les années soixante dix, 60% des Français décédaient à domicile. Il apparaît désormais
qu’ils décèdent en institution pour la majorité et en particulier, à l’hôpital. Cette
médicalisation de la fin de vie, mais aussi l’étendue des possibilités offertes en termes de
survie par les progrès des techniques de support artificiel d’organes, comme l’évolution de la
société vers la reconnaissance des droits du patient, ont fait de la fin de vie, l’objet d’un débat
majeur dans la société en France. Ainsi, au gré de quelques cas judiciarisés, se mesure
régulièrement maintenant le respect par les équipes soignantes des droits du patient et de ses
proches, alors même que parallèlement, les sociétés savantes oeuvrent vigoureusement pour
une nouvelle culture de la fin de vie. Dans ce contexte, il est difficile de se représenter le rôle
du médecin traitant dans les situations de fin de vie médicalisée, surtout à l’hôpital. Alors
qu’il a longtemps représenté un point d’ancrage des familles au domicile, de la naissance
jusqu’au décès, il reste encore un acteur majeur lors du décès au domicile. Néanmoins,
lorsque se discute à l’hôpital un arrêt thérapeutique, la question peut se poser de la place du
médecin généraliste, alors même que peu d’études ou de réflexions existent sur le sujet.
En effet, le médecin généraliste pourrait, ou devrait, être l’un des maillons essentiels de ce
processus en secteur hospitalier, tel qu’il apparaît désormais recommandé.
Nous avons donc cherché à évaluer les perceptions des médecins généralistes face aux
décisions de fin de vie concernant leurs patients et plus particulièrement dans les situations
d’arrêt thérapeutique prises à l’hôpital.

2
L’état de la situation.
La décision d’arrêt de thérapeutiques vitales.
L’arrêt thérapeutique se distingue par plusieurs aspects des autres situations de fin de vie
médicalisée, que sont l’euthanasie, le suicide assisté ou encore le soin palliatif. L’euthanasie
et le suicide assisté répondent à une demande du patient et n’ont pas de cadre légal en France
actuellement. L’euthanasie, telle qu’elle apparaît définie dans les pays qui l’autorise sous
certaines conditions, est une décision, qui nécessite une période de réflexion prolongée, afin
de s’assurer de son caractère réfléchi et réitéré. Le soin palliatif, stratégie de soins optée par
l’équipe médicale en accord avec le patient ou sa famille devant un échec de traitement
curatif, correspond à une limitation de traitements actifs et à une stratégie de soins de confort
et d’accompagnement, qui se situe dans un cadre défini par la Loi (1).
La décision d’arrêt thérapeutique correspond à l’arrêt de thérapeutiques vitales, avec le choix
assumé de laisser la mort arriver et ce, dans les suites d’un engagement thérapeutique
maximal. Cette décision est quotidiennement prise dans les services, en particulier de
réanimation (2, 3). Elle présente cependant, contrairement au soin palliatif, une certaine
ambiguïté du point de vue légal. En effet, si les sociétés savantes telles que la Société de
Réanimation en Langue Française (4), la Société Française d’Anesthésie Réanimation (5) ou
la Société Francophone de Médecine d’Urgence (6) reconnaissent la nécessité de procédures
de limitations et d’arrêts thérapeutiques, la loi ne les reconnaît qu’indirectement au travers de
l’article 37 du code de déontologie médicale s’opposant à l’obstination déraisonnable (7).
Surtout, l’article 38 en précisant, que « le médecin ne doit pas donner la mort », est soutenu
par le code pénal, qui qualifie d’homicide, ce qui relierait un geste à un décès. De fait, dans
une étude récente (8), 25% des réanimateurs dans 133 services français étaient convaincus
que leurs pratiques dans ce domaine étaient illégales, amenant François Lemaire, dans une

3
tribune publiée récemment dans Le Monde, a appeler à une modification de la Loi, afin de
« dissiper ce voile de confusion, de méfiance et de dissimulation, délétère en ce qu’il va
finalement dissuader les médecins de renoncer à cet acharnement qu’on leur a si longtemps
reproché » (9).
Dans l’attente d’une modification des textes, des recommandations de sociétés savantes ont
été établies afin que ces décisions soient encadrées par le respect de certains principes ou
garde-fous (4-6). La décision d’arrêt thérapeutique de support vital répond en effet le plus
souvent à un refus de l’acharnement thérapeutique, dont l’appréciation se fonde sur des
critères objectifs, mais aussi subjectifs en termes d’estimation de la qualité de vie ou de
survie. Ces éléments, variables d’un praticien à un autre, ajoutés au fait que ces situations
aient lieu dans l’urgence ou qu’elles concernent des patients dans leurs plus grande majorité
inaptes à consentir, expliquent que les sociétés savantes (4-6) ou le Comité Consultatif
National d’Ethique (10), recommandent la collégialité dans la prise de cette décision, comme
garantie de moins mauvaise décision. Dans cette nécessaire collégialité, sont impliqués les
membres de l’équipe médicale, les proches, le patient apte à consentir, mais aussi les
membres de l’équipe paramédicale ou des médecins extérieurs concernés par la prise en
charge du patient.
Dans la pratique, cette collégialité n’apparaît pas toujours respectée et il ne semble pas exister
de consensus concernant la nature et le rôle des intervenants jugés indispensables (2, 8, 11).
Ainsi, dans une étude européenne par questionnaire publiée en 1990, moins de la moitié des
réanimateurs étaient favorables à une consultation d’éthique. Récemment, concernant
l’intervention d’un tiers extérieur dans les décisions d’arrêt thérapeutique, seulement le tiers
des infirmières et médecins interrogés dans 133 centres de réanimation français étaient
favorables à une telle intervention et une minorité d’entre eux préféraient l’intervention d’un
comité à celle d’un psychologue ou d’un autre médecin non éthicien (8).

4
La place du médecin généraliste dans la décision d’arrêt thérapeutique.
Peu d’études se sont intéressées à la place du médecin généraliste lors des décisions de fin de
vie, directement (12, 13), ou même indirectement (14). Il peut cependant être cité une étude
irlandaise, dans laquelle il apparaissait que seulement 16% des médecins généralistes étaient
impliqués dans la fin de vie de leur patient hospitalisé. Les différents textes de
recommandations, eux-mêmes, ne mentionnent seulement que la possibilité de recours au
médecin traitant en cas de difficultés ou de conflits entre le service et les proches. Pourtant, un
certain nombre de textes réglementaires font apparaître le rôle potentiel et la place légitime,
qui devraient revenir au médecin traitant dans le cadre général de la relation médecin-malade
à l’hôpital, et dans le domaine plus particulier de la fin de vie à l’hôpital. En particulier, la loi
du 4 mars 2002 (15) a amené une nouvelle perspective à la légitimité du médecin traitant lors
de ces décisions, en lui permettant d’être la personne de confiance du patient et de le
représenter dans le cas où celui-ci serait hors d’état d’exprimer sa volonté (… un parent, un
proche ou le médecin traitant, Art. L. 1111-6 ).
L’enquête.
Objectifs et méthodologie.
L’objectif principal de l’étude était d’évaluer le rôle dévolu au médecin généraliste par les
équipes hospitalières lors des décisions d’arrêt thérapeutiques prises à l’hôpital. Les objectifs
secondaires de l’étude étaient : 1) d’évaluer le rôle souhaité par les médecins généralistes lors
des décisions d’arrêt thérapeutique ; 2) d’évaluer la perception du rôle accordé par les services
au médecin généraliste lors de ces décisions ; 3) d’évaluer le niveau habituel de
communication entre le médecin généraliste et les services hospitaliers, tel qu’il peut être

5
perçu par le médecin généraliste ; 4) d’évaluer les souhaits du médecin généraliste, en termes
d’implication dans les décisions d’arrêt thérapeutique.
Concernant la méthodologie, nous avons fait le choix d’une enquête par questionnaire, en
tenant compte de la disponibilité réduite des médecins généralistes, du biais potentiel majeur
de l’acceptation à des entretiens semi-directifs par des médecins, particulièrement impliqués
dans le domaine de la fin de vie et non représentatifs de la population moyenne et enfin de la
difficulté à mener une étude prospective en tenant compte des arguments précédents.
Nous avons mené une revue bibliographique par Medline, concernant la littérature anglo-
saxonne et francophone avec les mots-clé suivants : éthique, relation médecin-malade,
déontologie, médecine générale, arrêt, limitation, euthanasie, soins palliatifs, urgences,
réanimation, médecin généraliste.
Des entretiens semi-directifs ont ensuite été menés en avril 2003 auprès de 5 médecins de
ville, à Créteil (Val de Marne).
Un questionnaire a été établi en mai 2003 et validé auprès de 3 médecins de ville à Créteil. Il
comprenait 5 pages et 44 items. L’étude était adressée à des médecins généralistes, exerçant
en zone urbaine, représentée par deux départements franciliens, l’Essonne et le Val-de-Marne,
et en zone rurale, représentée par le département de l'Aveyron. Les médecins ont été
sélectionnés de façon aléatoire dans l’annuaire téléphonique.
Nous avons adressé 496 questionnaires, 254 questionnaires à des médecins exerçant en région
francilienne (168 dans le Val-de-Marne et 86 en l’Essonne) et 242 à des médecins généralistes
exerçant dans le département de l’Aveyron.
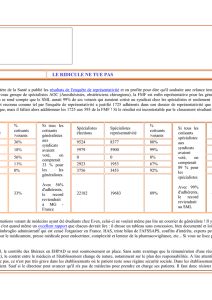
Résultats
Cent soixante et un questionnaires ont été remplis parmi les 496 distribués, soit un taux de
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%