Vue d`ensemble de la prescription non médicale : passé, présent et

y June James
liés à la nécessité de mettre en oeuvre la
prescription non médicale, notamment :
faciliter l’accès aux médicaments
réduire les retards dans
l’adaptation des traitements
optimiser l’utilisation des compétences
des infirmières spécialisées, notamment
dans le cadre des soins aux personnes
atteintes de conditions chroniques
comme l’asthme ou le diabète
combler la pénurie de personnel médical
notamment dans les zones rurales.
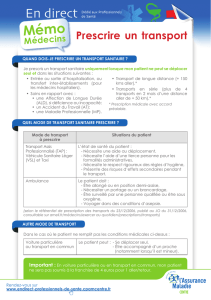
Qui peut prescrire ?
Aux Etats-Unis, en Australie et au Canada,
la prescription non médicale est liée au
rôle des infirmières spécialisées. Cependant,
aux Etats-Unis, certains états n’y ont pas
recours. En Suède, les infirmières locales
peuvent prescrire sur la base d’une liste
de médicaments limitée. Au Royaume-Uni,
les infirmières agréées dûment formées,
les pharmaciens et les podologues
peuvent désormais prescrire ; pour ce
faire, ils ont recours à différents types de
prescriptions non médicales, en fonction
Vue d’ensemble de la
prescription non médicale :
passé, présent et futur
La tendance à recourir à la prescription non médicale n’a
cessé de se préciser au cours des 20 dernières années.
Certains professionnels de la santé spécialisés en diabète
continuent cependant de mettre en doute ses bienfaits. Dans
cet article, June James se penche sur les défis qui entourent
la prescription non médicale et décrit la formation nécessaire
pour formuler des prescriptions efficaces. L’auteur se
concentre principalement sur le travail réalisé au Royaume-
Uni mais examine également la prescription non médicale
dans d’autres pays, ainsi que l’impact potentiel de celle-ci
sur les soins du diabète à l’échelle mondiale.
>>
Le long parcours de la prescription non
médicale a commencé au Royaume-Uni
il y a une vingtaine d’années. Elle s’est
progressivement étendue à d’autres pays
pour répondre à des besoins ou lacunes
spécifiques. En Nouvelle Zélande et en
Suède, la prescription non médicale a été
introduite pour améliorer les services
offerts à des groupes spécifiques, comme
les personnes âgées ou les bénéficiaires
de soins infirmiers. En Australie et au
Canada, l’objectif était de combler la
pénurie de personnel médical dans les
régions isolées. Au Royaume-Uni, il était
devenu indispensable de mieux utiliser
les compétences des infirmières et autres
prestataires locaux. Ces pays ont en
commun un certain nombre d’objectifs
Pratique clinique
Décembre 2006 Volume 51 Numéro 4

Pratique clinique
de la formation, des compétences et du
domaine de ces professionnels de la santé.
Il existe deux systèmes. L’un est appelé
‘prescription indépendante’ et l’autre
‘prescription supplémentaire’.
La prescription indépendante
La prescription indépendante est décrite
par le ministère britannique de la Santé
comme un processus via lequel l’infirmière
autorisée à prescrire des médicaments
prend la responsabilité de procéder à
l’évaluation clinique, d’établir un diagnostic,
d’effectuer la gestion clinique et de prescrire
des médicaments le cas échéant.1
Les personnes dûment autorisées peuvent
prescrire les médicaments qui figurent
sur une liste de médicaments préétablie.
Pour les soins du diabète, cette liste
inclut les stylos injecteurs et les aiguilles,
les lancettes, les bandelettes de test de
la glycémie (pour l’urine et le sang) et le
dextrose sous forme de gel. L’insuline à
action rapide peut également être prescrite
mais uniquement en cas d’urgence.
Prescription supplémentaire
La prescription supplémentaire est
décrite comme un partenariat volontaire
entre le prescripteur indépendant
(médecin ou dentiste), la personne
supplémentaire autorisée à prescrire
(infirmière agréée) et le patient.1
Avant toute prescription, le prescripteur
indépendant et le prescripteur
supplémentaire doivent décider ensemble
d’un programme de gestion clinique
personnalisé. Ce programme ne doit être
mis en oeuvre qu’avec l’accord du patient.
Initialement, la liste de médicaments destinée
aux infirmières autorisées à prescrire était
extrêmement limitée pour les médicaments
liés au diabète. La plupart des infirmières
spécialisées en diabète autorisées à
prescrire avaient donc recours au processus
de la prescription supplémentaire.
Dans le cadre d’un programme de gestion
clinique, le prescripteur non médical
peut prescrire une série de produits
pharmaceutiques pour toutes les conditions
La prescription non médicale
peut être avantageuse pour
les personnes atteintes de
diabète et optimiser les
compétences et expérience
des professionnels de la santé.
Décembre 2006 Volume 51 Numéro 4

88
8
Pratique clinique
constante chaque fois que de nouveaux
médicaments faisaient leur apparition.
Une avancée majeure a été réalisée
au Royaume-Uni en avril 2006. Après
une phase de consultation, le ministère
britannique de la Santé a autorisé toutes
les infirmières agréées qui effectuent
des prescriptions supplémentaires à
prescrire de façon indépendante pour
n’importe quelle condition, à partir d’un
large éventail de médicaments.2 Certains
médicaments dits contrôlés ont été exclus
et le ministère a insisté sur le fait que
les prestataires ne pouvaient prescrire
que dans la limite de leur domaine de
pratique clinique et de compétence.
Formation
Une formation obligatoire pour tous
ceux qui envisagent de prescrire via la
prescription supplémentaire dure 39
ou 40 jours, dont 12 organisés dans
l’environnement clinique. Les critères
d’accès à cette formation et les méthodes
d’évaluation sont détaillés dans l’encadré 1.
En 2006, une nouvelle législation
permettant aux professionnels de la santé
de prescrire en tant que ‘prescripteurs
précisées dans ce programme, qui peut
inclure tous les médicaments autres que
les médicaments non brevetés faisant
l’objet d’essais. Pour les soins du diabète,
cela inclut l’insuline, les hypoglycémiants
oraux, les hypolipidémiants et les agents
antihypertenseurs. Le programme doit
être revu chaque année.
Le prescripteur supplémentaire (infirmière)
peut rendre la responsabilité des
prescriptions au prescripteur indépendant
(médecin) dès qu’il estime que la condition du
patient échappe à son champ de compétence.
Jusqu’il y a peu, ce mode de prescription
n’était pas toujours facile à appliquer.
Il était parfois difficile pour l’infirmière
d’établir une collaboration avec un
médecin pour décider d’un programme de
gestion clinique. En outre, les formulaires
nécessaires impliquaient une mise à jour
Accès à la formation
Enregistrement auprès d’un organisme agréé (comme le UK Royal College of Nursing)
Capacité à étudier au niveau supérieur
Au moins 3 ans d’expérience comme infirmière depuis l’enregistrement auprès d’un
organisme agréé
Capacité à assister à toutes les séances de la formation
Méthodes d’évaluation
Dépôt d’un portefeuille basé sur la pratique démontrant les compétences en matière
de prescription, les réalisations et les progrès par le biais d’études de cas pour la
prescription indépendante et la prescription supplémentaire
Examens cliniques structurés et objectifs
Rédaction d’un document comprenant des réponses à des questions courtes et
une dissertation sur la prise de décisions
Méthodes d’investigation clinique et de consultation
Questions éthiques relatives à la prescription non médicale
Pharmacocinétique
Interactions entre médicaments et effets secondaires
Biochimie
Politiques relatives à la prescription d’antibiotiques/vaccins
Compétences de calcul
Publications sur la réglementation des médicaments
Influences culturelles et religieuses sur les prescriptions
Prescriptions pendant la grossesse et pour les mères qui allaitent leur enfant
Pharmacologie spécifique à la dermatologie, la gastro-entérologie,
les troubles respiratoires et les soins palliatifs
Tenue d’archives
Rédaction des prescriptions et stockage des cachets
Dispositions administratives pour la prescription, notamment commande
de fournitures, budgets et frais
Encadré 2 : Thèmes inclus dans le programme de la formation au Royaume-Uni
Encadré 1 : Critères d’accès à la formation et méthodes d’évaluation au Royaume-Uni
Décembre 2006 Volume 51 Numéro 4

Pratique clinique
non médicaux indépendants’ a entraîné
l’ajout au programme d’un test de calcul
de médicament, pour lequel la réussite
est placée à 100 %. Pour les autres
évaluations, la réussite est placée à 80 %.
Dans le cadre de cette formation, l’accent
est mis sur une prescription efficace et
sûre. Les professionnels de la santé de
nombreuses disciplines différentes ont
accès à cette formation. Le programme
de cette formation inclut la législation
applicable à la prescription non médicale
et inclut une étude en profondeur du
fonctionnement du formulaire British
National Formulary. La liste des compétences
des prescripteurs non médicaux est celle
recommandée par le Centre national
des prescriptions du Royaume-Uni (UK
National Prescribing Centre).
3
Les autres
thèmes inscrits au programme de la
formation sont repris dans l’encadré 2.
Bienfaits et défis
Les personnes atteintes de diabète
Tant les patients que les professionnels
de la santé peuvent tirer profit de la
prescription non médicale, aussi bien dans
les environnements de soins primaires
que secondaires. Au Royaume-Uni, cette
méthode s’est révélée très bénéfique
pour les personnes atteintes de diabète,
notamment grâce à une réduction des
retards dans le traitement, une adaptation
rapide du traitement, une diminution
des erreurs de prescription et un rôle
plus actif des personnes atteintes de la
condition dans la prise de décisions.
Les prestataires de soins
La prescription non médicale a permis de
renforcer l’autonomie des prestataires de
soins ainsi qu’une utilisation optimale de
leurs compétences et expérience. Certains
se déclarent plus satisfaits par rapport à
leur travail. En fait, à l’heure actuelle, de
nombreuses descriptions de fonction exigent
une formation à la prescription non médicale.
De nombreuses infirmières estiment que leur
pratique a été transformée : elles ne doivent
plus attendre devant la porte des médecins
pour demander un médicament qu’elles
sont capables de prescrire elles-mêmes.
Toutefois, la prescription non médicale
n’a pas été bien accueillie par tous les
professionnels de la santé au Royaume-
Uni. L’Association médicale Britannique a
condamné la nouvelle législation, la qualifiant
de dangereuse.4 D’autres médecins ont
par contre soutenu la prescription non
médicale et étaient convaincus que la plupart
des prestataires de soins se limiteraient
à leur champ de compétence propre.5
Les prochaines étapes
Au Royaume-Uni, les pharmaciens,
les podologues, les radiologues et les
physiothérapeutes ont désormais accès à
cette formation. Toutefois, étant donné que
leur rôle n’est pas précisé dans la législation
de 2006, ces professions restent limitées au
processus des prescriptions indépendantes
et supplémentaires. D’autres pays cherchent
à introduire ce processus. Aux Etats-Unis,
seul un état (la Géorgie) n’autorise pas
les infirmières praticiennes spécialisées à
prescrire des médicaments. En République
d’Irlande, les données scientifiques
présentées récemment au ministère de
la Santé encouragent l’élargissement des
pouvoirs de prescription des infirmières.
Dans d’autres pays européens, les
démarches visant à autoriser la
prescription non médicale n’en sont
qu’à leurs débuts. Le débat faire rage
au sein de la profession concernant les
recommandations de bonnes pratiques de
prescription dans les soins du diabète.
Conclusion
La prescription non médicale n’est pas
prête de disparaître. Il convient toutefois
de reconnaître que tout le personnel
non médical n’est pas prêt à assumer
ces responsabilités. Il est important que
la formation dans ce domaine reste un
choix volontaire. Là où la prescription
non médicale est pratiquée, elle a été bien
accueillie tant par les personnes atteintes de
diabète que par la majorité des prestataires
de soins. Etant donné l’augmentation du
nombre de personnes atteintes de diabète
et le nombre limité de professionnels de la
santé, l’introduction de la prescription non
médicale facilitera l’accès des personnes
atteintes de diabète aux médicaments du
diabète là et quand ils en ont besoin.
y June James
June James est infirmière agréée spécialisée
en diabète et travaille pour le Greater
Peterborough Primary Care Partnership à
Peterborough, Royaume-Uni. Elle est vice-
présidente du Professional Advisory Executive
de Diabetes UK.
Références
1 Medicines Pharmacy & Industry Group, and Professional
Leadership Team, Department of Health. Supplementary
prescribing by nurses and pharmacists within the
NHS in England: a guide for implementation. UK
Department of Health, 2003. Available from www.
dh.gov.uk/PublicationsAndStatistics/fs/en (Accessed
30/10/2006).
2 Department of Health. A prescription for patient
satisfaction.(Press release 28/04/2006). Available
from www.dh.gov.uk/PublicationsAndStatistics/
PressReleases/fs/en (Accessed 30/10/2006).
3 National prescribing Centre. Maintaining competency
in prescribing: an outline framework to help nurse
prescribers. National prescribing Centre. Liverpool, 2001.
4 British Medical Association. BMA calls for urgent
meeting with Patricia Hewitt on plans to extend
prescribing powers. (Press release 10/09/2005).
5 Pringle M, Avery A. Extended prescribing by UK nurses
and pharmacists. BMJ 2005: 331; 1154-5.
Décembre 2006 Volume 51 Numéro 4
1
/
4
100%