SYNDROME OBSTRUCTIF
CHEZ L ENFANT
PAR DR DESIDERATTE

PLAN
•INTRODUCTION
•SIGNES
•DIAGNOSTIC
•INTERPRETATION DE L EFR EN CAS DE SD OBSTRUCTIF
•CONCLUSION
•REFERENCES

I INTRODUCTION
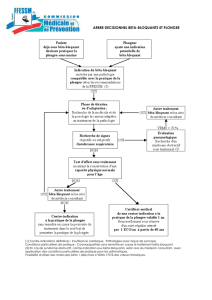
•Le syndrome obstructif se caractérise par une diminution du calibre
des bronches.
•Il peut être lié à un trouble de la ventilation comme dans l'asthme. la
diminution du rapport VEMS (le volume expiratoire maximal à la
première seconde) sur CV (la capacité vitale) permet de définir le
trouble obstructif.

•La découverte d'un trouble ventilatoire obstructif est une situation
diagnostique fréquente en pratique pédiatrique.
•L'anamnèse, l'examen clinique et l'absence de réversibilité aux
bronchodilatateurs et aux corticoïdes sont les principaux éléments devant
faire évoquer d'autres diagnostics que l'asthme ou les BPCO, et conduire à
des investigations supplémentaires (endoscopie, TDM du thorax.

DEFINITION
•Le syndrome obstructif désigne en pneumologie un syndrome ventilatoire
obstructif, due a une limitation des débits de l’air dans l’arbre bronchique défini
d’après les données des épreuves fonctionnelles respiratoires.
•Il est défini par : VEMS/CV (Rapport de Tiffeneau) < 0,7
•Capacite vitale : volume obtenu après inspiration maximale et expiration lente
•Le syndrome obstructif pulmonaire peut être réversible (amélioration sous
traitement bronchodilatateur) ou fixé.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%