Athérosclérose des troncs supra-aortiques : diagnostic et traitement
Telechargé par
aldoniel

Pathologie athéroscléreuse
des troncs supra-aortiques
Atherosclerotic aortic arch
C. Laurian
a,
*, V. Marteau
b
, C. Saliou
c
a
Service de chirurgie vasculaire, Hôpital Saint Joseph, 185, rue Raymond-Losserand,
75674 Paris cedex 14, France
b
Service de radiologie, Hôpital Saint Joseph, 185, rue Raymond-Losserand, 75674 Paris cedex 14, France
c
Service de chirurgie vasculaire, Hôpital Saint-Brieuc, 22000 Saint Brieuc, France
MOTS CLÉS
Artère carotide ;
Troncs
supra-aortiques ;
Athérosclérose ;
Chirurgie
endovasculaire
KEYWORDS
Carotid artery;
Proximal supra-aortic
trunks;
Atherosclerosis;
Endovascular
procedures
Résumé La pathologie athéroscléreuse des troncs supra-aortiques est dominée
aujourd’hui par les sténoses carotides. L’impact des explorations non invasives
échographie-doppler, imagerie par résonance magnétique (IRM), explique leur large
dépistage. L’évolution des techniques anesthésiques, la reproductivité des techniques
chirurgicales ont permis d’en améliorer les résultats. Les progrès des techniques endo-
vasculaires ont permis leur positionnement dans le traitement des lésions proximales, en
revanche le bénéfice à long terme de ces procédures dans le traitement des lésions
carotides est mal connu. Les indications des corrections des lésions occlusives sous-
clavières et vertébrales sont devenues mieux ciblées.
© 2005 Elsevier SAS. Tous droits réservés.
Abstract Carotid stenoses are the most frequent lesions of the aortic arch. The develop-
ment of noninvasive investigation techniques such as Duplex Scan, MRI and Angio-MRI
allowed a better detection of such lesions. The improvement of anaesthetic techniques
and the reproducibility of the surgical procedures have resulted in improved management
and results. Advances in endovascular techniques have made such treatment commonly
considered for proximal stenosis, whereas long-term benefits of endovascular treatment
for carotid lesions remain to be demonstrated. The indications for the treatment of
occlusive lesions of subclavian and vertebral arteries are now better identified.
© 2005 Elsevier SAS. Tous droits réservés.
Introduction
L’intérêt des lésions athéroscléreuses des troncs
supra-aortiques (TSA) est aujourd’hui centré sur les
lésions occlusives de l’artère carotide interne (ACI)
pour trois raisons :
•la place croissante des explorations non invasi-
ves ;
•l’apport de l’anesthésie locorégionale dans
cette chirurgie ;
•l’émergence des techniques endovasculaires en
compétition avec la chirurgie conventionnelle.
Les lésions proximales des TSA, plus rarement
symptomatiques, relèvent plus largement de tech-
niques endovasculaires. Les indications thérapeuti-
ques sur les lésions occlusives des artères sous-
clavière et vertébrale sont mieux identifiées. La
chirurgie conventionnelle garde une place domi-
* Auteur correspondant.
EMC-Cardiologie Angéiologie 2 (2005) 459–471
www.elsevier.com/locate/emcaa
1762-6137/$ - see front matter © 2005 Elsevier SAS. Tous droits réservés.
doi: 10.1016/j.emcaa.2005.09.010

nante, les procédures endovasculaires, malgré un
risque faible de complications, sont le siège de
fréquentes resténoses.
Lésions anatomiques
Les lésions athéroscléreuses des TSA ne répondent
pas à une distribution anatomique homogène.
Les lésions ostiales proximales (tronc artériel
brachiocéphalique, artère carotide primitive gau-
che, artère sous-clavière gauche) représentent sou-
vent l’extension des lésions athéroscléreuses de la
convexité de la crosse aortique.
L’artère sous-clavière proximale, et l’origine de
l’artère vertébrale sont précocement affectées par
les lésions athéroscléreuses, mais le risque d’in-
farctus cérébral associé à ces lésions est considéré
comme faible. Les possibilités de suppléance par
l’artère vertébrale controlatérale ou les anastomo-
ses cervicales expliqueraient la bénignité de ces
sténoses proximales par opposition aux lésions oc-
clusives de l’artère vertébrale intracrânienne.
Dans le territoire carotidien, la distribution de
l’athérosclérose n’est pas plus homogène. Le siège
le plus fréquent en est l’origine de l’ACI, s’éten-
dant sur les2à3cmdubulbe carotidien. La
deuxième localisation en est le siphon carotidien.
Dans ce cadre, les occlusions carotidiennes sont
plus souvent en rapport avec une thrombose occlu-
sive d’une sténose de l’ACI proximale, plus que la
conséquence de la propagation d’un thrombus ré-
trograde à partir d’une sténose du siphon carotide.
Enfin, le retentissement hémodynamique intracrâ-
nien en est variable, en fonction de la disposition
anatomique du cercle de Willis.
Lésions athéroscléreuses de l’artère
carotide interne
Risques
Ces sténoses comportent un double risque :
•un risque local d’infarctus cérébral homolatéral
à la sténose rendant compte de 10 % de l’ensem-
ble des infarctus cérébraux ;
•un risque général d’infarctus du myocarde ou de
décès de cause vasculaire. Elles représentent un
marqueur de la dissémination de la maladie
athéroscléreuse.
Ces sténoses sont aisément décelables par les
explorations non invasives, et accessibles à un trai-
tement (médical toujours, chirurgical parfois) sus-
ceptible d’empêcher la survenue de complications.
Le traitement chirurgical a fait l’objet d’études
randomisées qui ont permis de mieux connaître
l’histoire naturelle de ces sténoses, ce qui autorise
une prise de décision basée sur des preuves.
Ces études ont montré que les deux détermi-
nants principaux du risque d’infarctus cérébral ho-
molatéral à la sténose sont le caractère symptoma-
tique ou non de la sténose et son degré.
La structure de la plaque athéroscléreuse pour-
rait être aussi un élément déterminant du risque
vasculaire.
Clinique
La définition du caractère symptomatique d’une
sténose est purement clinique ne tenant pas
compte des infarctus silencieux découverts sur
l’étude du parenchyme cérébral.
Une sténose carotide est symptomatique
lorsqu’elle s’accompagne de symptômes dans le
territoire carotidien homolatéral.
Ils peuvent être :
•hémisphériques : hémiplégie souvent brachiofa-
ciale, troubles sensitifs unilatéraux avec prédo-
minance brachiofaciale, ou aphasie ;
•rétiniens : cécité mono-oculaire transitoire to-
tale ou partielle généralement altitudinale ;
parfois des symptômes oculaires plus atypiques
sont possibles.
Les symptômes vertébrobasilaires ne sont pas
des signes d’ischémie du territoire carotidien.
L’accident ischémique peut être transitoire (AIT)
ou constitué :
•accident ischémique transitoire : déficit neuro-
logique focal durant moins de 24 heures ;
•accident ischémique constitué : déficit neurolo-
gique focal durant plus de 24 heures, classé
selon sa gravité en :
Caccident rapidement régressif sans séquelle à
1 mois ;
Caccident mineur avec séquelles minimes au-
delà de 1 mois ;
Caccident majeur avec un handicap fonctionnel
moyen ou sévère.
Points forts
Les déterminants du risque d’infarctus céré-
bral sont le caractère symptomatique de la
sténose et le degré de la sténose.
460 C. Laurian et al.

Degré de sténose.
Explorations non invasives
Dans les études randomisées, la quantification du
degré de sténose a été réalisée sur les données de
l’artériographie.
La méthode américaine est appliquée dans les
études NASCET
1
et ACAS,
2
la méthode européenne
dans l’étude ECST.
3
Il existe une table de correspondance validée
entre les deux méthodes.
Cette appréciation est aujourd’hui remplacée
par les méthodes non invasives dont les résultats ne
sont pas complètement valides : ultrasons, angio-
graphie par résonance magnétique (ARM) ou an-
gioscanner avec reconstruction.
Échographie-doppler
Le doppler continu mesure les vitesses circulatoires
sur l’axe carotidien, sa sensibilité permet de dépis-
ter une sténose supérieure à 60 % sans préjuger de
sa nature. Il n’existe pas d’étude (hormis les cen-
tres experts) ayant comparé les vitesses à d’autres
explorations, notamment artériographiques. Il n’y
a pas de seuil de vitesse validé permettant d’affir-
mer l’existence d’une sténose et de la quantifier.
L’échographie-doppler pulsé permet la visualisa-
tion des parois vasculaires. L’utilisation du codage
couleur du flux circulant permet de coupler l’image
échographique à l’information dynamique du flux
sanguin.
Le doppler énergie est performant pour l’appré-
ciation des sténoses serrées ou pour le diagnostic
de sténose préocclusive.
Les limites de l’exploration en échographie-
doppler sont :
•l’existence de calcifications conduisant à sous-
estimer la sténose ;
•les bifurcations carotides hautes, difficiles à
analyser ;
•le fait qu’il n’existe pas de critères vélocimétri-
ques admis pour mesurer le degré de sténose.
Cependant, l’utilisation des rapports de vitesse
entre carotide interne et carotide commune,
plus qu’un seuil de vitesse, permet de pallier ces
difficultés.
Il n’est pas possible d’évaluer le degré précis
d’une sténose carotide sur la seule exploration
ultrasonore.
L’échographie-doppler reste cependant l’exa-
men reconnu de dépistage, de surveillance et de
contrôle postopératoire des lésions carotides.
Résonance magnétique nucléaire
L’objectif de cette exploration est d’étudier le
parenchyme cérébral, d’apprécier les suppléances
intracrâniennes (cercle de Willis) et d’évaluer le
degré de sténose.
L’examen se déroule en trois phases.
Étude du parenchyme cérébral
Elle recherche un accident ischémique (Fig. 1):
•un accident ancien ou récent apparaît en hyper-
signal sur acquisitions axiales séquences T2 et
FLAIR (fluid attenuated inversion recovery);
•en cas d’accident récent, l’acquisition sagittale
avec des séquences en T1 peut montrer un re-
maniement hémorragique en hypersignal ;
•l’imagerie de diffusion permet de dater l’isché-
mie, en hypersignal si accident récent (1
re
se-
maine), en hyposignal à la phase séquellaire.
Étude du polygone de Willis
(séquence en temps de vol [TOF])
Technique sensible aux flux de vitesse élevée, elle
visualise les siphons carotidiens, le tronc basilaire,
les artères cérébrales proximales et surtout les
communicantes (présence – calibre).
Étude des troncs supra-aortiques
Elle visualise les troncs supra-aortiques proximaux
jusqu’au polygone de Willis avec injection de gado-
linium en bolus (ARM) (Fig. 2).
Le post-traitement en 3D MIP permet de dégager
les ostia, les bifurcations et de classer les sténoses
(bas grade < 30 % - grade intermédiaire 30-70 % -
haut grade > 70 %).
L’ARM avec gadolinium n’est pas artefactée par
l’os et offre une bonne visualisation du système
vertébrobasilaire.
4
Angioscanner (ASC) spirale multicoupes
Il permet d’imager en coupes ultrafines un volume
du dôme aortique à l’encéphale, lors d’une injec-
tion de produit de contraste iodé en bolus.
Points forts
La détection des sténoses carotides repose
sur la clinique, l’exploration ultrasonique.
Points forts
L’échographie-doppler :
•est une bonne méthode de détection (sensi-
bilité) ;
•ne comporte pas de critères admis pour me-
surer le degré de sténose ;
•est une exploration opérateur-dépendante.
461Pathologie athéroscléreuse des troncs supra-aortiques

L’examen comprend deux temps d’exploration :
•l’étude du parenchyme cérébral intéressant en
cas d’accident ischémique récent. Elle peut
montrer un foyer hémorragique hyperdense
spontanément, et/ou une prise de contraste
témoignant de la rupture de la barrière héma-
toencéphalique ;
•l’étude des vaisseaux à destinée cérébrale
(Fig. 3).
Les reconstructions bidimensionnelles offrent les
mesures les plus fiables dans l’évaluation du degré
de sténose de la carotide.
Le scanner permet d’apprécier la densité de la
plaque hypodense ou calcifiée.
En revanche, l’étude des artères vertébrales est
plus difficile.
L’efficacité de chacune des méthodes non inva-
sives pour l’évaluation du degré de sténose de
l’artère carotide interne proximale est bonne,
comparativement à l’artériographie (sensibilité >
80 % - spécificité > 80 %).
Cependant, les résultats de ces deux techniques
d’angiographie non invasive sont étroitement dé-
pendants de la qualité de l’équipement, de la qua-
lité du post-traitement opérateur-dépendant, enfin
de la qualité de l’acquisition.
5
Artériographie numérisée « conventionnelle »
Elle fut la méthode diagnostique de référence pour
l’évaluation des sténoses carotidiennes (études
NASCET, ECST, ACAS).
Les progrès des techniques non invasives, la mor-
bidité du cathétérisme artériel, bien que faible,
son coût plus élevé, la font réserver à des indica-
tions bien ciblées (Fig. 4).
Ces indications en seraient :
•l’échec technique des méthodes non invasives ;
•
la discordance de deux techniques non invasives ;
•un doute sur une lésion associée du siphon caro-
tidien ;
•en cas de doute entre sténose serrée ou occlu-
sion de l’artère carotide interne, elle reste la
méthode la plus performante montrant la per-
sistance d’une lumière circulante en bas débit,
s’opacifiant tardivement.
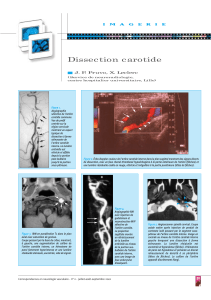
Figure 1 IRM cérébrale. Accident vasculaire ischémique sylvien profond gauche récent.
A. Hypersignal sur les séquences pondérées T2 FLAIR et Spin Echo.
B. Isosignal en T1.
C. Le caractère récent est documenté par : l’hypersignal sur la séquence de diffusion, la prise de contraste avec gadolinium.
D. L’ARM en TOF (séquence en temps de vol) montre un flux réduit dans la sylvienne gauche.
Points forts
L’évaluation d’une sténose carotide demande
deux méthodes non invasives concordantes.
En cas de discordance, ou de circonstances
bien ciblées, l’artériographie numérisée est
justifiée.
462 C. Laurian et al.

Données épidémiologiques
Elles peuvent se résumer à des données simples,
communes aux différentes études réalisées sur ce
sujet.
Les facteurs de risque de sténose carotide sont :
•l’âge élevé ;
•le sexe masculin ;
•l’hypertension artérielle (HTA), le tabagisme, la
dyslipidémie, le diabète ;
•l’atteinte clinique de l’athérosclérose sur un
autre site.
Les déterminants du risque d’infarctus cérébral
homolatéral sont :
•la sténose symptomatique ;
•le degré de sténose.
Le risque dominant d’une sténose carotide est :
•l’infarctus cérébral homolatéral en cas de sté-
nose symptomatique ;
•la mortalité coronaire en cas de sténose asymp-
tomatique.
Il n’existe pas d’étude de prévalence de sténose
carotide asymptomatique :
•dans la population générale ;
•dans la population à haut risque (autre localisa-
tion de la maladie athéroscléreuse).
Traitement
Traitement médical
Justifications
Il n’y a pas d’antinomie mais complémentarité en-
tre le traitement médical et le traitement chirurgi-
cal des sténoses carotides.
Aucun essai thérapeutique contrôle n’a été spé-
cifiquement consacré à l’évaluation des traite-
ments médicaux.
Figure 2 ARM des troncs supra-aortiques – Sténose A. Carotide interne gauche.
A, B. ARM après injection de gadolinium. Reconstruction en 3D MIP (A), en volume rendering (B).
C. ARM en séquence en temps de vol (TOF) : reconstruction en 3D MIP des vaisseaux intracrâniens.
463Pathologie athéroscléreuse des troncs supra-aortiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%