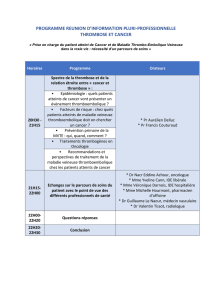
Maladies Thrombo-emboliques en Chirurgie : Prévention et Traitement
Telechargé par
Amir Boudiaf

M Matouk service anesthésie -réanimation
EPH Kouba
Maladies thrombo-emboliques en chirurgie

CAS CLINIQUE
Mr H.B , âgé de 40 ans , tabagique chronique, BMI : 30
Admis au service de chirurgie opéré d’une cholécystectomie
se plaint depuis 48 heures.mal à la jambe droite, le mollet est rouge et
enflé. Il ne peut plus marcher depuis 2 jours.
1. Quels sont les symptômes précieux et pour quel diagnostique ?
2. Ces signes sont –ils spécifiques ,sinon comment faire le diagnostic ?
3. Quelles explorations actuelles ?
4. Quels sont les options thérapeutique?
5. Pouvons –nous prévenir ce tableau si oui dites comment ?

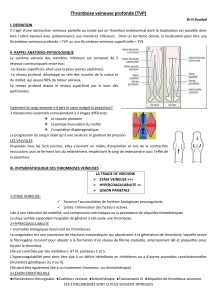
La maladie thromboembolique veineuse (MTEV) est une affection caractérisée par la constitution pathologique
d’un caillot à l’intérieur du système veineux .
Elle regroupe :
•la thrombose veineuse profonde
•l’embolie pulmonaire.
10 à 100 chez les patients chirurgicaux /médicaux
pouvant compliquer jusqu’à 25 % des chirurgies
La première cause de mortalité hospitalière évitable.
10 % des décès intra hospitaliers sont attribuables à l’embolie pulmonaire .
Postopératoire jusqu’à 6,5% des décès sont dus à la MTEV .
Sa gravité :
immédiat, à savoir l’EP
syndrome post thrombotique
La prévention de la maladie s’articule sur :
omoyens mécaniques
oPharmacologiques ( médicaments antithrombotiques)
Les risques :
ol’acte chirurgical
ola situation médicale du patient .
Introduction
augmentation des couts.
Le risque global

LA GESTION PÉRIOPÉRATOIRE, DES ANTICOAGULANT. "Pharmacothérapie au quotidien:
Thromboprophylaxie et gestion périopératoire des anticoagulants (2e partie)."

Incidence de TEV en fonction du problème de santé à l’admission
Incidence (%)
Soins médicaux 10 à 20
Chirurgie générale 15 à 40
Chirurgie gynécologique majeure 15 à 40
Lésion de la moelle épinière 60 à 80
Soins intensifs 10 à 80
Neurochirurgie 15 à 40
Ischémie cérébrale 20 à 50
arthroplastie hanche et genou et
chirurgie de fracture de hanche
40 à 60
Trauma majeur 40 à 80
Incidence de la TVP en absence de prévention
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%