Lichen plan et dermatoses lichénoïdes
A. Levy, L. Le Cleach
Le lichen plan est une dermatose chronique fréquente qui survient préférentiellement chez l’adulte d’âge
moyen. Il se présente, dans sa forme typique, comme des papules squameuses polygonales violines
prurigineuses sur les faces d’extension des membres. L’atteinte de la muqueuse buccale et génitale est
fréquemment associée. Histologiquement, on trouve un infiltrat lymphocytaire en bande du derme
superficiel associé à une nécrose kératinocytaire des couches basales. Les formes atypiques sont
fréquentes. L’évolution est en général favorable en 6 moisà1anpour les formes cutanées. Il existe un
faible risque de cancérisation, principalement pour les formes chroniques et érosives buccales. L’étiologie
demeure inconnue, faisant intervenir notamment des mécanismes immunologiques. Le traitement repose
sur les dermocorticoïdes, les rétinoïdes, la PUVAthérapie. La corticothérapie per os, bien que souvent
prescrite, reste à évaluer.
© 2005 Elsevier SAS. Tous droits réservés.
Mots clés : Lichen plan cutané ; Lichen plan muqueux ; Lichen plan pemphigoïde ; Lichen actinique ;
Lichen nitidus ; Maladie du greffon contre l’hôte ; Dermatose cendrée ; Lichen plan pigmentogène ;
Kératose lichénoïde striée
Plan
¶Données épidémiologiques 1
¶Manifestations cliniques 1
Atteinte cutanée 1
Atteinte muqueuse 2
¶Formes cliniques 3
Lichen plan hypertrophique 3
Lichen plan folliculaire 3
Lichen plan linéaire 3
Lichen plan actinique 4
Lichen plan annulaire 4
Lichen plan atrophique 4
Lichen plan aigu 4
Lichen plan des paumes et plantes 4
Lichen plan pigmentaire (lichen plan pigmentosa) 4
Lichen plan pemphigoïde 4
Particularités du lichen plan chez l’enfant 5
Lichen médicamenteux 5
¶Diagnostic différentiel 5
¶Complications 6
Alopécie 6
Atteinte unguéale 6
Lichen plan et cancer 6
¶Pronostic 6
¶Histologie 6
¶Physiopathologie 7
¶Lichen plan et maladies associées 7
¶Traitement 7
Lichen muqueux 7
Lichen cutané 8
¶Dermatoses lichénoïdes 8
Lichen nitidus 8
Réaction du greffon contre l’hôte lichénoïde 9
Kératose lichénoïde striée 9
Dermatose cendrée (erythema dyschronicum perstans) 9
■Données épidémiologiques
Le lichen plan est une pathologie ubiquitaire sans prédomi-
nance ethnique dont la prévalence varie, selon les études, entre
0,9 et 1,2 % de la population générale.
[1, 2]
Il survient dans
deux tiers des cas entre 30 et 60 ans et est rare aux âges
extrêmes de la vie. Le sex-ratio est de 1 ; toutefois, certaines
études trouvent une prédominance féminine du lichen plan.
[1,
3-5]
Des formes familiales, ainsi que la survenue de lichen plan
chez des jumeaux homozygotes ont été décrites.
[6-8]
■Manifestations cliniques
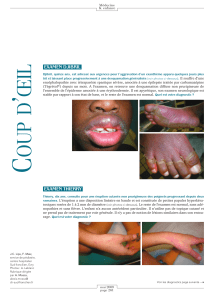
Atteinte cutanée (Fig. 1)
[1, 3, 4]
La lésion élémentaire est une papule ferme, polygonale,
brillante, de quelques millimètres de diamètre, de coloration
¶98-525-A-10
1Dermatologie

rouge rosé puis violine, parcourue en surface par de fines stries
grisâtres caractéristiques appelées stries de Wickham. Les lésions
peuvent être confluentes, réalisant parfois des placards linéaires
ou annulaires ou dispersées, voire disséminées à l’ensemble du
tégument. Des lésions linéaires peuvent apparaître le long de
marques de grattage ou sur des cicatrices, réalisant le phéno-
mène de Koebner.
Le lichen plan touche toutes les parties du corps, préféren-
tiellement les faces antérieures des poignets, les lombes et les
chevilles. Le prurit est quasi constant. Son intensité est variable
d’un sujet à l’autre. En cours d’évolution, la papule s’affaisse et
laisse place à une pigmentation résiduelle dont la couleur varie
du rose au bleu, voire au noir. Les séquelles dyschromiques
surviennent plus volontiers sur les lésions hyperkératosiques et
sont plus sévères sur peau pigmentée.
Les formes vésiculeuses ou bulleuses sont rares, de même que
les formes à dispositions linéaires ou zostériformes, qui sont
l’apanage des cas pédiatriques.
[3, 9]
Atteinte muqueuse
[1, 3, 4, 10, 11]
On estime que 30 à 77 % des malades ayant un lichen plan
cutané ont une atteinte muqueuse associée. Le lichen plan
muqueux isolé représente 25 % des cas de lichen plan. Les
atteintes muqueuses sont plus rares dans la population noire.
[1]
Les femmes sont plus souvent atteintes que les hommes. La
muqueuse buccale est le plus souvent touchée, mais toutes les
muqueuses peuvent être atteintes : la région génitale, l’anus, le
larynx et, de façon exceptionnelle, le conduit auditif externe, la
membrane tympanique ou l’œsophage.
[3, 12, 13]
Lichen plan buccal (Fig. 2, 3)
[1, 3, 4, 10, 11]
Le lichen plan buccal regroupe les formes cliniques suivantes :
réticulée, la plus facilement reconnaissable, érosive la plus
fréquente, et atrophique. Les localisations préférentielles sont la
muqueuse jugale ou la langue.
Les lésions réticulées sont typiquement asymptomatiques et
bilatérales. Elles réalisent un réseau blanchâtre ou sur la langue
(bords libres et face antérieure) des plaques fixes blanchâtres
souvent légèrement déprimées et entourées d’une muqueuse
saine.Le lichen plan érosif se caractérise par des zones érosives
douloureuses à limites nettes recouvertes de pseudomembranes,
sur un fond érythémateux associé ou non à un réseau lichénien.
Il siège préférentiellement sur la face postérieure des joues, la
face dorsale et les bords latéraux de la langue et sur la gencive.
Les formes atrophiques s’observent plus volontiers sur la
gencive, le dos de la langue où elles s’accompagnent d’une
dépapillation irréversible. Les patients se plaignent d’une
sensibilité accrue aux aliments épicés ou d’une irritation liée au
brossage des dents.
Lichen plan génital (Fig.4à6)
[1, 3, 4, 14, 15]
L’atteinte muqueuse génitale est beaucoup plus rare que
l’atteinte muqueuse buccale. Elle est évaluée à 20-25 % des
hommes ayant un lichen plan cutané.
Sur les versants cutanés (grandes lèvres, prépuce), les lésions
sont similaires aux autres localisations cutanées de l’affection
avec toutefois une disposition annulaire plus fréquente. Sur les
semi-muqueuses et muqueuses (face interne des grandes lèvres,
petites lèvres, vestibule, gland), les lésions sont comparables à
celles du lichen plan buccal. Les ulcérations sont rares.
Figure 1. Lichen plan cutané : papules polygonales violines (collection
du professeur Patrice Morel).
Figure 2. Lichen plan buccal : réseau lichénien blanchâtre (collection
du professeur Jean Revuz).
Figure 3. Lichen plan buccal érosif (collection du professeur Patrice
Morel).
Figure 4. Lichen plan génital annulaire (collection du professeur Patrice
Morel).
98-525-A-10
¶
Lichen plan et dermatoses lichénoïdes
2Dermatologie

Chez les femmes, les lésions génitales sont moins fréquentes
et volontiers associées à une éruption étendue. Les lésions
vulvaires réalisent un spectre clinique allant d’un fin réseau
papuleux à une atteinte érosive de sévérité variable. La forme
bénigne se manifeste par des érosions de petite taille au sein de
lésions leucoplasiques atteignant les petites lèvres, les faces
internes des grandes lèvres sans atteinte vestibulaire, vaginale
ou gingivale, et est associée à d’autres lésions cutanéophané-
riennes. Le syndrome vulvo-vaginal-gingival, décrit par Hewitt
et Pelisse, se caractérise par une triade associant :
[16]
• une vulvite érythroplasique desquamative associée à des
érosions superficielles en nappe sur le vestibule, et parfois un
réseau lichénien en périphérie des lésions ;
• une vaginite inflammatoire, desquamative et érosive, associée
ou non à une atteinte de l’exocol ;
• une gingivite érythémateuse érosive en nappes, associée ou
non à d’autres lésions buccales.
Les lésions occasionnent des douleurs intenses, des brûlures,
des leucorrhées hémorragiques, en particulier pendant les
rapports sexuels, et une dyspareunie. La triade survient de
façon synchrone ou différée dans le temps. Les lésions peuvent
se compliquer de synéchies des petites lèvres, refermant ainsi
l’orifice vestibulaire, de synéchies vaginales, d’atrophie des
reliefs vulvaires, comparable aux atteintes du lichen
scléreux.
[15]
Ce tableau clinique est exceptionnel chez l’homme, il est
rapporté dans la littérature sous le nom de syndrome
pénogingival.
[17]
■Formes cliniques
[1, 3, 4]
Lichen plan hypertrophique (Fig. 7)
Les lésions se développent progressivement au cours d’une
poussée subaiguë, sur les membres inférieurs, en particulier sur
les crêtes tibiales et les chevilles qui sont volontiers prurigineu-
ses, et prolongent l’évolution de la maladie, parfois pendant
plusieurs années. Elles laissent ensuite place à une pigmentation
cicatricielle résiduelle parfois atrophique.
Lichen plan folliculaire (Fig. 8)
Des lésions folliculaires peuvent apparaître au décours d’une
poussée typique de lichen plan, sous forme de papules acumi-
nées spinulosiques péripilaires. Elles coexistent avec des lésions
plus typiques mais sont parfois prédominantes. Le diagnostic est
difficile devant des lésions isolées. Sur le cuir chevelu, les lésions
entraînent la formation d’aires atrophiques sans follicules
pileux. Bien que ce soit une pathologie rare, c’est une cause
fréquente d’alopécie cicatricielle, particulièrement chez les
femmes, débutant entre la 4
e
et la 6
e
décennie.
[18]
Lichen plan linéaire (Fig. 9)
Des lésions linéaires, secondaires à un phénomène de Koeb-
ner sont fréquemment retrouvées. Des lésions isolées sur toute
la longueur d’un membre sont rares, bien que plus fréquentes
chez l’enfant.
[19]
Des dispositions linéaires, avec lésions parfois
verruqueuses sur le tronc ont été décrites, semblant suivre les
lignes de Blashko. L’évolution du lichen plan linéaire est
habituellement bénigne, avec involution spontanée. Une
pigmentation linéaire peut persister à distance de la phase
inflammatoire.
[9]
Figure 5. Lichen plan génital : réseau lichénien (collection du profes-
seur Patrice Morel).
Figure 6. Lichen plan génital érosif (collection du professeur Patrice
Morel).
Figure 7. Lichen plan hypertrophique (collection du professeur Patrice
Morel).
Figure 8. Lichen plan folliculaire : papules acuminées (collection du
professeur Patrice Morel).
Lichen plan et dermatoses lichénoïdes
¶
98-525-A-10
3Dermatologie

Lichen plan actinique
[20, 21]
Les cas rapportés sont originaires du Moyen-Orient, d’Afrique
de l’Est, du Maghreb ou d’Inde, avec une prédominance
féminine.
[21]
Les lésions évoluent par poussées, surtout estiva-
les, exclusivement sur les zones photoexposées, en particulier le
visage. Trois aspects cliniques ont été décrits : des plaques
nummulaires bien limitées avec un centre hyperpigmenté
entouré d’une zone hypopigmentée, des nappes pigmentées
évocatrices de mélasma, et une forme dyschromique plus rare
atteignant le cou et la face dorsale des mains.
[20]
Le traitement
est fondé sur la photoprotection.
Lichen plan annulaire
[22, 23]
(Fig. 4, 10)
Une disposition exclusivement annulaire des lésions du
lichen plan est rare. Les lésions annulaires résultent soit d’une
confluence de papules disposées en anneau, soit de l’évolution
centrifuge d’une grande papule avec une bordure active et un
centre en voie de guérison. Typiquement, la bordure périphéri-
que est fine, le centre est déprimé et atrophique. Parfois, la
bordure est large et le centre de petite taille.
Chez l’homme, les lésions annulaires siègent préférentielle-
ment sur la verge et le scrotum, parfois dans les grands plis ;
l’atteinte est rarement diffuse. Le tableau clinique peut parfois
en imposer pour un granulome annulaire.
Lichen plan atrophique
Les lésions sont en général peu nombreuses. L’atrophie peut
être le résultat de l’effacement des lésions annulaires ou de la
résolution des lésions hypertrophiques. Les membres inférieurs
sont le siège préférentiel de ce type de lésions ; le diagnostic est
posé sur l’évolution des lésions, l’existence de lésions actives
cutanées ou muqueuses.
Lichen plan aigu
C’est une forme peu fréquente caractérisée par des signes
généraux (fièvre), une éruption d’emblée diffuse, confluente et
prurigineuse. Les lésions sont polymorphes : papules pseudové-
siculeuses, placards urticariens, psoriasiformes, voire bulles. En
quelques jours, les signes généraux s’amendent et les papules
prennent un aspect typique. Les vésiculobulles correspondent à
l’exagération des phénomènes de vacuolisation des cellules
basales et des fentes dermoépidermiques. On peut retrouver ce
type d’éruption dans les lichens médicamenteux.
Lichen plan des paumes et plantes
[24]
Les lésions palmoplantaires peuvent revêtir deux principales
formes cliniques : une forme érythématosquameuse à type de
petites papules regroupées en plaques, à bords nets et à contours
polycycliques et une forme hypertrophique à type de lésions
fermes, papuleuses, jaunâtres, disposées en nappe, sous forme de
kératoses ponctuées ou de kératodermie diffuse.
Le prurit peut manquer. Les formes ulcérées sont rares, mais
d’évolution chronique, volontiers douloureuses et rebelles aux
traitements. Les ongles peuvent être progressivement atteints,
préférentiellement le gros orteil ; en cas d’atteinte matricielle, la
perte de l’ongle est définitive.
Lichen plan pigmentaire
[25, 26]
(lichen plan
pigmentosa)
C’est un trouble pigmentaire à prédominance féminine qui
survient en Inde ou au Moyen-Orient associé ou non à des
papules typiques, débutant dans la 3
e
ou 4
e
décennie de la vie
par de petites macules rondes ou ovalaires, bien limitées puis
confluentes formant de larges plages hyperpigmentées. Le visage
est d’abord atteint (région préauriculaire, tempes et front), puis
les membres supérieurs, à la partie haute du tronc et du dos. Le
prurit est minime. La majoration des lésions lors de l’exposition
solaire et leur prédominance en zones photoexposées plaident
pour un rôle des ultraviolets (UV) dans le développement de
cette pathologie.
Lichen plan pemphigoïde
Il s’agit de l’association concomitante de bulles sous-
épidermiques et de lésions évocatrices de lichen plan. Les bulles
ayant un aspect similaire à celui observé dans la pemphigoïde
bulleuse, le lichen plan pemphigoïde est souvent considéré
comme la coexistence d’un lichen plan et d’une pemphigoïde
bulleuse.
L’éruption bulleuse survient dans la majorité des cas après
celle du lichen, parfois en même temps, et la précède excep-
tionnellement.
[27]
Les bulles apparaissent sur des lésions
Figure 9. Lichen plan linéaire (collection du professeur Patrice Morel). Figure 10. Lichen plan annulaire (collection du professeur Patrice
Morel).
98-525-A-10
¶
Lichen plan et dermatoses lichénoïdes
4Dermatologie

lichéniennes mais aussi en peau normale, sur la partie distale
des membres ; l’état général peut être altéré.
[28]
L’aspect
histologique est celui d’un lichen plan avec décollement
dermoépidermique et bulle sous-épidermique comme dans une
pemphigoïde bulleuse. L’immunofluorescence directe (IFD) met
en évidence des dépôts linéaires de C3 et/ou d’immunoglobu-
line G (IgG) à la jonction dermoépidermique en peau saine et
en peau lichénienne.
[28]
Dans plus de 50 % des cas, on trouve
des anticorps circulants antimembrane basale qui se fixent sur
le versant épidermique sur peau clivée.
Le diagnostic différentiel de cette affection est le lichen plan
bulleux, au cours duquel les bulles se forment du fait de
l’intensité de l’inflammation lichénoïde et de la dégénérescence
de la basale.
D’un point de vue physiopathologique, on suppose que les
lésions des cellules basales générées par l’infiltrat lichénien
démasquent des déterminants antigéniques ou créent de
nouveaux antigènes, induisant la formation d’autoanticorps et
l’apparition d’une dermatose pemphigoïde-like.
[29]
En immu-
nomicroscopie électronique, les produits de la réaction immune
siègent le plus souvent au niveau de la lamina lucida, comme
l’antigène majeur de la pemphigoïde bulleuse. L’immunoblot
retrouve le plus souvent des antigènes de la pemphigoïde
bulleuse (230 kDa et 180 kDa), cependant, un antigène de
200 kDa a également été détecté dans deux cas.
[28]
Des études
récentes rapportent que les anticorps du sérum de lichen plan
pemphigoïde réagissent avec un épitope de l’antigène BP
180 différent de celui de la pemphigoïde bulleuse.
[30]
Quelques
observations de lichen plan pemphigoïde médicamenteux ont
été rapportées, avec la cinnarizine, le furosémide et la simvas-
tatine ; la PUVAthérapie et certains inhibiteurs de l’enzyme de
conversion de l’angiotensine ont été rapportés.
[31-34]
Particularités du lichen plan
chez l’enfant
[8, 19]
Le lichen plan de l’enfant est rare. Moins de 2 % des cas de
lichen sont diagnostiqués avant 20 ans. Quelques particularités
sémiologiques sont à noter : une prédominance chez les enfants
à peau pigmentée, une disposition linéaire suivant les lignes de
Blaschko et des formes vésiculobulleuses plus fréquentes, une
atteinte muqueuse plus rare estimée entre 6 et 25 % des cas
contre 75 % chez l’adulte. L’évolution est identique à celle de
l’adulte. Des cas rapportés après vaccination contre l’hépatite B
font discuter le rôle de la stimulation antigénique dans l’induc-
tion de la réaction lymphocytaire cytotoxique.
Lichen médicamenteux (Fig. 11)
Les principaux médicaments responsables figurent dans le
Tableau 1.
[35, 36]
D’authentiques dermites de contact lichénoï-
des ont aussi été rapportées après utilisation de topiques
(encadré). Les tests épicutanés reproduisent une réaction
lichénoïde ou eczématiforme.
[35]
Le délai entre l’introduction du médicament et l’éruption
varie de 1 semaine à quelques mois (2 mois à 3 ans pour la
D-pénicillamine, 1 an pour les b-bloquants,3à6mois pour les
inhibiteurs de l’enzyme de conversion).
[35]
Cliniquement, on peut individualiser quelques particularités
du lichen médicamenteux : coexistence de lésions psoriasifor-
mes ou eczématiformes, absence des stries de Wickham, lésions
photodistribuées symétriquement sur les avant-bras et les
extrémités avec une évolution plus fréquente vers l’hyperpig-
mentation, atteinte muqueuse moins fréquente. Au plan
histologique, la présence d’éosinophiles dans le derme oriente
vers ce diagnostic.
[37]
La régression des lésions survient dans un délai variable après
l’arrêt du médicament (1 mois pour certains b-bloquants, plus
de 1 an pour les sels d’or). Des régressions et une évolution par
poussées successives ont également été décrites en cas de
poursuite du médicament responsable.
[35]
. Il semble exister un
lien entre lichen buccal isolé et amalgames dentaires contenant
du mercure.
[38]
Deux hypothèses pourraient expliquer cette
association : un rôle traumatique de l’amalgame avec effet
Koebner ou bien une réaction d’hypersensibilité retardée,
comme en témoignerait la positivité de patchs tests. Après
ablation de l’amalgame, une amélioration significative des
lésions est observée.
■Diagnostic différentiel
[1, 3, 4]
En cas de lésions typiques, le diagnostic ne se discute qu’avec
les éruptions lichénoïdes médicamenteuses. Les lésions moins
typiques peuvent être confondues avec des verrues planes, une
Figure 11. Toxidermie lichénoïde aux sels d’or (collection du profes-
seur Patrice Morel).
Tableau 1.
Médicaments responsables de lichen médicamenteux.
[35, 55]
Antihypertenseurs
–b-bloquants : labétalol, practolol, propranolol
– Inhibiteurs de l’enzyme de conversion : captopril, énalapril
– Inhibiteurs calciques : cinnarizine, flunarizine, nifédipine
– Diurétiques : chlorothiazide, hydrochlorothiazide, furosémide, spiro-
nolactone
– Autres : méthyldopa
Anti-infectieux
– Antituberculeux : éthambutol, isoniazide, acide para-amino-
salicylique, streptomycine
– Autres : dapsone, déméclocycline, griséofulvine, kétoconazole, lévami-
sole, tétracycline
Anti-inflammatoires non stéroïdiens
Acide acétylsalicylique, flurbiprofène, ibuprofène, indométacine, na-
proxène
Antimalariques
Chloroquine, pyriméthamine, quinacrine, quinidine, quinine
Psychotropes/neuroleptiques
Carbamazépine, lévomépromazine, lorazépam, méthopromazine
Hypoglycémiants
Chlorpropamide, metformine, tolazamide, tolbutamide
Antimitotiques
Hydroxyurée, 5 fluoro-uracile
Métaux lourds
– Arsenic, bismuth, mercure
– Sels d’or
Autres
Allopurinol, leflunomide, D-pénicillamine, mercaptopropionylglycine,
probénécide, produit de contraste iodé, trihexyphénidyle
Lichen plan et dermatoses lichénoïdes
¶
98-525-A-10
5Dermatologie
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%