Histologie Appareil Respiratoire: Voies Aériennes Supérieures
Telechargé par
jessiemagalie

Module intégré 2
Cardiologie et pneumologie Histologie de l'appareil respiratoire - Voies aériennes supérieures
Faculté de Médecine Montpellier-Nîmes
Novembre 2004
Dr. Serge Carillo
HISTOLOGIE de l’appareil Respiratoire
Voies Aériennes Supérieures
Plan de cours
1- Les fosses nasales............................................................................................... 2
1.1- L’armature.................................................................................................................................. 3
1.2- Les muqueuses......................................................................................................................... 3
1.2.1- La muqueuse respiratoire................................................................................................... 4
1.2.2- La muqueuse olfactive........................................................................................................ 7
1.2.3- La muqueuse vestibulaire................................................................................................... 8
2- Le Pharynx............................................................................................................ 8
2.1- L’armature.................................................................................................................................. 8
2.2- Les muqueuses......................................................................................................................... 8
2.2.1- Le Rhinopharynx................................................................................................................. 9
2.2.2- L’Oropharynx....................................................................................................................... 9
2.2.3- Le laryngo-pharynx ............................................................................................................. 9
2.2.4- Particularité de la muqueuse pharyngienne ....................................................................... 9
3- Le Larynx ............................................................................................................ 10
3.1- ARMATURE.............................................................................................................................. 10
3.1.1- Les cartilages.................................................................................................................... 10
3.1.2- Les moyens d’union.......................................................................................................... 10
3.2- Les muqueuses....................................................................................................................... 10
3.2.1- La face supérieure de l’épiglotte :.....................................................................................10
3.2.2- Les cordes vocales ........................................................................................................... 11

Module intégré 2
Cardiologie et pneumologie Histologie de l'appareil respiratoire - Voies aériennes supérieures
Faculté de Médecine Montpellier-Nîmes
Novembre 2004
Dr. Serge Carillo
Les voies aériennes supérieures sont composées de trois éléments :
- Les fosses nasales
- Le pharynx
- Le larynx
1- Les fosses nasales
Au nombre de deux, séparées par la cloison nasale et situées au niveau de la face, elles
constituent l’orifice supérieur de l’appareil respiratoire ( !)
Elles commencent au niveau de l’orifice narinaire, se poursuivent par le vestibule (situé sous
les ailes du nez) puis par les fosses nasales proprement dites, pour se terminer au niveau des
choanes.(cf. cours Anatomie)
Classiquement, on leur associe les sinus qui sont des cavités pneumatiques creusées dans
les os de la face :
- Maxillaires, creusés dans le corps du maxillaire se projetant de part et d’autre des ailes du
nez
- Cellules ethmoïdales (ou labyrinthe), dans l’épaisseur des masses latérales de l’ethmoïde
- Frontaux, dans l’écaille du frontal, au dessus des arcades
- Sphénoïdaux, dans le corps du sphénoïde
Ces sinus s’abouchent dans les fosses nasales au niveau des méats, situés sous des replis des
parois latérales appelés cornets.
Cornets
Les cornets sont des lames osseuses provenant des parois latérales des fosses nasales et
recouverts de muqueuse. Au nombre de trois, les cornets supérieurs et moyens se détachent des
faces médiales des masses latérales de l’ethmoïde, alors que le cornet inférieur, plus développé, est
constitué d’un os propre.
Les cornets sont un dispositif anatomique d’augmentation de surface particulièrement
efficace, puisque les deux fosses développent une surface de 160 cm2, pour un volume total de
seulement 20 cm3 (pour comparaison, une sphère de même volume ne développe qu’une surface de
seulement 30 cm2).
Notion pratique
Cette notion est particulièrement évidente à l’observation de coupes anatomiques frontales
passant par les fosses nasales. Le terme de fosse, qui désigne une cavité creuse, close, est impropre
car au lieu de fosse, on observe plutôt un labyrinthe très sinueux.
Or, tout dispositif d’augmentation de surface caractérise un échangeur. (Nous verrons dans le
paragraphe « histo-physiologie » quels sont les échanges importants qui ont lieu.
Mais tout dispositif présente à la fois des aspects positifs et négatifs. Les inconvénients d’une
telle structure labyrinthique sont aisés à comprendre : cela va perturber l’écoulement du flux aérien,
générant un écoulement tourbillonnaire (d’où la notion anatomique de régions pré et post-turbinales).
Il en résulte une augmentation très importante de la résistance à l’écoulement de l’air.
Notion pratique
Les fosses nasales sont responsables à elles seules de 50% de la résistance globale à
l’écoulement de l’air. Chacun de nous a expérimenté inconsciemment cette notion : lorsque nous
sommes essoufflés, et qu’il faut se ré-oxygéner à moindre coût énergétique, nous respirons par la
bouche. De ce fait, nous faisons chuter les résistances à l’écoulement de l’air de moitié
Cet écoulement turbulent de l’air inspiré est, dans certaines conditions, mis à profit : les filets
d’air, vecteurs de diverses substances chimiques susceptibles d’activer des chémorécepteurs, vont
ainsi balayer le toit des fosses nasales où siège la muqueuse olfactive.

Module intégré 2
Cardiologie et pneumologie Histologie de l'appareil respiratoire - Voies aériennes supérieures
Faculté de Médecine Montpellier-Nîmes
Novembre 2004
Dr. Serge Carillo
Notion pratique
Observons notre comportement lorsque l’on souhaite humer une préparation culinaire, ou un
parfum. On place son nez au-dessus du récipient et l’on inspire fortement, majorant ainsi l’écoulement
tourbillonnaire (notion de dynamique des fluides, écoulement tourbillonnaire et nombre de Reynold :
cf. cours de Physiologie de la circulation sangine, PCEM2, A. ALAUX). Ce faisant on augmente
sensiblement l’efficacité de cette muqueuse olfactive
Notion clinique
Les sinus ne sont totalement pneumatisés qu’à partir de l’âge de 6 – 7 ans ; cela signifie qu’il
est difficile d’évoquer une sinusite avant cet âge et qu’une radiographie des sinus serait
particulièrement inadaptée à cette pathologie.
1.1- L’armature
Les fosses nasales sont constituées d’une armature recouverte de muqueuses.
L’ARMATURE EST OSTEO-CARTILAGINEUSE
Toute la partie la plus antérieure, saillante et la plus exposée aux éventuels traumatismes, est
cartilagineuse, comportant (cf. cours Anatomie) :
- Cartilage septal
- Cartilage alaire, profilant l’orifice narinaire et assurant la béance de cet orifice
- Cartilage pyramidal
Toute la partie postérieure, enfouie dans le massif facial ou splanchnocrâne, est osseuse :
- Os nasal, fournissant un point de repère, le nasion
- Frontal
- Lacrymal
- Ethmoïde
- Sphénoïde
- Vomer
- Palatin
- Maxillaire
- Cornet inférieur
Il va de soit que la description de ces éléments est hors de propos en histologie, mais nous ne
saurions que trop recommander au lecteur de se reporter au cours d’anatomie.
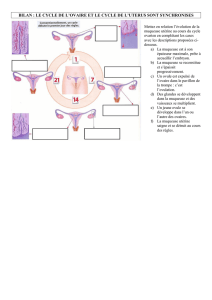
1.2- Les muqueuses
En histologie, une muqueuse est une tunique (ou couche) délimitant une cavité interne
ouverte sur l’extérieur (tube digestif, appareil respiratoire, ou bas appareil urinaire).
UNE MUQUEUSE EST COMPOSEE DE 3 STRUCTURES, à savoir :
1. Un épithélium de revêtement
2. Une lame basale : tout épithélium repose sur une lame basale. Une lame basale est toujours
constituée par un tissu conjonctif dense, orienté, bitendu ; elle est riche en Collagène IV
(lamina densa), micro-fibrillaire, et en laminine (lamina lucida).
3. Un chorion : le chorion est un tissu conjonctif lâche, vascularisé et innervé ; en effet, les
épithéliums ne sont pas vascularisés - hormis la strie vasculaire de la cochlée - et sont nourris
par diffusion à partir du chorion sous-jacent. Il ne faudra donc décrire que les éléments
caractéristiques, spécifiques au chorion d’une muqueuse.
Au niveau des fosses nasales coexistent trois types de muqueuses :
1. La muqueuse RESPIRATOIRE
2. La muqueuse OLFACTIVE
3. La muqueuse VESTIBULAIRE

Module intégré 2
Cardiologie et pneumologie Histologie de l'appareil respiratoire - Voies aériennes supérieures
Faculté de Médecine Montpellier-Nîmes
Novembre 2004
Dr. Serge Carillo
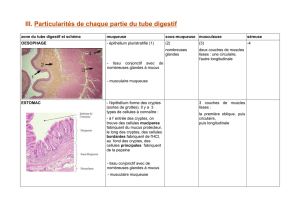
1.2.1- La muqueuse respiratoire
LA MUQUEUSE RESPIRATOIRE EST LA MUQUEUSE DES VOIES DE CONDUCTION. Elle
est présente depuis les fosses nasales jusqu’aux bronchioles terminales intra-pulmonaires (16ème
génération de division). Au niveau des fosses nasales, ce type de muqueuse est prépondérant.
La muqueuse respiratoire nasale est aussi appelée muqueuse pituitaire.
1.2.1.1- L’épithélium respiratoire :
Pseudo-stratifié : un épithélium pseudo-stratifié est un épithélium simple (une seule assise
de cellules), mais qui ressemble, sur des coupes histologiques, à un épithélium stratifié :
toutes les cellules sont en contact avec la lame basale, mais toutes n’atteignent pas le pôle
apical (cf. Cours d’Histologie PCEM1, H. VANNEREAU et T. LAVABRE-BERTRAND).
Notion pratique
En pratique, sur une coupe de muqueuse respiratoire, les noyaux épithéliaux seront disposés sur
plusieurs plans
Prismatique, ou cylindrique : les cellules sont plus hautes que larges. En pratique, la distance
entre 2 noyaux consécutifs est plus faible que la hauteur de l’épithélium (pole basal à pole
apical).
Cilié : les cellules majoritaires sont pourvues de cils vibratiles apicaux. Ils participent à
l’escalator muco-ciliaire, un système de clairance spécifique des voies de conduction.
Composé de 4 types cellulaires (au niveau des bronchioles intra-pulmonaires, 2 types
supplémentaires apparaîtront) :
o La cellule basale : représente un tiers des cellules épithéliales. De forme triangulaire
sur les sections, elle n’atteint pas le pôle apical, son noyau est donc situé dans le tiers
inférieur de l’épithélium. Elle constitue une cellule souche épithéliale capable de
générer tous les autres types cellulaires.
o La cellule ciliée : cellule le plus abondante de cet épithélium, elle est entièrement
dédiée au fonctionnement de l’escalator muco-ciliaire. C’est une cellule
prismatique dont les noyaux sont situées dans le tiers supérieur de l’épithélium. Ces
cellules sont riches en mitochondries apicales qui sont nécessaires au
fonctionnement des cils vibratiles et des pompes ioniques membranaires. Au niveau
du pôle apical, elles présentent deux formations remarquables :
¾ Des cils vibratiles : 200 à 300 cils par cellule, 5 à 7 µm de long pour 0,2
µm de diamètre. De structure classique – cytosquelette de tubuline organisé en
axonème -, leur extrémité distale est ornée d’une couronne de microgriffes qui leur
permet de mieux s’ancrer dans le mucus.
¾ Des microvillositées : de petites tailles – 0,2 à 0,3 µm de long – elles
s’insèrent entre les cils vibratiles. Le cytosquelette des microvillosités est composé
d’actine F. Il s’agit d’un dispositif cytologique d’augmentation de surface, trahissant
des fonctions d’échange importantes.
o La cellule caliciforme à mucus : ces cellules ont un pôle apical dilaté, clair, rempli
de grains de mucines.
Notion pratique
Les mucines sont une variété de glycoprotéines particulière, du groupe des protéoglycanes ou
muccopolysaccharides (cf. cours de Biochimie PCEM1, B DESCOMP et Substance fondamentale du
tissu conjonctif, Histologie Générale PCEM1, T. LAVABRE-BERTRAND). La fraction osidique est
aussi importante que la fraction protéique, ce qui les rend très hygroscopiques et leur confère la
capacité de former des gels. Ces mucines ne fixent pas les colorants histologiques classiques, d’où
cet aspect clair, spumeux, cotonneux, alors qu'elles sont fortement colorées par une réaction au PAS .
La sécrétion apicale intense leur confère cet aspect caractéristique, dit « à pôle apical ouvert »,
comme si le contenu cytoplasmique se déversait directement hors de la cellule.

Module intégré 2
Cardiologie et pneumologie Histologie de l'appareil respiratoire - Voies aériennes supérieures
Faculté de Médecine Montpellier-Nîmes
Novembre 2004
Dr. Serge Carillo
La forme particulière de la cellule caliciforme – en calice ou jarre, avec un pôle apical dilaté par
rapport au pôle basal – est assurée par la disposition des filaments intermédiaires du cytosquelette
organisé en deux réseaux : des filaments intermédiaires externes en anneaux encerclant le réseau
interne en panier, formé de filaments orientés longitudinalement. Le noyau des cellules caliciformes a
un aspect triangulaire (à base apicale et sommet basal) et se loge dans la partie inférieure des
cellules (tiers inférieur de l’épithélium).
Les cellules du système APUD, ou neuro-endocrine diffus : minoritaires, elles ne représentent que 3
à 5 % des cellules épithéliales. Ces cellules, qui n’atteignent pas le pôle apical de l’épithélium, ont une
polarité inversée : noyau en position apicale, alors que des granules de sécrétion se concentrent au
pôle basal. Les produits de sécrétion vont donc diffuser dans le chorion. Dans l’appareil respiratoire,
les cellules APUD sont majoritairement des cellules sécrétrices de Sérotonine. Au niveau des
bronches, elles peuvent se regrouper pour former les corps neuro-épithéliaux de Lauweryns. Ces
structures possèdent des chémorécepteurs sensibles à la teneur en CO2 de l’air expirée et vont
adapter le calibre des conduits (les cellules APUD sont toujours impliquées dans une adaptation
locale fine).
1.2.1.2- La lame basale: R.AS.
1.2.1.3- Le chorion
Souvent improprement appelé sous-muqueuse, c’est un tissu conjonctif lâche avec 3
éléments caractéristiques, dont un est spécifique du chorion des fosses nasales :
Le MALT / BALT (Tissu Lymphoïde Associé aux Muqueuses / aux Bronches) (Sommaire) Ce
chorion présente un riche infiltrat lymphoïde, sous forme de lymphocytes isolés, dispersés
dans le chorion, ou regroupés en follicules primaires ou secondaires et des
monocytes/macrophages. L’appareil respiratoire, comme le tractus digestif, constitue une
porte d’entrée importante pour des substances étrangères (au sens immunologique), il
nécessite donc un dispositif de veille immunologique, le MALT / BALT. On trouve aussi dans
ce chorion des cellules pro-inflammatoires, comme les mastocytes (au rôle pathologique
important) ou des polynucléaires.
Au cours de processus inflammatoire se produit une
augmentation importante de l’infiltrat leucocytaire ; on peut excréter jusqu’à 250 millions de
neutrophiles par jour dans le mucus bronchique
.
De très nombreuses glandes exocrines tubulo-acineuses composées, à sécrétion de type
mérocrine (Sommaire)
o Séreuse : les glandes séreuses sécrètent des solutions protéiques, très fluides.
(Retour). Structure histologique : les acini séreux sont composés de cellules
pyramidales hautes, avec un noyau rond situé dans le tiers inférieur basal. Le
cytoplasme des cellules séreuses fixe tous les colorants histologiques classiques, ce
qui lui confère un aspect sombre :
Notion pratique
Les ARNm (substances acides) nécessaires aux synthèses des protéines sécrétées vont fixer
les colorants basiques (notion de basophilie), alors que les protéines s’accumulant dans les granules
apicaux sont plutôt basiques et vont donc fixer les colorants acides (acidophilie).
La lumière des acini et des conduits excréteurs est très mince, la fluidité des
sécrétions ne nécessitant pas des conduits surdimensionnés. Ces cellules expriment
des récepteurs cholinergiques, α adrénergiques, et H1 à l’histamine.
• Muqueuse : les glandes muqueuses sécrètent des mucines.
Structure histologique : les acini muqueux sont constitués de cellules pyramidales
(plus volumineuses que les cellules séreuses) au pôle apical clair, spumeux car il est
rempli de grains de mucine. La sécrétion (par cellule) étant moins intense que celle
précédemment vue pour les cellules caliciformes, on n’observe pas l’aspect pôle
apical ouvert pour ces cellules. Le cytoplasme étant complètement envahi par les
grains de mucine, les noyaux cellulaires sont aplatis, rejetés contre la membrane
basale : ils donnent l’impression de souligner la lame basale.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%